Нарушение сна от сильного сердцебиения
Симптомы панической атаки
Основные симптомы панической атаки и их психологическая нейтрализация. Противодействие симптомам панической атаки. Как бороться с симптомами панической атаки. Современные методики.
Как избавиться от симптомов панической атаки 8 (495) 632-00-65
Звоните, записывайтесь на прием! Мы помогаем в самых сложных ситуациях!
Основные симптомы панической атаки
Довольно часто паническое расстройство маскируется под другие заболевания, что затрудняет быструю диагностику недуга. Больные испытывают те же ощущения, которые появляются при реальных неврологических, сердечно-сосудистых и прочих серьезных патологиях.
Человек, который совсем недавно подвергся паническому расстройству, как правило, не знает о нем, поэтому часто обращается за помощью к докторам различных специализаций. Больному назначают разные обследования организма, и в итоге выясняется, что патологии внутренних органов у него отсутствуют, но, несмотря на это, симптоматика несуществующего заболевания продолжается, со временем даже усиливаясь. В этом случае можно говорить о наличии панической атаки или панического расстройства.
Признаки этого недуга в большинстве случаев носят ярко выраженную физическую характеристику, симптомы схожи с сердечным приступом, поэтому многие больные предполагают патологию сердца. Однако даже сильные вегетативные проявления в этом случае являются следствием нарушений функций нервной системы и головного мозга.
Основные симптомы панической атаки являются приступы тревожности, которые сопровождаются вегетативными нарушениями (учащенное сердцебиение, озноб, потливость). С повышением уровня тревоги часто нарушаются и физиологические параметры организма, которые носят ситуационных характер.
Выраженность тревоги варьируется от состояния внутреннего напряжения до ярко выраженной паники. Средняя продолжительность приступа — 15-30 минут. Тревожность достигает максимума в первые 5-10 минут и проходит так же внезапно, как и началась.
Иногда паническая атака развивается на фоне ситуаций, дискомфортных для человека: пребывание в толпе или в замкнутом пространстве.
У одних людей приступы возникают несколько раз в сутки, у других — 1-2 раза в месяц. Паническая атака чаще возникает в дневное время. Ночами приступы тревожности чаще беспокоят волевых людей, которые контролируют свои чувства во время бодрствования.
Симптомы панической атаки
Психические симптомы панической атаки

Физические симптомы панической атаки

Наиболее ярко физические симптомы выражены при тревоге, которая развивается по причине патологии органов и систем.
Интенсивность симптомов панической атаки
Интенсивность симптомов варьируется в широком диапазоне: от ощущения незначительного внутреннего напряжения до ярко выраженной панической тревоги.
Достигнув максимума к 5-10 минуте, приступ тревожности проходит. После него человек ощущает разбитость и слабость.
Обычно панические атаки не ограничиваются единичным приступом. Испытанный первый случай мучительных ощущений откладывается в подсознании больного, что приводит к развитию страха «ожидания» повторения, что, в свою очередь, провоцирует появление новых приступов.
Повторение паники в аналогичных условиях провоцирует формирование хронической формы недуга, что становится причиной развития поведения избегания (сознательное ограничение нахождения в тех местах и ситуациях, в которых вероятно повторение мучительной симптоматики).
В итоге постоянная интенсивная тревога преобразуется в тревожно-фобическое расстройство, к которому довольно часто присоединяется реактивная депрессия.
Как отличить гипертонический криз от панической атаки
Перепутать гипертонический криз и паническую атаку очень просто. У них одинаковые симптомы: тахикардия, повышение давления, тошнота, дрожь, головная боль, головокружение, одышка, чувство давления за грудиной… О том, как различать их (что важно и для экстренной самопомощи, и для последующего лечения), рассказывает врач общей практики Полина Кирко.
Почему так важно отличить гипертонический криз от панической атаки?
Гипертонический криз — это неотложное состояние, вызванное резким повышением артериального давления, с развитием неврологических, сердечных и других вегетативных симптомов. Без своевременного вмешательства возможны осложнения и летальный исход.
Паническая атака — внезапный необъяснимый приступ тревоги, сопровождаемый беспричинным страхом. Происходит в сочетании с различными вегетативными (соматическими) симптомами. По старинке врачи называют это вегетососудистой или нейроциркуляторной дистонией, неврозом сердца. При таком состоянии осложнений не возникает.
Что провоцирует появление гипертонического криза?
Причиной чаще всего является длительный прием препаратов от давления (в частности бета-блокаторов) и резкая их отмена. Чем выше дозировка бета-блокатора, тем больше новых рецепторов к адреналину вырабатывается, потому что он выполняет жизненно важную функцию для организма. И при отмене препарата уже меньшая доза адреналина будет вызывать сильнейший эффект.
Также причинами криза может быть прием нестероидных противовоспалительных (обезболивающих) препаратов (чаще производные диклофенака), антидепрессантов; болезни почек, опухоли надпочечников, васкулиты, болезни соединительной ткани; длительное применение сосудосуживающих препаратов (капель в нос) при гипертензии; травмы головы или отравления наркотическими веществами.
А паническую атаку?
Основная причина — длительная тревога, с которой человек не в силах самостоятельно справиться. Эмоции тревоги и страха возникают в лимбической системе головного мозга, отвечающей за вегетативную регуляцию внутренних органов — так мозг «общается» с телом через эмоции. Включается нейрогуморальная защитная реакция «бей и беги», что в итоге приводит к выбросу адреналина для мобилизации сил. Адреналин сужает сосуды, заставляет сердце биться чаще, дышать приходится интенсивнее, чтобы обеспечить кислородом кровь и мобилизованные мышцы (это провоцирует дрожь). Человек пугается, потому что в этот момент он не дерется и не бежит, а чаще спит — и около 5 утра (в это время растет активность симпатической нервной системы, отвечающей за возбуждение) просыпается с набором симптомов. Когда появляется страх, адреналина выбрасывается еще больше, и приступ затягивается до тех пор, пока последняя порция адреналина не «утилизируется».

Как различить состояния?
Для двух случаев характерно повышение артериального давления, но в случае с паническими атаками систолическое давление (верхняя цифра), как правило, не больше 180 мм рт. ст., для гипертонического криза (особенно II типа) характерны более высокие цифры — от 180 и выше.
Классическая паническая атака длится до часа, а гипертонический криз — от нескольких часов до нескольких суток. Отличие будет и в регулярности: гипертонический криз случается нечасто, атаки могут настигать раз в месяц, в неделю или даже каждый день.
Не самый характерный признак, однако гипертоническому кризу чаще предшествует наличие артериальной гипертензии в анамнезе, другие органические патологии (сердца, почек, надпочечников и пр.), при панических атаках сопутствующих болезней может и не быть.
Как будет отличаться лечение?
При панической атаке давление снижается без медикаментозных вмешательств, при гипертоническом кризе не рекомендовано даже медикаментозно снижать давление более чем на 20−25% в течение двух часов.
Однако при панических атаках и повторных жалобах на высокое давление, тахикардию, одышку, головокружение, тошноту человеку нередко выставляется диагноз артериальная гипертензия. Лечение, соответственно, осуществляется антигипертензивными препаратами, которые блокируют выплеск напряжения в теле через снижение чувствительности рецепторов, а это приводит к учащению приступов и требует повышения дозировки препарата. На самом же деле доказательным способом лечения панических атак без рецидивов является когнитивно-поведенческая терапия, которая длится, как правило, не меньше месяца. На первом этапе также эффективны противотревожные препараты.
Как проходит такая терапия?
Первое направление — восстановление общего психобиологического резерва через психогигиену. Представьте, что кора головного мозга — это сосуд с нейромедиаторами, отвечающими за все процессы в нем. Когда мы испытываем негативную эмоцию, при этом ничего не предпринимаем для исправления мыслей или ситуации, а начинаем ее подавлять, мы растрачиваем содержимое сосуда. Когда оно снижается до критического уровня, начинают включаться старые структуры мозга — это лимбическая система, которая решает задачу как умеет — через регуляцию функций в теле.
Задача человека не тратить содержимое сосуда, а постоянно восполнять. Для этого замечать все хорошее, что происходит вокруг, не обесценивать привычные мелочи. Замечать свои эмоции и понимать, какая потребность не удовлетворена при негативных. Научиться продуктивно реагировать на стрессы — вместо длительных переживаний переключаться на деятельность, направленную на решение проблемы. И, конечно, уметь расслабляться через медитации, музыку, сон, творчество, спорт, переключать внимание на разные виды деятельности, чтобы не выгорать на работе.
Второе направление — изменение разрушительных установок в мышлении, которые приводят к повышению тревожности. Одна из очень известных установок — «а вдруг?» Человек думает: «Вдруг случится самое страшное»? И на этом не останавливается, а разгоняет ситуацию в воображении до вселенских масштабов. Но мозгу все равно, реален этот страх или вымышлен: он отвечает эмоцией, которую приходится сдерживать. Через такой алгоритм мышления пропускается большинство событий и так человек зарабатывает тревожное расстройство.
Как себе помочь в момент панической атаки?
Однако все эти советы помогут только в первое время. Дальше нужно изменить негативные установки мышления, которые приводят к тревожности и страху, чтобы панические атаки не возобновлялись.
Нарушения ритма сердца
У вас имеются нарушения сердечного ритма? Обратитесь в наш Центр, и мы вам эффективно поможем! Запись по телефону: +7 (495) 775-60-33.
Нарушения сердечного ритма при СОАС

Среди всех аритмий, связанных с СОАС, у 68% больных встречаются ночные брадиаритмии (замедление сокращений сердца), у 10% имеют место остановки синусового узла (эпизодическое «выключение» главного генератора сердечных сокращений) и атрио-вентрикулярные блокады (замедление проводимости между предсердиями и желудочками). Довольно часто выявляются эктопические аритмии, связанные с появлением дополнительных очагов возбуждения в миокарде. Главным образом, это желудочковые экстрасистолии (внеочередные сокращения желудочков) и желудочковые тахикардии. Доказанная связь имеется между апноэ сна и фибрилляцией предсердий (мерцательной аритмией).
Даже у пациентов с кардиостимулятором, который поддерживает постоянную сердечную деятельность, более, чем в половине случаев наблюдаются те или иные формы аритмий. Более того, у больных, длительное время страдающих СОАС, после успешного проведения кардиоверсии (восстановления нормального ритма) уже в течение первого года в 82% случаев аритмия возникает вновь.
При апноэ сна нарушения ритма, как правило, развиваются в ночное время, и они очень часто бывают непосредственно связаны с эпизодами остановки дыхания. Несмотря на большое разнообразие видов аритмий, они развиваются примерно по одному механизму: из-за воздействия кислородного голодания на обменные процессы в кардиомиоцитах (клетках миокарда) и проводящей системе.

Чем хуже исходное состояние сердца у больного, тем более опасные, тяжелые и часто возникающие эпизоды аритмий у него возникают. Для борьбы с расстройствами ритма при СОАС в первую очередь следует использовать методы лечения, направленные на избавление от симптомов апноэ.
Нарушения сердечного ритма при бессоннице

В данном случае причина возникших изменений заключается в том, что длительный недостаток сна ведет к появлению определенного дисбаланса в вегетативной нервной системе в сторону стрессовых процессов, что увеличивает нагрузку на сердце и приводит к подобным последствиям.
Нарушения сердечного ритма, связанные с лишением сна
У лиц с вынужденным лишением сна могут возникать примерно те же проблемы с сердечным ритмом, что и при бессоннице. В первую очередь, это нетяжелые аритмии, возникающие вследствие уже упомянутой вегетативной дисфункции, а во-вторых, это «собственные» нарушения ритма, усилившиеся на фоне ухудшения качества отдыха.
Есть данные и о других расстройствах, возникающих из-за депривации сна. Например, установлено, что кратковременный сон с лишением быстрой фазы приводит к увеличению продолжительности интервала QT, то есть, он вызывает замедление проводимости по желудочкам сердца. Риск подобных патологий особенно высок для людей, которые не имеют возможности спать на протяжении продолжительного времени и обходятся короткими «пересыпами» несколько раз в сутки.
Лечение аритмий, связанных со сном
Происхождение нарушений ритма, связанных со сном, в некоторых случаях трактуется врачами неправильно. Аритмии расцениваются как признаки основного заболевания сердца или самостоятельно существующие патологии, из-за чего их зачастую стремятся лечить соответствующим образом. В результате пациентам проводят различные виды кардиоверсии, прописывают антиаритмические препараты или даже устанавливают искусственные водители ритма.
У вас имеются нарушения сердечного ритма? Обратитесь в наш Центр, и мы вам эффективно поможем! Запись по телефону: +7 (495) 775-60-33.
Пароксизмальная тахикардия (учащенное сердцебиение)
Обзор
Тахикардия — это учащенное сердцебиение. Пароксизмальная тахикардия — это внезапные приступы увеличения частоты сердечных сокращений, обычно больше 140 ударов в минуту.
Во время приступа человек ощущает усиленное и учащенное сердцебиение, иногда боль в груди, головокружение, резкую слабость, чувство страха, нехватки воздуха и др. Тяжелые случаи пароксизмальной тахикардии могут сопровождаться обмороком и даже развитием опасных осложнений со стороны сердечно-сосудистой системы. Однако это случается редко. Обычно приступ тахикардии очень короткий и легко останавливается человеком самостоятельно, с помощью специальной техники — вагусных проб, например, задержки дыхания или надавливания на глазные яблоки.
Пароксизмальная тахикардия может развиваться у любого человека в любом возрасте, а больше всего заболеванию подвержены дети и молодые люди. Как правило, по мере старения человека приступы тахикардии происходят чаще и длятся дольше. Иногда приступ учащенного сердцебиения возникает в результате внеочередного сокращения сердца (экстрасистолы). Экстрасистолы встречаются у абсолютно здоровых людей. Их количество увеличивается при употреблении большого количества алкоголя или кофеина, во время стресса или после курения.
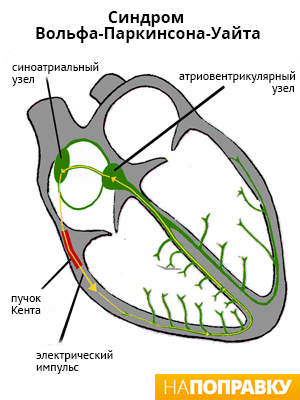
Анатомической основой пароксизмальной тахикардии, как правило, является дополнительный пучок проведения нервных импульсов в сердце, за счет которого регуляция ритма иногда нарушается.
Редким и более тяжелым видом пароксизмальной тахикардии является желудочковая тахикардия. В этом случае у приступа учащенного сердцебиения обычно бывают серьезные причины: инфаркт миокарда, пороки сердца, гипертония и др. Желудочковые тахикардии тоже могут прекращаться самостоятельно. Но при выявлении этого нарушения ритма врач обязательно порекомендует госпитализацию в больницу, так как это очень опасное состояние, которое может закончиться смертельно. Далее в статье речь пойдет в основном о наджелудочковых (суправентрикулярных) видах пароксизмальной тахикардии.
Симптомы пароксизмальной тахикардии
Пароксизмальная тахикардия возникает периодически в виде внезапных приступов. Сердце начинает биться сильнее и чаще, однако интервалы между ударами сохраняются равными, то есть сердцебиение остается ритмичным. Если удары сердца кажутся аритмичными, возможно произошло другое нарушение ритма — мерцательная аритмия или фибрилляция предсердий.
Во время приступа пароксизмальной тахикардии возможно появление дополнительных признаков:
В редких случаях возможен обморок из-за резкого снижения кровяного давления.
Приступ (пароксизм) тахикардии продолжается несколько секунд или минут. В очень редких случаях симптомы сохраняются на протяжении нескольких часов или дольше. Приступы учащенного сердцебиения могут повторяться по несколько раз в день или 1-2 раза в год. Заболевание редко представляет угрозу для жизни, однако при появлении симптомов следует сразу же обратиться к врачу.
При возникновении сильной боли в груди, нарушении дыхания и слабости необходимо вызвать скорую помощь по номеру 03 со стационарного телефона, 112 или 911 — с мобильного.
Причины пароксизмальной тахикардии
Приступы тахикардии происходят из-за нарушения передачи электрических импульсов в сердце. За его равномерную работу отвечает небольшая группа клеток, расположенных в верхней части сердца — в синусном узле. Он генерирует электрические сигналы, которые распространяются по проводящим путям на предсердия, из-за чего они сокращаются и толкают кровь дальше — в желудочки.
После этого сигнал попадает в другую группу клеток, расположенную в средней части сердца, — предсердно-желудочковый узел. Оттуда сигнал проходит по проводящим путям желудочков, из-за чего они сокращаются и выталкивают кровь из сердца в кровеносные сосуды организма.
При нарушении работы этой системы и происходят приступы тахикардии, во время которых по сердцу проходят более быстрые сигналы, что повышает частоту сердцебиения. В большинстве случаев это проходит в течение нескольких секунд, минут или часов.
Существуют различные нарушения электрической активности сердца. Одним из распространенных является синдромом Вольфа — Паркинсона — Уайта (WPW-синдром). У людей с WPW-синдромом с рождения между предсердиями и желудочками есть дополнительный путь проведения (пучок Кента), из-за которого в сердце периодически происходят «короткие замыкания». Нервный импульс бегает по короткому кругу, в обход естественных путей, вызывая приступ тахикардии.
Однако пароксизмальная тахикардия может возникать и без дополнительных проводящих путей, а иногда это случается из-за того, что электрический сигнал из другой части сердца оказывается сильнее, чем сигнал из синусного узла.
Факторы риска пароксизмальной тахикардии
Пароксизмы тахикардии обычно происходят после экстрасистолы — внеочередного сокращения сердца. Изредка экстрасистолы бывают и у здоровых людей. Однако их вероятность повышают следующие факторы:
Диагностика пароксизмальной тахикардии
Если вас беспокоят приступы учащенного сердцебиения, обратитесь к кардиологу. Для диагностики заболевания вас, прежде всего, направят на электрокардиограмму (ЭКГ). ЭКГ записывает сердечный ритм и электрическую активность сердца. Данная процедура проводится в поликлинике, длится несколько минут, не требует специальной подготовки и абсолютно безболезненна.
В ходе ЭКГ на руки, ноги и грудь наклеиваются электроды, от которых идут провода к электрокардиографу. При каждом сокращении сердца оно генерирует слабый электрический сигнал. Электрокардиограф регистрирует эти сигналы на бумажной ленте. Обычно во время приступа пароксизмальной тахикардии сердце бьется с частотой 140–250 ударов в минуту, а частота сердечных сокращений здорового человека составляет 60–100 ударов в минуту.
Если получится провести обследование во время приступа, аппарат ЭКГ зарегистрирует нарушения сердечного ритма. Это подтверждает диагноз и исключает вероятность других заболеваний.
Вместе с тем бывает сложно «поймать» приступ, поэтому врач может попросить обследуемого человека носить небольшой портативный электрокардиограф в течение суток. Такое исследование называется суточное мониторирование ЭКГ или холтеровское мониторирование.
Если рассматривается возможность хирургического лечения тахикардии, могут потребоваться дополнительные обследования для того, чтобы точно определить, в каком участке сердца находится проблемная зона. Например, врач может назначить электрофизиологическое исследование, во время которого через вену на ноге в сердце вводятся мягкие гибкие электроды. Человек при этом находится под действием успокоительного средства. Эти провода измеряют электрические сигналы сердца и позволяют врачам определить, где возникает внеочередной электрический импульс, вызывающий приступ учащенного сердцебиения.
Лечение тахикардии
Во многих случаях симптомы пароксизмальной тахикардии быстро проходят и лечения не требуется. Если же приступы учащенного сердцебиения повторяются часто и тяжело переносятся человеком, врач может назначить лечение, которое позволит быстро останавливать приступы и предотвращать их появление в будущем. В случае если приступ тахикардии приводит к потере сознания или другим серьезным нарушениям здоровья, требуется госпитализация в кардиологическое отделение больницы и специализированную клинику для более детального обследования и лечения.
Как остановить приступ пароксизмальной тахикардии
Обычно для прекращения приступа пароксизмальной тахикардии хорошо помогают различные приемы, которые оказывают воздействие на блуждающий нерв. Кроме того, могут использоваться лекарственные препараты, а в крайних случаях — воздействие на сердце электрическим разрядом — электроимпульсная терапия.
Воздействие на блуждающий нерв — вагусные пробы. Данные приемы позволяют стимулировать работу блуждающего нерва, благодаря чему снижается скорость передачи электрических импульсов в сердце и останавливается приступ тахикардии, однако это помогает только в одном случае из трех.
Врач также может провести массаж каротидного синуса — особой рефлексогенной зоны, которая находится на шее.
Вагусные пробы эффективны только при самом распространенном типе пароксизмальных тахикардий — наджелудочковых (суправентрикулярных) тахикардиях.
Лекарственные препараты при пароксизме тахикардии. Если не удается остановить приступ с помощью вагусных проб, необходимо обратиться к врачу. Врач может назначить ряд лекарственных средств, которые вводятся внутривенно и помогают быстро восстановить нормальный сердечный ритм. Чаще всего назначаются такие препараты, как аденозин, верапамил, трифосаденин, пропранолол, дигоксин, амиодарон и др.
Электроимпульсная терапия (кардиоверсия). При продолжительном приступе тахикардии, который не реагирует на стимуляцию блуждающего нерва и лекарственные препараты, или при невозможности использования данных методов ритм восстанавливают с помощью дефибриллятора. Это относительно простая процедура, в ходе которой через специальный аппарат в грудную клетку подается электрический ток. Сердце получает разряд электричества и начинает сокращаться в нормальном ритме. Обычно кардиоверсия проводится под общим обезболиванием.
Кардиоверсия — это очень эффективная процедура, тяжелые осложнения при её проведении редки, однако после нее мышцы груди могут болеть, а на участках кожи, контактировавших с электричеством, еще несколько дней может сохраняться покраснение и раздражение.
Если есть возможность, вместо кардиоверсии используют чреспищеводную кардиостимуляцию. В этом случае наркоз не требуется. Электрод вводят в пищевод и, когда он оказывается на уровне сердца, подают небольшой разряд тока, который восстанавливает нормальный ритм. Это более щадящая процедура, но она требует специальной подготовки от врача.
Профилактика приступов тахикардии
Существуют также различные методы профилактики приступов учащенного сердцебиения. Если приступы вызваны усталостью, употреблением большого количества алкоголя или кофеина, интенсивным курением, рекомендуется избегать этих причин.
При необходимости для профилактики приступов тахикардии врач назначит лекарственное средство, которое будет замедлять электрические импульсы в сердце. Такие препараты нужно принимать ежедневно в форме таблеток. Это может быть дигоксин, верапамил и бета-блокаторы. Побочные эффекты: головокружение, понос и нечеткость зрения. Прием бета-блокаторов может вызывать хроническую усталость, а у мужчин — нарушение эрекции. Менее распространенные побочные эффекты — бессонница и депрессия. Если назначенное лекарство не помогает или вызывает неприятные побочные эффекты, врач может назначить другое средство.
Радиочастотная абляция (РЧА) — назначается в редких случаях, когда приступы тахикардии очень тяжелые или часто повторяются. Цель лечения — удалить дополнительные пути проведения электрического импульса в сердце, которые вызывают нарушение ритма. Это безопасный и очень эффективный метод лечения, после которого больше не потребуется принимать лекарства.
В ходе операции в вену на бедре или в паху вводится катетер (тонкий провод), а потом проводится к сердцу. Там он измеряет его электрическую активность, чтобы определить точное место, вызывающее нарушения. После этого, дополнительный путь проведения импульсов разрушается с помощью радиоволн высокой частоты, и на этом месте остается небольшой шрам.
Во время процедуры человек находится в сознании, но под действием успокоительного. Место введения венозного катетера обезболивается. РЧА обычно длится полтора часа и после нее можно сразу идти домой, однако в некоторых случаях требуется остаться на ночь в больнице (например, если абляция проводилась поздно вечером).
Данная процедура очень эффективна в предотвращении будущих приступов тахикардии (в 19 из 20 случаев достигается полное излечение), но как и при любых операциях, существует риск осложнений. Например, кровотечение и образование синяков в месте введения катетера, однако даже большие синяки не требуют лечения и проходят через две недели.
Есть также небольшой риск (менее 1%) повреждения электрической системы сердца (блокада сердца). В этом случае может потребоваться постоянно носить кардиостимулятор для регулирования сердечного ритма. Потенциальные риски и преимущества радиочастотной абляции следует обсудить с хирургом перед операцией.
Когда обращаться к врачу при пароксизмальной тахикардии
Заболевание лишь изредка представляет угрозу для жизни, однако при появлении симптомов следует сразу же обратиться к врачу. Углубленной диагностикой и лечением нарушений ритма сердца занимается врач кардиолог, которого можно найти с помощью сервиса НаПоправку.
Если вам рекомендована плановая госпитализация в больницу, чтобы провести более детальное обследование или радиочастотную абляцию, с помощью нашего сайта можно найти надежную кардиологическую клинику.
Возможно, Вам также будет интересно прочитать
Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.