Обмен веществ во сне замедляется
Нездоровый сон замедляет метаболизм
Из-за дефицита сна происходят гормональные изменения, и человек испытывает сильный голод и желание съесть что-то вредное.
Нездоровый сон приводит к замедлению обмена веществ и блокирует способность организма расставаться с лишним весом. Он сбивает гормональную систему, из-за чего человек теряет ясность мышления, его чувство голода усиляется, а процессы старения ускоряются.
О том, как связаны между собой метаболизм и сон, рассказал доктор Джонни Боуденом (Dr. Jonny Bowden) в Annals of Internal Medicine. По его словам, почти все современные люди «совершают роковую ошибку, которая убивает их метаболизм».
Инсулин. Недосыпание подавляет чувствительность клеток организма к инсулину. Чем ниже чувствительность – тем больше требуется инсулина, чтобы удалить лишний сахар из крови. Повышенное количество этого гормона посылает в печень сигнал преобразовывать пищу в жир, чтобы излишки не вернулись в кровь. В такой ситуации риски набрать лишний вес вырастают в два раза.
Кортизол. Недостаточное количество сна организм воспринимает как стрессовый фактор. Для тела такая ситуация – угроза его существованию. Поэтому начинается активно вырабатываться гормон стресса кортизол. Его повышенное количество в организме связано с активным отложением жира в двух областях – на животе и бедрах.
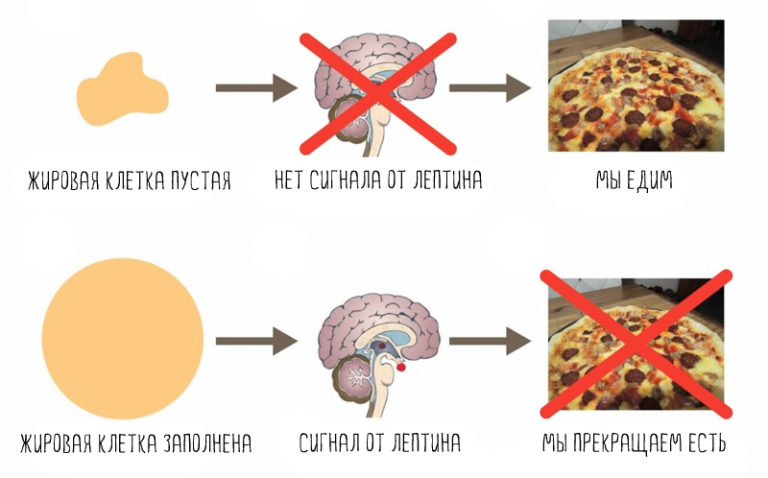
Лептин. Из-за неполноценного ночного отдыха снижается гормон лептин, который сообщает о наступлении сытости. Он сокращается примерно на 15%. Из-за этого чувство голода вырастает на те же 15%.
Это приводит к тому, что человек теряет над собой контроль, просыпается с чувством голода и успокаивается только после приема пищи. Причем такие нарушения вызывают склонность к быстрым углеводам – вредной еде, мучному и сладкому.
Помимо сигналов о чувстве сытости лептин контролирует также метаболизм и влияет на работу щитовидной железы. Если спать мало их уровень падает. Вместе с этим снижается уровень гормонов щитовидки, замедляется обмен веществ и скорость сжигания калорий в состоянии покоя.
Вместо того, чтобы съеденная пища преобразовывалась в тепло и энергию, которая подпитывает человека в течение дня, она уходит в жир на проблемных местах.
Помимо этого не стоит забывать, что главные процессы жиросжигания происходят в организме именно ночью, когда человек находится в состоянии покоя. Этому также способствует лептин, благодаря которому в темное время суток начинается избавление от излишка калорий. Поэтому чем меньше сна, тем меньше времени остается на сжигание калорий.
Кроме гормональных нарушений из-за дефицита сна травмируются ткани головного мозга, ухудшаются когнитивные способности, падает настроение.
Профессор в Университете Рочестера доктор Майкен Нидергад (Dr. Maiken Nedergaard) опубликовал исследование, согласно которому во время сна мозг теряет нейротоксины – естественных продуктов дневной жизнедеятельности. Если они будут задерживаться в организме и накапливаться, то их излишек станет затуманивать сознание, повреждать память, вызывать скачки в настроении и проблемы с фокусировкой внимания. Также вырастет риск развития возрастных заболеваний, например, синдром Альцгеймера.
Фитнес-мифы: похудение и «убитый метаболизм»
Девушки часто беспокоятся о том, что перестают худеть, а некоторые, как кажется, даже набирают вес на диете, и все из-за «убитого» или «поломанного» метаболизма.
В чем суть проблемы? Считается, что в результате долгой голодной диеты в сочетании с частыми тренировками обмен веществ не выдерживает и ломается, то есть становится таким замедленным, что никакие усилия больше не помогают худеть, а человек начинает набирать вес от одного взгляда на еду. Так ли это?
На самом деле, речь идет не о поломке метаболизма, а о естественной адаптации организма к диете, ведь цель его — сохранить жизнь в тяжелых для выживания условиях (много физической работы и мало еды — это именно такие условия).
Есть несколько механизмов, из-за которых потеря веса останавливается и выглядит как «убитая обменка», но таковой не является. Но в начале о более часто случающихся и простых вещах.
Углеводы, соль и водный баланс
Самая банальная причина замедления похудения и того, что считают «поломкой метаболизма» вот в чем. Обычно человек легко и быстро сбрасывает 3-5 кг в первые пару недель диеты, что очень воодушевляет. Но резкое похудение происходит за счет избавления от лишней воды и отеков.
Типичная диета для похудения предполагает ограничение углеводов (особенно простых — мучное, сладкое) и полный отказ от консервированных продуктов (соусов, солений, маринадов), сосисок, колбас, сыров, чипсов, пиццы и прочей переполненной солью калорийной еды.
Углеводы и соль — то, что держит воду в организме. Их снижение легко избавляет человека, только севшего на диету, от первых нескольких килограммов за счет вывода лишней воды.
После этого скорость похудения быстро снижается, потому что подключается жировая ткань, которая уходит гораздо медленнее — 300-500 грамм в неделю можно считать отличным результатом.
Но, мало того, что скорость похудения и так сильно упала, после того, как человек поест углеводов или что-то соленое, его ожидает прибавка в весе — снова за счет воды. Отсюда мысли о сломанном метаболизм и наборе веса из воздуха.
Меньше вес — ниже метаболизм
Как только человек худеет и становится легче, его обмен веществ закономерно снижается — ему нужно меньше ресурсов для обслуживания меньшей массы тела.
Обмен веществ (то, на что человек тратит калории) состоит из четырех компонентов:
Как только вы начинаете диету, каждый из компонентов снижается.
В итоге все это делает обслуживание организма меньшим по стоимости (калориям). Раньше, с прежним весом и активностью это были условные 2000 калорий, теперь — 1600, и если это не учитывать, то похудение остановится по понятным причинам.
Замедление метаболизма
Есть ли еще что-то, что дополнительно снижает обмен веществ, кроме описанного выше?
Да, замедление скорости обмена веществ часто немного выше того, что можно предсказать, исходя из снижения веса тела и активности. То есть, существует дополнительный расход «сверх», но цифра это очень скромная — всего 5% за счет снижения гормональной активности (лептина и гормонов щитовидной железы).
Самая же большая цифра, которую удалось обнаружить в исследованиях, это дополнительные 10-15% к снижению скорости обмена веществ.
Но это был небезызвестный минессотский «голодный» эксперимент, когда испытуемых доводили до состояния истощения. После шести месяцев голодания (очень низкой калорийности) процент жира участников был невероятно низким, но мало кто из современных худеющих доведет себя до того, чтобы можно было говорить о бОльшем снижении скорости метаболизма.

Лептин
Основную роль в дополнительном падении обмена веществ играет гормон лептин. Его роль — сообщать мозгу о том, сколько в организме запасено энергии.
Уровень лептина напрямую зависит от количества жира в жировых клетках. Когда лептина много, мозг понимает, что в организме достаточно жира (энергии), поэтому экстренно пополнять его запасы нет смысла. Как результат — нет сильного чувства голода, а скорость обмена веществ на хорошем уровне (5).
Таким образом, падение лептина на диете вызывает множество вещей: скорость обмена веществ замедляется, голод усиливается, гормоны щитовидной железы снижаются, уровень тестостерона падает, и много других вещей начинает идти не так. Практически все плохое, что происходит на диете, находится под контролем лептина. Частично проблему с падением лептина решают рефиды.
Может ли снижение скорости обмена веществ во время диеты полностью остановить потерю веса? Последние 80 лет исследований по теме (в организме человека, а не животных) говорят, что нет. Ни в одном исследовании у людей не было обнаружено остановки потери жира в условиях контролируемого дефицита калорий. Обмен веществ снижается, но никогда настолько, чтобы полностью остановить потерю жира и уж тем более вызвать его прирост.
Голод, срывы и неправильный учет калорий
Одно из известных приспособлений организма к диете — увеличение чувства голода. Реальность такова: становиться очень «сухим» — значит быть постоянно голодным. Не все стойко терпят голод, и многие сталкиваются со срывами — неконтролируемым поеданием вредной еды почти в аффекте.
О срывах никто не любит говорить вслух. Более того, люди быстро и честно о них забывают, как о всем неприятном, продолжая искренне считать, что питание строго соответствует 1200 калориям. Тем не менее, срыв может легко обнулить весь созданный за неделю дефицит и остановить похудение. Разумеется, к сломанному метаболизму это не имеет никакого отношения.

Другая проблема, которая выглядит как «убитая обменка»: стройные люди, которые хотят стать еще стройнее и суше, часто неточны в подсчетах поступающих калорий. Они привыкли есть мало, поэтому меряют порции на глаз, не ведут дневник питания, полагаются на память (а память очень избирательна, да и о чем-то, съеденном утром, можно к вечеру забыть). Добавим к этому, что человек не отслеживает снижение активности и не замечает, что тратит меньше калорий, чем раньше.
Часто люди просто едят больше, чем нужно для новой скорости обмена веществ, которая на диете стала ниже по причинам, описанным выше. Раз в 2-3 месяца стоит пересчитывать свою норму калорий, соотносить ее с уровнем ежедневной активности (не перееоценивать ее), количеством тренировок и новым весом тела.
Кортизол и отеки
Большинство проблем сочетания очень низких калорий и чрезмерного кардио связаны с еще одной вещью, которая отлично сочетается с адаптационным замедлением метаболизма: стрессовый гормон кортизол и вызванная им задержка воды. Кортизол обладает перекрестной реактивностью с рецепторами альдостерона — основного гормона, отвечающегоза задержку воды организмом (1).
То есть, тонны тренировок и голодная диета повышают кортизол. Часто к проблеме добавляет склад характера, когда человек постоянно стрессует, потому что ему нужно быстро. срочно. еще больше. похудеть прямо сейчас. И когда потеря веса останавливается, эти люди не только еще больше снижают калории и добавляют кардио, но и начинают еще больше паниковать по поводу отсутствия результатов, из-за чего кортизол хронически повышен, и организм удерживает воду, которая маскирует потерю жира.
Типичная худеющая девушка может потерять до 300-500 грамм чистого жира в неделю. Если ее стресс (психологический, диетический и физический) — причина удержания 2-4 литров жидкости, то она очень долго не увидит результатов своей диеты. Жир уходит, но отеки это маскируют.
Но очень часто после того, как она однажды от души поест, особенно углеводную еду, и пропустит пару тренировок, кортизол, наконец, падает, и буквально за одну ночь можно «похудеть» на 2-3 кг за счет избавления от «стрессовых» отеков.
Именно поэтому на диете с большим ограничением калорий рекомендуется раз в несколько дней устраивать углеводные загрузки — рефиды.
Повышение кортизола так же вызывает резистентность головного мозга к лептину. В результате лептин не посылает достаточного сигналов в мозг — со всеми вытекающими из снижения лептина последствиями, о которых вы читали выше. Жира в теле может быть еще достаточно, чтобы было достаточно лептина, но кортизол не дает мозгу его увидеть.
Выводы
Типичный сценарий: в начале диеты вес уходит быстро, но посидев на ней 1-2 месяца, человек видит, что скорость похудения сильно снизилась вплоть до полной остановки, несмотря на строгое питание и большое количество тренировок. Причин несколько:
Сон и нарушения метаболизма
Для того чтобы выжить, люди, помимо пищи, воды и кислорода, нуждаются в регулярном сне. Мы тратим около одной трети нашей жизни на сон, при этом его количество и качество во многом определяют состояние нашего здоровья.
Сон – это периодически возникающее состояние, подверженное циркадной ритмической активности, проявляющееся изменением активности головного мозга и реакции на раздражители. По сравнению с состоянием бодрствования сон характеризуется меньшей восприимчивостью к внешним стимулам. Он легко обратим, т. е. возврат к бодрствованию происходит быстро в отличие от состояния потери сознания или комы.
Наряду с питанием и физической активностью cон является одним из трех основополагающих факторов, определяющих образ жизни человека. Многие показатели метаболизма существенно изменяются после засыпания по сравнению с периодом бодрствования.
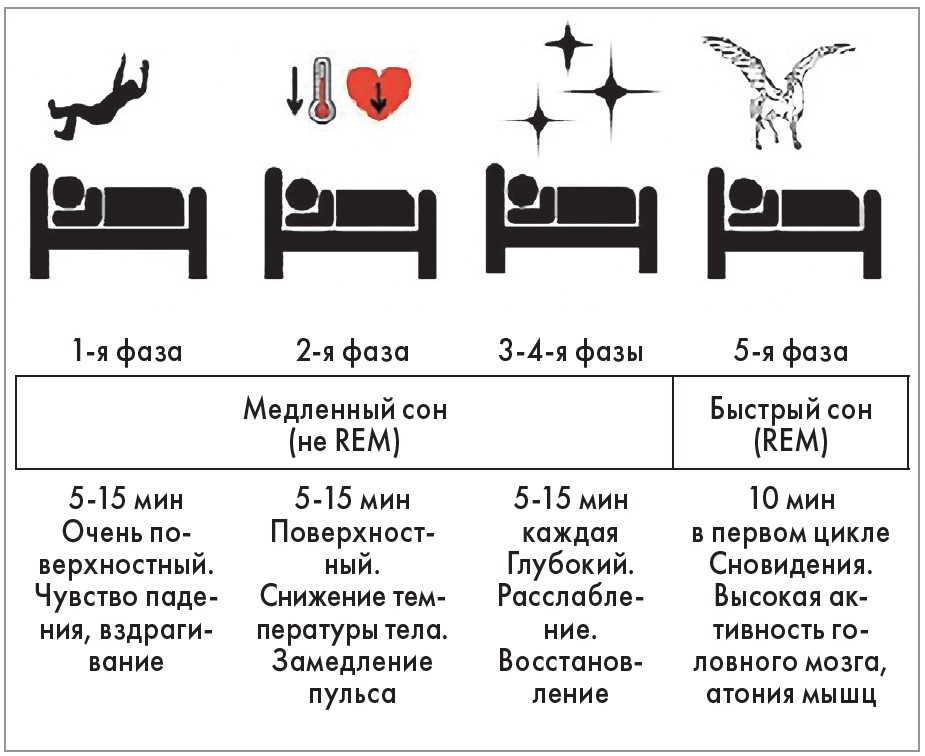
Сон до сих пор остается во многом загадкой, т. к. до конца не изучены механизмы, вызывающие его и поддерживающие. Известно, что сон состоит из нескольких фаз: медленного сна (поверхностного и глубокого) и быстрого сна – фазы быстрого движения глазных яблок (rapid eye movement – REM-cон). Фазы составляют цикл сна, который повторяется 4-5 раз за ночь. Активность головного мозга отличается в разные фазы, можно определить фазу сна по данным электроэнцефалограммы.
После засыпания происходит погружение в поверхностный сон, который затем углубляется и переходит в глубокий. Цикл сна заканчивается REM-сном.
Поверхностный сон состоит из двух фаз. В начале первой фазы происходит переход от бодрствования ко сну. В это время человека легко разбудить. Движение глаз замедляется и мышечная активность снижается. Люди, пробудившиеся от этой фазы сна, часто помнят фрагментарные визуальные образы. Иногда при засыпании возникают миоклонии, которым часто предшествует ощущение падения.
Во второй фазе поверхностного сна движения глаз останавливаются и мозговые волны становятся медленнее, со случайными вспышками быстрых волн, называемых веретенами сна.
Далее наступает фаза глубокого сна. Появляются медленные мозговые волны, называемые дельта-волнами, которые перемежаются с более быстрыми волнами. Во время 4-й фазы почти исключительно регистрируются дельта-волны. Во время глубокого сна человека очень трудно разбудить.
Люди, проснувшиеся в эту фазу, чувствуют себя дезориентированными в течение нескольких минут и часто не понимают, где находятся. Во время медленного сна снижаются артериальное давление и частота сердечных сокращений, замедляется частота дыхания. Глубокая фаза сна оказывает ингибирующее влияние на гипоталамо-гипофизарно-адреналовую (ГГА) ось [1]. Секреция гормона роста в период сна примерно в 3 раза превышает таковую во время бодрствования [2] и особенно выражена в фазу глубокого сна [3]. При уменьшении длительности медленноволнового сна повышается риск ожирения. Перекрестное исследование с участием 2745 мужчин старше 65 лет, которым была проведена полисомнография, показало, что независимо от общей продолжительности сна именно продолжительность медленноволнового сна обратно пропорциональна индексу массы тела (ИМТ) и окружности талии [4].
Во время REM-сна активность мозга так же высока, как и во время бодрствования. Другое его название – парадоксальный сон, именно в эту фазу чаще возникают сновидения. Как следует из названия, в эту фазу происходит быстрое движение глаз из стороны в сторону. Э
то явление можно отследить и измерить с помощью электроокулографии.
Дыхание становится более быстрым и нерегулярным во время REM-сна по сравнению с периодом медленного сна, а частота сердечных сокращений и артериальное давление увеличиваются до уровня, характерного для состояния бодрствования. Температура несколько снижается. Кроме того, во второй половине сна, преимущественно в фазу REM-сна, значительно увеличивается уровень кортизола [5].
Тонус мышц снижается уже во время медленного сна, во время REM-сна возникает атония – практически полное отсутствие мышечного тонуса. Оно возникает из-за того, что импульсы мозга, которые контролируют движение мышц, полностью подавлены. Остаются только импульсы, контролирующие движения глаз и другие важные функции, отвечающие за работу сердца и легких, которые позволяют дышать и поддерживают жизнь.
Многие из физиологических функций, такие как волновая активность мозга, дыхание и частота сердечных сокращений, достаточно изменчивы во время бодрствования и в период REM-сна, при этом в медленной фазе сна они приобретают более стабильный характер (рис. 1).
Продолжительность сна
Потребность во сне зависит от возраста и несколько отличается у разных людей. Время сна можно считать оптимальным, если нет дневной сонливости и бодрость сохраняется в течение дня. На практике это требует определенного минимального количества сна, кроме того, очень важно, чтобы на каждую фазу сна приходилось достаточно времени, особенно глубокого медленного сна и быстрого сна. Как правило, в среднем взрослый человек нуждается в 8 ч сна в сутки. Есть люди, их примерно 5% от всего населения, которым нужно менее 6 ч, чтобы выспаться, и есть люди (6-10%), которые нуждаются в продолжительном сне – более 9 ч.
В мире наблюдается эпидемия депривации сна (снижения его продолжительности). В настоящее время средняя продолжительность сна у взрослых людей, проживающих в странах Запада, составляет 6,8 ч, а столетие назад она достигала 9 ч. При этом 30% взрослых заявляют, что они спят менее 6 ч в сутки. Употребление кофеинсодержащих напитков во второй половине дня также может нарушать процессы засыпания. Все это способствует снижению продолжительности сна. По некоторым оценкам, 80% населения земного шара в настоящее время нуждается в будильнике, чтобы просыпаться каждое утро.
Наряду с депривацией сна в мире отмечается тенденция к быстрому росту распространенности метаболических заболеваний. Таким образом, можно предположить, что между этими процессами имеются причинно-следственные связи, способствующие быстрорастущей распространенности метаболических нарушений.
Уменьшение продолжительности сна ассоциировано с набором веса и развитием ожирения, что связывают с увеличением потребления калорий, возникающим на фоне ограничения сна [6]. В исследовании с участием более 3 тыс. пациентов было обнаружено, что уменьшение количества сна (менее 5 ч за ночь) у пожилых мужчин и женщин ассоциировалось с повышенным ИМТ. Длительность сна 5 ч и менее в сутки по сравнению с продолжительностью сна 7-8 ч была связана с 3,7-кратным увеличением вероятности ожирения среди мужчин и с 2,3-кратным увеличением среди женщин [7].
Механизмы, объясняющие влияние уменьшения продолжительности сна на метаболическую дисрегуляцию и вызывающие нарушение обмена веществ, могут быть многофакторными. С одной стороны, возникает ряд гормональных, метаболических и поведенческих изменений, приводящих к увеличению потребления пищи. Нарушается секреция таких гормонов, как лептин и грелин, которые регулируют аппетит и чувство голода.
Лептин, циркулирующий гормон, секретирующийся адипоцитами, действует на специфические рецепторы гипоталамуса, тем самым подавляя аппетит и ускоряя метаболизм. У людей уровни лептина обычно низкие во время бодрствования и повышаются во время ночного сна. Лишение сна приводит к снижению секреции лептина и чувствительности к инсулину.
Кроме того, депривация сна также увеличивает секрецию грелина, который высвобождается из желудка и вызывает ощущение голода, изменяется секреция кортизола и гормона роста, что оказывает влияние на регуляцию глюкозы и чувствительность к инсулину.
С другой стороны, было показано, что при лишении сна возникает симпатическая стимуляция [8], изменяется иммунный ответ и увеличивается уровень провоспалительных маркеров, таких как IL‑6, TNF-α и CRP, что также может способствовать метаболической дисрегуляции [9, 10].
Таким образом, достаточная продолжительность сна способствует поддержанию безжировой массы тела в периоды снижения потребления энергии, а недостаточный сон может снизить эффективность типичных диетических рекомендаций по снижению веса и метаболического риска.
Сокращение времени сна:
Риск развития метаболического синдрома повышен на 41% у лиц, которые спят менее 6 ч за ночь [14], и на 50% у тех, кто спит менее 5 ч [15]. Кроме того, если вследствие нарушения сна возникают и сохраняются метаболические изменения, то это может способствовать возникновению или ухудшению течения сахарного диабета (СД) 2 типа. Сон менее 5 ч в 2 раза повышает риск заболеть ожирением и СД 2 типа. Так, в одном из исследований было показано, что недостаточный сон (4 ч за ночь) в течение 4 ночей уменьшает чувствительность жировой ткани к инсулину на 30%, а общую чувствительность к инсулину – на 16% [16].
Продолжительность сна снижается и при инсомнии. Инсомния является расстройством сна, при котором трудно заснуть или проспать всю ночь без пробуждений. Люди, страдающие этим нарушением сна, имеют один или несколько из следующих симптомов: трудности с засыпанием, пробуждения в ночное время и проблемы с повторным засыпанием, пробуждения слишком рано утром, чувство усталости после пробуждения.
Первичная инсомния означает, что человек испытывает проблемы со сном, которые непосредственно не связаны с каким-либо другим недугом. При вторичной инсомнии причинами ее могут быть какое-либо заболевание, болевой синдром, прием медикаментов или алкоголя, что само по себе может вести к нарушениям метаболизма.
Проблемы с засыпанием и поддержанием сна, а также потребность в дневном сне ассоциированы с уменьшением потребления белка и клетчатки в рационе. Качество сна также влияет на риск возникновения СД 2 типа. Доказано, что бессонница ассоциирована с повышенным риском развития СД 2 типа. В систематическом обзоре показано, что при трудностях с засыпанием риск СД 2 типа возрастает на 57% (относительный риск (ОР) 1,57; 1,25-1,97; р 10 с) во время сна. В результате эпизодов апноэ насыщение артериальной крови кислородом снижается и возникает гипоксия. Диагноз и степень тяжести апноэ сна определяют по индексу апноэ/гипопноэ (ИАГ), который рассчитывается исходя из количества эпизодов апноэ/гипопноэ за час. Диагноз апноэ сна может быть установлен при ИАГ более 5 соб./ч. Различают несколько степеней тяжести апноэ сна: легкая степень – при 5 соб./ч 15 соб./ч) выявлены у 4% женщин и 9% мужчин. Нарушение дыхания во сне чаще встречается у мужчин, чем у женщин. Соотношение мужчин к женщинам оценивается примерно 2:1 в общей популяции, распространенность храпа также выше у мужчин. Возможные объяснения включают действие тестостерона на мышцы дыхательных путей, половые различия в распределении жира в организме и различия в глоточной анатомии.
У женщин в постменопаузе риск нарушения дыхания во сне возрастает.
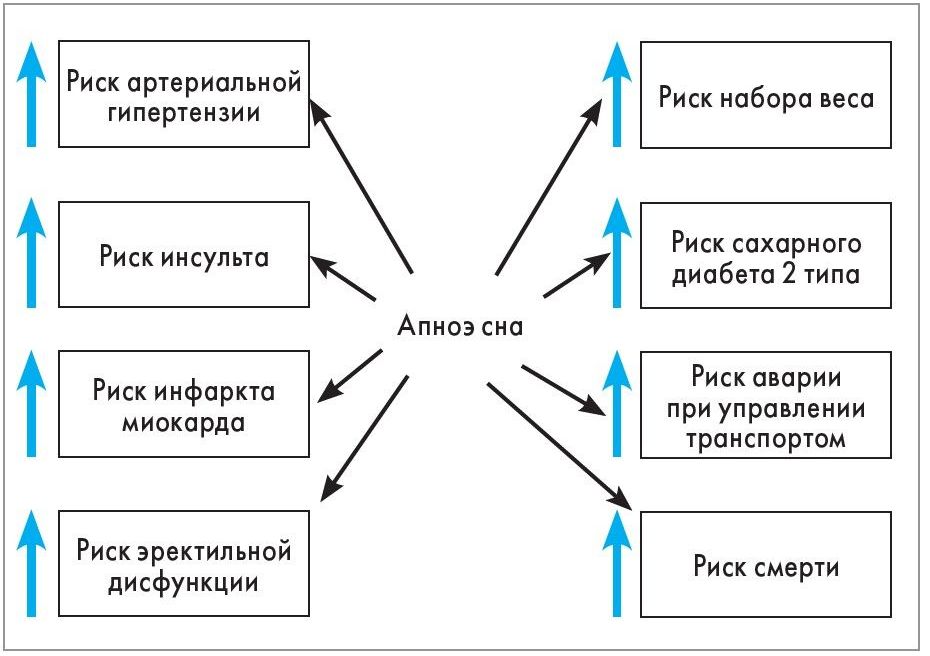
Фрагментация сна и гипоксия, возникающие в результате нарушения дыхания во сне, способствуют развитию различных неблагоприятных состояний (рис. 2), в т. ч. инсулинорезистентности – основного патогенетического звена развития метаболического синдрома. Часто возникающие пробуждения ассоциированы с активацией ГГА оси и повышением секреции кортизола [26], что может способствовать набору веса.
Рис. 2. Ассоциация апноэ сна с хроническими заболеваниями и осложнениями
Апноэ сна может провоцировать повышение артериального давления и аритмию. Поэтому при артериальной гипертензии (особенно плохо поддающейся гипотензивной терапии) и аритмии следует пройти обследование для исключения апноэ сна.
Более 80% лиц с нарушениями дыхания во сне храпят. Храп возникает, когда нормальные физиологические изменения глоточной механики во время сна (падение тонуса мышц) накладываются на изменения в глотке, имеющие место и во время бодрствования.
Основная значимость храпа заключается в том, что он является признаком синдрома обструктивного апноэ сна.
На возникновение апноэ сна влияют:
В исследованиях выявлено влияние апноэ сна на развитие инсулинорезистентности, дисфункции β-клеток поджелудочной железы и СД 2 типа, которое может осуществляться посредством прерывистой гипоксии и фрагментации сна. В результате гипоксии и фрагментации сна происходят изменение активности ГГА оси с повышением секреции кортизола, активация симпатической нервной системы с увеличением уровня катехоламинов, активация воспалительного пути с повышением факторов воспаления (IL-6, FNO-α), а также изменение адипокинового профиля и развитие оксидативного стресса [27]. Однозначного ответа на вопрос о том, может ли апноэ сна служить причиной возникновения СД 2 типа, пока нет, но результаты исследований свидетельствуют о том, что степень тяжести апноэ сна коррелирует с риском развития СД 2 типа и ухудшением гликемического контроля при уже имеющемся СД [28].
Адекватное лечение апноэ сна может улучшить метаболические процессы, в т. ч. регуляцию гликемии. Так, у больных без СД с недавно диагностированным апноэ сна при использовании режима искусственной вентиляции легких посредством постоянного положительного давления (CPAP (Constant Positive Airway Pressure)терапия) в течение 4 и более ночей в неделю в течение 6 мес отмечалось снижение уровня гликированного гемоглобина [29].
Синдром беспокойных ног
Синдром беспокойных ног (СБН), известный также как болезнь Уиллиса-Экбома, представляет собой хроническое нейросенсомоторное заболевание, характеризующееся постоянной сменой положения ног, ассоциированное с жжением, покалыванием, дрожью в ногах. Эти явления нарушают сон. По статистике, СБН страдает от 5 до 10% взрослых, а в пожилом возрасте частота увеличивается до 15%.
У больных с артериальной гипертензией и СД 2 типа СБН встречается чаще – в 30% случаев [30]. Дефицит железа, болезнь Паркинсона, почечная недостаточность ассоциированы с СБН.
В ряде случаев не удается установить причину СБН. Может играть роль генетическая предрасположенность, т. к. почти у половины людей с этим нарушением один из членов семьи также имел СБН.
СБН часто встречается у больных СД [31]. При этом нет однозначных данных, влияет ли это нарушение сна на метаболические процессы в том случае, если СД нет, а также улучшает ли показатели гликемии лечение СБН у больных СД. У людей с легкой и умеренной степенью выраженности СБН изменение образа жизни (начало регулярных физических упражнений, режим сна, уменьшение использования кофеина, алкоголя и табака) может быть полезным. Лечение заболеваний, связанных с СБН, может облегчить состояние.
Выводы
Таким образом, сон неразрывно связан с различными гормональными и метаболическими процессами в организме и имеет большое значение для поддержания метаболического гомеостаза. Депривация сна, его расстройства, смещение циркадных ритмов могут иметь глубокие метаболические и сердечно-сосудистые последствия ввиду чрезмерной симпатической стимуляции, гормонального дисбаланса и субклинического воспаления. Следовательно, врачам необходимо внимательно относиться к качеству и количеству сна пациентов, т. к. своевременная коррекция может значительно снизить риски метаболических расстройств и их осложнений.
Список литературы находится в редакции.
Русский медицинский журнал, 2017, № 22.
Медична газета «Здоров’я України 21 сторіччя» № 5 (426), березень 2018 р.
СТАТТІ ЗА ТЕМОЮ Неврологія
Синдром професійного вигорання (СВ, або СПВ) медичних працівників у XXI столітті набирає обертів за поширенням як стрес-реакція на виробничі й емоційні вимоги, що з’являються внаслідок надмірної відданості своїй роботі з одночасним нехтуванням сімейним життям, відпочинком тощо (ВООЗ, 2019). СВ є процесом поступової втрати емоційної, когнітивної та фізичної енергії 1. Отже, доречно розглядати це явище в аспекті особистої деформації внаслідок дії тривалого впливу професійних стресів середньої інтенсивності [1, 5-8].
Діабетична нейропатія (ДН) рано чи пізно розвивається майже в половини хворих на цукровий діабет (ЦД), пізно діагностується, складно піддається лікуванню та загрожує серйозними наслідками, а отже, слід визнати, що вона є справжнім викликом для клініцистів. Однак певних успіхів у терапії цього ускладнення було досягнуто, коли фокус уваги змістився з контролю глікемії та симптоматичної терапії на патогенетичне лікування. Саме своєчасна й адекватна патогенетична терапія сьогодні багато в чому зумовлює прогноз ДН.