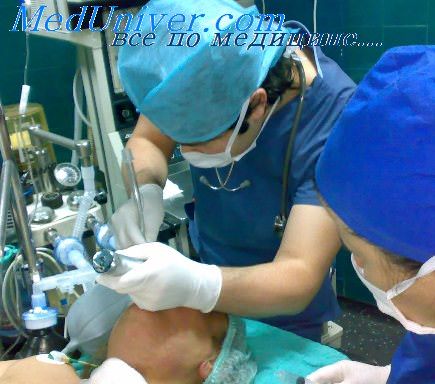
Общая анестезия это сон
Общая анестезия это сон
В I стадии снижается болевое восприятие в коре головного мозга, точнее, утрачивается страх, связанный с болью (анксиолиз), и притупляется восприятие боли (т.е. распознавание раздражения как боли). I стадия ошибочно называется стадией аналгезии. Это название было дано в XIX веке при экстракции зуба под легкой ингаляционной анестезией.
Собственно соматическая боль и обусловленные ею реакции на подкорковом уровне без участия сознания при этом сохраняются. С утратой сознания наркоз переходит во II стадию. Клинически она характеризуется утратой контакта с больным и выпадением рефлекса смыкания век при прикосновении к ресницам.
В коре и подкорковых структурах происходит реципрокное переключение нейронных сетей. Это означает, что взаимно активирующие и тормозящие импульсы должны обрабатываться и интегрироваться одновременно. В состоянии бодрствования доминирует тормозящее влияние коры на глубжележащие структуры головного мозга.
В стадии возбуждения (II стадия), когда подавляется активность коры, это влияние выпадает. Активирующие импульсы, возникающие в подкорковых структурах, не фильтруясь, действуют на соматические и вегетативные центры, вызывая соответствующие клинические проявления. Поэтому стадию возбуждения считают критической, связанной с особым риском.
Основным признаком стадии толерантности (III стадия) является соматическая аналгезия, которая позволяет выполнять лишь хирургические вмешательства, не вызывающие нарушения защитных реакций. Поэтому при проведении наркоза стремятся достичь III стадии. Ее делят на четыре подстадии.
Характерным для нее является усиливающийся автоматизм дыхания, не зависящий от влияния внешних раздражителей. Кроме того, в результате усиливающегося торможения клеток передних рогов спинного мозга снижается тонус скелетных мышц, что, с одной стороны, облегчает выполнение полостного хирургического вмешательства (например, на органах брюшной полости, так как расслабляет мышцы брюшной стенки), с другой — приводит к нарастающему параличу дыхательных мышц. В III стадии дыхание осуществляется за счет сокращений диафрагмы, в то время как вспомогательные дыхательные мышцы оказываются парализованными.
Начало токсической стадии (IV стадия) совпадает с остановкой дыхания (периферический паралич дыхания в результате выпадения функции диафрагмы). Наряду с центральным угнетением сосудистого тонуса (вазоплегия) вследствие гипоксии и ишемии миокарда нарушается также сердечная деятельность.
Важным отличительным признаком является почти полное угнетение электрической активности головного мозга при наркозе, в то время как во время сна подавляется лишь корковый компонент электрической активности. Метаболизм клеток головного мозга при глубоком наркозе подавлен, он поддерживается лишь на уровне, достаточном для выживания.
Поэтому при наркозе, как и при коме, человек не воспринимает внешние влияния и на него перестают действовать звуковые раздражители. Потеря тонуса мышц дна полости рта приводит к западению языка, когда больной лежит на спине, и вызывает обструкцию верхних дыхательных путей с угрозой асфиксии. Наркоз является состоянием, опасным для жизни. Он требует контроля за функцией жизненно важных органов и принятия мер для ее поддержания.
Общая анестезия (общий наркоз)
Комбинация лекарственных препаратов, которые погружают пациента в состояние сна перед операцией или другой медицинской процедурой. Основная цель – обезболивание, обездвиживание, погружение пациента в состояние, при котором можно оказать ему необходимую помощь. Общая анестезия обычно вводится внутривенно или при помощи ингаляции.
Анестезия ощущается как сон, но это более глубокое состояние, при котором мозг пациента не реагирует на болевые сигналы или рефлексы.
Врач-анестезиолог – специально обученный врач, специализирующийся на анестезии. Пока пациент находится под наркозом, анестезиолог контролирует жизненно важные функции его организма.
Решение о необходимости использовать общую анестезию принимает лечащий врач вместе с врачом-анестезиологом. Общий наркоз обычно показан:
При длительн ых хирургических операциях;
При операциях, сопровождающихся значительной кровопотерей;
При любых операциях на грудной клетке или верхней части брюшной полости.
Для более простых и недолгосрочных вмешательствах обычно применяются другие формы анестезии, такие как легкая седация в сочетании с местной анестезией (для небольшой области) или проводниковая анестезия.
Общая анестезия в целом безопасна и обычно переносится пациентами достаточно хорошо, даже при наличии у них серьезных проблем со здоровьем.
Риск осложнений более тесно связан с типом назначенной операции и общим физическим здоровьем пациента.
Повышенному риску послеоперационных осложнений, связанный с анестезией, подвержены:
Пациенты пожилого возраста;
Имеющие серьезные хронические заболевания;
Пациенты, находящиеся в группе риска по развитию острых сердечно-сосудистых состояний.
Увеличить риск осложнений во время операции также могут такие факторы, как:
Обструктивное апноэ во сне;
Высокое артериальное давление;
Хронические заболевания сердца, легких, почек;
Длительное злоупотребление алкоголем;
Аллергия на лекарственные препараты;
Побочные реакции на анестезию в прошлом.
Большинство рисков связано с самой операцией, а не с наркозом.
Подготовка к процедуре
Общая анестезия расслабляет мышцы пищеварительного тракта и дыхательных путей. Обычно голод рекомендован за шесть часов до операции, разрешено пить чистую негазированную воду.
Чего следует ожидать?
Врач-анестезиолог обязательно проведет опрос, чтобы узнать обо всех назначенных пациенту лекарственных препаратов, безрецептурных лекарственных средств и травяных добавках, а также об аллергических реакциях и предыдущем опыте наркоза.
Во время процедуры
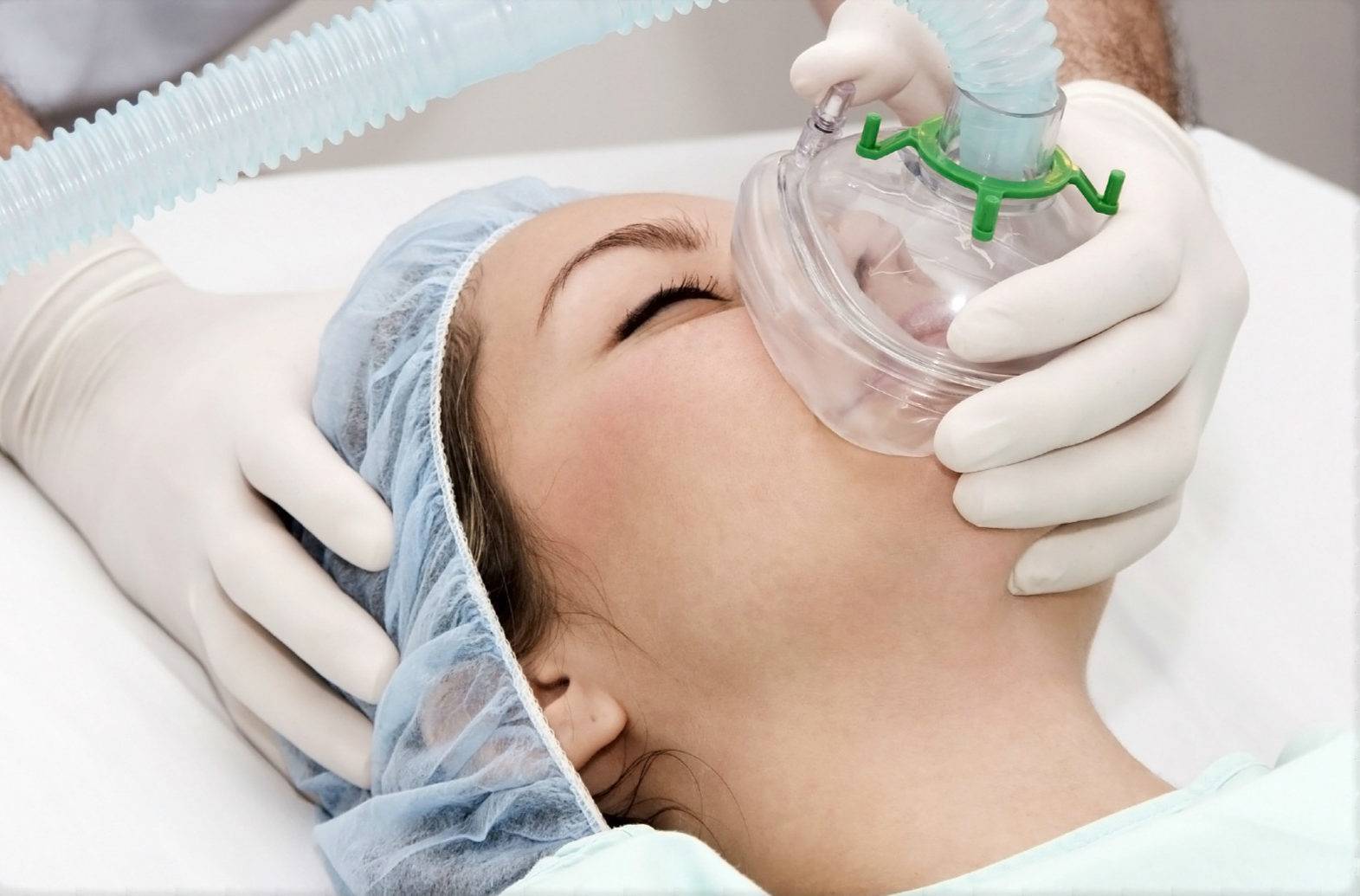
Анестезиолог обычно вводит анестезию через установленный на руке катетер или путем ингаляции, через лицевую маску. После погружения пациента в сон анестезиолог может установить дыхательную трубку, предварительно введя мышечные релаксанты. Трубка обеспечивает поступление достаточного количества кислорода и защищает легкие от попадания крови или других жидкостей, например, из желудка.
Когда операция завершена, анестезиолог прекращает введение анестезии, чтобы разбудить пациента. Пробуждение проходит медленно, либо в операционной, либо в послеоперационной палате.
Пациент может испытывать такие побочные эффекты анестезии, как:
1 заблуждение и 3 факта о медикаментозном сне
У пациентов сформировалось неоднозначное отношение к лечению зубов под медикаментозным сном или седацией. Часто этот вид анестезии путают с общим наркозом. В этой статье мы расскажем, что такое медикаментозный сон, чем он отличается от общего обезболивания, в каких случаях необходим и к чему готовиться пациентам, которые собираются его пройти.
ЗАБЛУЖДЕНИЕ. Медикаментозный сон и общий наркоз — одно и то же.
На самом деле медикаментозный сон и общий наркоз – разные виды анестезии.
Наркоз или общее обезболивание вводит организм человека в состояние, которое характеризуется временным выключением сознания человека, подавлением болевой чувствительности и рефлексов. Наркоз знаком пациентам, которым делали полосные операции. Он полностью отключает сознание и от него сложно отходить.
Медикаментозная седация или медикаментозный сон – это ингаляционное или внутривенное введение седативного препарата. В этом случае пациент находится в состоянии поверхностного лёгкого сна.
Седативные препараты, которые мы используем в детской стоматологии «Медисса» безопасны и сертифицированы.
ФАКТ 1. Медикаментозный сон — это сиеста, а не нокаут
Медикаментозный сон или седация обеспечивает не глубокое погружение, а легкую дремоту, которая расслабляет пациента и делает лечение быстрым и безболезненным. Пациента можно разбудить в необходимый момент. Седация успокаивает и усыпляет пациента до необходимого уровня.
При медикаментозном сне пациент самостоятельно дышит, может глотать и кашлять. Эти рефлексы не блокируются и не подавляются, как при общем наркозе.
Уровень выключения сознания настолько не глубокий, что пациент реагирует на болевые ощущения. Поэтому при седации используется традиционная анестезия.
ФАКТ 2. Медикаментозный сон используют даже если делают традиционную анестезию
Есть случаи, когда традиционная местная анестезия не решает попутные задачи лечения. Например, снятие страха.
Использование седативных препаратов расслабляет человека, помогает справиться с неконтролируемым страхом, вызванным негативным опытом лечения удержанием.
Препараты которые используются при медикаментозном сне приводят в норму артериальное давление, что важно для пациентов с гипертонией и выраженной дентофобией — паникой перед стоматологическим креслом.
Медикаментозный сон дает возможность пролечить много зубов за один раз или провести
несколько других стоматологических манипуляций, таких как имплантация, хирургия или протезирование. При этом у пациента не остается воспоминаний о процедуре.
ФАКТ 3. Медикаментозный сон делают только по показаниям и это безопасно.
Необходимость применения медикаментозного сна, как и используемый препарат индивидуальны. На предварительной консультации врач стоматолог определяет показания к применению медикаментозного сна. Подробней об этом тут.
В «Медисса» процедура проходит по следующему сценарию.
Медикаментозный сон — прогрессивный метод обезболивания в стоматологии. Он делает стоматологическое лечение комфортным и быстрым для пациента. В случае пациентов с дентофобией и детей с особенностями развития медикаментозный сон подчас единственный способ вылечить зубы.
Сомнения связанные со здоровьем и лечением всегда лучше обсудить с врачом, а не интернетом. Если у вас остались вопросы о медикаментозном сне и стоматологическом лечении, мы рады будем ответить на них на консультации.
В чём разница между наркозом и медикаментозным сном
Человеку, далёкому от медицины трудно назвать разницу между такими понятиями, как наркоз и медикаментозный сон. Давайте рассмотрим эти процедуры подробнее и выделим общие черты и различия между ними.
Наркоз
Под процедурой наркоза медики понимают введение организма в состояние отсутствия сознания, в фазу глубокого сна. При наркозе человек не чувствует болевых ощущений, а его мышцы полностью расслабляются, что очень сильно облегчает проведение, какой бы то ни было операции.
Для того чтобы ввести человека в состояние наркоза, медики используют целый комплекс специальных препаратов и аппаратуры. Чаще всего под наркозом проводятся сложные и масштабные операции, а сама процедура предполагает постоянное наблюдение за состоянием пациента команды анестезиологов.
Справка. Анестезиологи контролируют весь процесс наркоза, от этапа подготовки к процедуре до того момента, когда пациент проснётся после проведённой операции.
Поскольку наркоз в некотором смысле является искусственной комой, пациент, находящийся под такой анестезией, теряет способность к «автономному» дыханию, поэтому для снабжения клеток организма кислородом ему обеспечивают искусственную вентиляцию лёгких. Во время операции также производится мониторинг частоты сердцебиения, измеряется уровень кислорода в крови, отслеживается количество вдохов в единицу времени.
После того как операция завершена, пациенту вводят специальное средство, останавливающее действие анестезии, и он приходит в себя, однако так делается далеко не всегда. Останавливающее эффект анестезии вещество не вводится после сложных операций (например, на открытом сердце), и перенёсший операцию организм вынужден постепенно и «самостоятельно» отходить от последствий наркоза. В этом случае пробуждение проходит гораздо медленнее, и дыхательная аппаратура не прекращает работу до полного пробуждения прооперированного.
Справка. Реакция организма на анестезию может быть различной, однако её редко можно назвать позитивной. Тем не менее на сегодняшний день это наилучший способ облегчения процесса оперирования.
Медикаментозный сон
Медикаментозный сон, также называемый «поверхностной седацией» подразумевает собой введение пациента в состояние пониженной тревожности, своеобразной дремоты, при которой человек не ощущает сильного страха и не испытывает сильных негативных эмоций. Общая чувствительность мышц снижается, однако все они могут продолжить функционировать, включая мышцы, участвующие в процессе дыхания.
Справка. Человека при медикаментозном сне можно разбудить громким звуком или позвав по имени.
Ввести человека в состояние медикаментозного сна может только квалифицированный анестезиолог. Медикаментозный сон применяется в стоматологии, а также при магнитно-резонансной томографии или при ультразвуковых исследованиях.
Особенно актуально его применение для пациентов с повышенным уровнем тревожности и для детей. При помощи такого метода можно стабилизировать психологическое состояние пациента и унять его тревожность, позволив тем самым без проблем провести вышеперечисленные процедуры.
Что общего
И медикаментозный сон, и наркоз относятся к методам анестезии и могут использоваться только профессиональными анестезиологами. Вещества, необходимые для наступления анестезирующего эффекта, вводятся в организм внутривенно либо внутримышечно. В обоих случаях состояние пациента непрерывно контролируется анестезиологом.
Кроме того, у обеих процедур есть общая цель – снижение возможных болевых ощущений и облегчение процесса, который последует за анестезией. И к медикаментозному сну, и к наркозу существуют противопоказания, а также побочные эффекты в различных формах.
В чём отличие наркоза и медикаментозного сна
Разница между двумя рассматриваемыми нами процедурами на самом деле достаточно велика. Прежде всего, они различаются по области применения: общую анестезию применяют при сложных оперативных вмешательствах, в то время как медикаментозный сон (седацию) используют для менее «серьёзных» целей вроде простого снятия тревожности.
Ещё одно важное отличие: под общей анестезией пациент теряет способность дышать, поэтому его дыхательная система функционирует только при помощи специальной аппаратуры. В состоянии седации же больной не теряет способности к дыханию и способен обходиться без каких-либо искусственных дыхательных систем.
В целом седация действует на организм гораздо мягче и бережнее, не блокирует базовых рефлексов и позволяет организму быстрее оправиться от её последствий. Наркоз же позволяет переносить (а точнее – игнорировать) тяжёлые болевые ощущения и проводить серьёзные операции даже на открытых органах.
Что нужно знать об общей анестезии
Быстрые факты об общей анестезии
Вот несколько ключевых моментов, касающихся общей анестезии. Более подробная и вспомогательная информация находится в основной статье.
Общие анестетики вызывают обратимую потерю сознания и обезболивание, необходимые для проведения операций. Механизм действия анестетиков до конца непонятен. Существует несколько теорий на этот счет.
Общая анестезия — это, по сути, медикаментозная кома, а не сон. Наркозные препараты делают пациента безразличным и выключают сознание.
Обычно их вводят внутривенно или ингаляционно. Под наркозом пациент не чувствует боль и может также испытывать амнезию.
Препараты будут вводиться анестезиологом, который также будет следить за жизненными показателями пациента во время процедуры.
В этой статье мы рассмотрим ряд тем, в том числе возможные побочные эффекты общей анестезии, сопутствующие риски и некоторые теории относительно их действия.
История
Общие анестетики широко используются в хирургии с 1842 года, когда Кроуфорд Лонг назначил пациенту диэтиловый эфир и выполнил первую безболезненную операцию.
16 октября 1846 года американский стоматолог и хирург Томас Мортон впервые провел эфирный наркоз пациенту для удаления подчелюстной опухоли.
В России первую операцию под наркозом сделал 7 февраля 1847 года товарищ Пирогова по профессорскому институту, Федор Иноземцев.
Сам Пирогов же операцию с применением обезболивания сделал на неделю позже. За год в 13 городах России было совершено 690 операций под наркозом, 300 из них пироговские!
Вскоре он принял участие в военных действиях на Кавказе. Здесь он впервые в истории медицины начал оперировать раненых с эфирным обезболиванием. Всего великий хирург провел около 10 000 операций под эфирным наркозом.
Побочные эффекты
Тошнота является распространенным побочным эффектом общей анестезии.
Существует ряд потенциальных побочных эффектов анестезии.
Некоторые люди могут не испытывать ни одного, другие несколько. Ни один из побочных эффектов не является особенно продолжительным и, как правило, возникает сразу после анестезии.
Побочные эффекты общей анестезии включают в себя:
Риски
В целом общая анестезия безопасна. Даже особо больные пациенты могут быть безопасно обезболены. Гораздо больший риск предполагает сама хирургическая процедура.
Современная общая анестезия — невероятно безопасное вмешательство.
Тем не менее, пожилые люди и те, кто проходит длительные процедуры, наиболее подвержены риску осложнений. Эти результаты могут включать в себя послеоперационную спутанность сознания, инфаркт, пневмонию и инсульт.
Некоторые специфические состояния увеличивают риск для пациента, подвергающегося общей анестезии, например:
Непреднамеренное интраоперационное пробуждение
Это относится к редким случаям, когда пациенты сообщают о сохранении сознания во время операции, после того момента, когда анестетик должен был подействовать. Некоторые пациенты осознают саму процедуру, а некоторые могут даже чувствовать боль.
Непреднамеренное интраоперационное пробуждение невероятно редко, затрагивая приблизительно 1 из каждых 19 000 пациентов, находящихся под общим наркозом.
Из-за миорелаксантов, применяемых одновременно с анестезией, пациенты не могут дать понять своему хирургу или анестезиологу, что они все еще знают о том, что происходит.
Непреднамеренное интраоперационное пробуждение более вероятно во время экстренной операции.
Пациенты, которые испытывают непреднамеренное интраоперационное пробуждение, могут страдать от длительных психологических проблем. Чаще всего осознание является недолгим и только звуков, и происходит до или в самом конце процедуры.
Согласно недавнему крупномасштабному исследованию этого явления, среди других ощущений пациенты испытывали непроизвольные подергивания, колющие боли, боль, паралич и удушье.
Поскольку непреднамеренное интраоперационное пробуждение встречается редко, неясно, почему именно это происходит.
Следующие факторы считаются потенциальными факторами риска:
Существует три основных вида анестезии. Общая анестезия — только один из них.
Местная анестезия является еще одним вариантом. Ее делают перед незначительными операциями, такими как удаление ногтя на пальце ноги. Это уменьшает болевые ощущения в небольших сфокусированных участках тела, но человек, получающий лечение, остается в сознании.
Регионарная анестезия — другой тип. Она обезболивает всю часть тела — нижнюю половину, например, во время родов. Существуют две основные формы регионарной анестезии: спинальная анестезия и эпидуральная анестезия.
Спинальная анестезия применяется при операциях на нижних конечностях и животе. Анестетик вводят через специальную очень тонкую иглу в межпозвоночное пространство поясничной области. Эпидуральная анестезия используется для продленного обезболивания. Может применяться при операциях на грудной клетке, животе, нижних конечностях. При эпидуральной анестезии устанавливается тонкий пластиковый катетер, через который вводится местный анестетик. Обезболивание может продолжаться так долго, как это необходимо.
Местный против общего
Существует ряд причин, по которым общая анестезия может быть выбрана вместо местной анестезии.
Этот выбор зависит от возраста, состояния здоровья и личных предпочтений.
Основными причинами выбора общей анестезии являются:
Цель общего обезболивания заключается в том, чтобы вызвать:
Тем не менее, использование общей анестезии создает более высокий риск осложнений, чем местная анестезия. Если операция является незначительной, то пациенту предлагается местная анестезия, особенно если у него есть состояние, такое как апноэ во сне или другие факторы риска.
Предоперационная оценка
Перед проведением общей анестезии пациенты должны пройти предоперационную оценку, чтобы определить наиболее подходящие лекарственные препараты, их количество и комбинацию.
Некоторые из факторов, которые должны быть изучены в предоперационной оценке, включают в себя:
Важно, чтобы Вы на эти вопросы отвечали точно. Например, если история употребления алкоголя или наркотиков не упоминается, может быть дано недостаточное количество анестезии, которое может привести к опасно высокому кровяному давлению или непреднамеренному интаоперационному пробуждению.
Этапы
Классификация Геделя, разработанная Артуром Эрнестом Геделем в 1937 году, описывает четыре стадии анестезии. Современные анестетики и обновленные методы доставки наркозных препаратов улучшили скорость начала анестезии, общую безопасность и восстановление, но четыре стадии остаются, по существу, одинаковыми:
Общая анестезия похожа на коматозное состояние и отличается от сна.
Стадия 1 или индукция. Эта фаза происходит между введением препарата и потерей сознания. Пациент переходит от анальгезии без амнезии к анальгезии с амнезией.
Стадия 2, или стадия возбуждения. Период после потери сознания, характеризующийся возбужденной и бредовой деятельностью. Дыхание и частота сердечных сокращений становятся неустойчивыми, и могут возникнуть тошнота, расширение зрачка и задержка дыхания.
Из-за нерегулярного дыхания и риска рвоты существует опасность удушья. Современные быстродействующие препараты направлены на ограничение времени, затрачиваемого на этап анестезии.
Стадия 3 или хирургическая анестезия: мышцы расслабляются, рвота прекращается, дыхание угнетается. Движения глаз замедляются, а затем прекращаются. Пациент готов к операции
Стадия 4, или передозировка: если слишком много анестетика было введено, то возникает угнетение деятельности ствола головного мозга. Это приводит к дыхательному и сердечно-сосудистому коллапсу.
Приоритет анестезиолога состоит в том, чтобы как можно быстрее доставить пациента к стадии анестезии и держать его там в течение всей операции.
Как работает общий наркоз?
Точные механизмы общей анестезии не известны. Общая теория заключается в том, что их действие индуцируется изменением активности мембранных белков в нейрональной мембране, возможно, путем расширения определенных каналов.
Из всех лекарств, используемых в медицине, общие анестетики являются необычным случаем. Вместо одной молекулы, действующей в одном месте для получения ответа, существует огромное разнообразие соединений, каждое из которых вызывает довольно похожие, но широко распространенные эффекты, включая анальгезию, амнезию и неподвижность.
Общие анестезирующие препараты варьируются от простого спирта (СН 3 СН 2 ОН) до сложного севофлурана (1,1,1,3,3,3-гексафтор-2- (фторметокси) пропан). Кажется маловероятным, что такие разные молекулы могли бы активировать только один специфический рецептор.
Известно, что общие анестетики действуют в ряде участков центральной нервной системы (ЦНС). Важность этих сайтов для индукции анестезии полностью не поняты, но они включают в себя:
Известно также, что в общей анестезии участвует ряд различных нейротрансмиттеров и рецепторов:
Хотя общие анестетики хранят много загадок, они чрезвычайно важны в хирургии и медицине в целом.