Почему во время сна просыпаюсь
Часто просыпаюсь ночью – 10 причин, почему так происходит
Часто просыпаюсь ночью – 10 причин, почему так происходит
Легко засыпаете, но просыпаетесь ночью и не можете уснуть? Почему так бывает – обсуждаем с врачом ЛДЦ «Кутузовский» Евгением Труневым
№ 1 – Условия сна
Эти причины вполне логичны и понятны – сон нарушается, если:
Спать неудобно (слишком твердый или мягкий матрас, тесная кровать, неудобная подушка).
Жарко или холодно.
Шумно.
Рядом кто-то храпит, крутится (партнер, пришедший ночью к родителям ребенок, домашнее животное).
Что делать – особые рекомендации не нужны – устраняем причину неудобства и высыпаемся.
№ 2 – Возраст
Пожилым людям, обычно, требуется меньшее количество сна. Особенно, если свободное время позволяет сделать перерыв на дневной сон. В среднем, начиная с 40 лет, мы спим на 2 часа меньше. Могут быть сложности и у женщин в период климакса – спать мешают приливы, учащенное сердцебиение, тревожность.
Что делать – не спать днем, а если есть чувство усталости и мучает бессонница стоит обратиться к врачу для обследования.
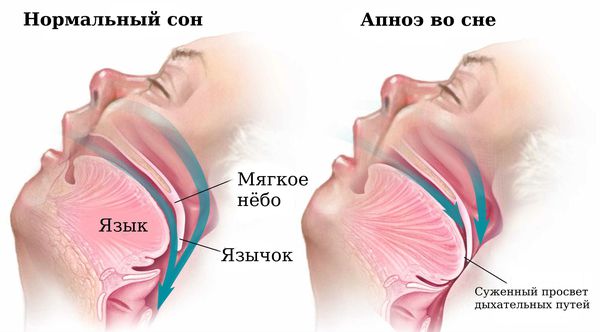
№ 3 – Храп и апноэ
При апноэ (приостановка дыхания во сне) мы можем просыпаться несколько раз за ночь. Среди возможных жалоб: головные боли и усталость с утра, сложность с концентрацией внимания. Состояние опасно для здоровья.
Что делать – разобраться с причинами апноэ (а это могут быть как условия сна, так и ХОБЛ, гипертония, диабет и другие заболевания) и действовать на них. Подробней об апноэ мы уже рассказывали здесь.
Интересно! Вы слышали совет не ставить свежие цветы в спальне? По мнению специалистов по фэн-шуй это притягивает мертвую энергетику, которая и нарушает сон. С точки зрения западной медицины – это также не рекомендуется – аромат цветов может вызвать головную боль, а пыльца стать аллергеном
№ 4 – Желание сходить в туалет
Это нормально, если в вечернее время выпито много воды. Но так может быть и при:
Цистите и других заболеваниях почек и мочевого пузыря.
Проблемах с простатой.
Сахарном диабете.
Приеме некоторых лекарств, как побочный эффект.
Что делать – меньше пить на ночь и есть острой пищи (она негативно влияет на органы мочевыделительной системы), понаблюдать за своим самочувствием днем. Что-то беспокоит? Проконсультируйтесь с терапевтом или урологом!
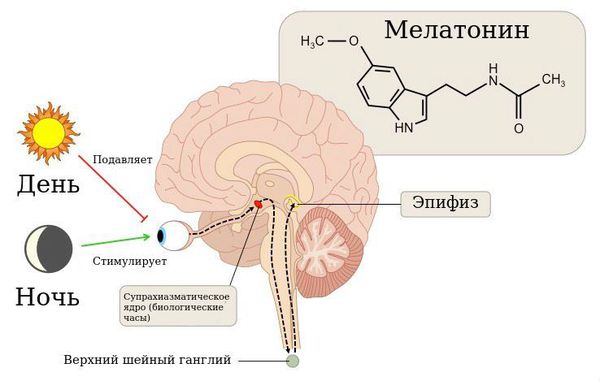
№ 5 – Свет, смартфоны, телевизор и другие гаджеты
Американский национальный фонд сна (да, есть и такой – ведь сон – основа здоровья) уверяет, что использование подобных гаджетов перед сном, сон со светом и даже синяя подсветка электронных часов или ночника нарушают выработку гормона сна мелатонина. Отсюда нарушение циркадных ритмов – биологических часов организма, которые влияют на сон и бодрствование.
Сбой также может произойти из-за смены часовых поясов, длительном отказе от сна, работы в ночные смены.
Что делать – отказаться от использования электроники минимум за 30 минут до сна, настроить подсветку дисплея в теплой гамме, спать в темной комнате без света и с зашторенными окнами.
Интересно! Внимание к проблеме сбоя циркадных ритмов очень велико – по мнению ВОЗ работа ночью увеличивает риск развития рака молочных желез.
№ 6 – Проблемы с ЖКТ
Переедание перед сном или избыток жирной пищи в течение дня может привести ночью к изжоге, вздутию живота и ухудшению самочувствия ночью. Так, в период с 23:00 и до 01:00 наиболее активен желчный пузырь, а с 01:00 до 03:00 – печень. К утру пища (как и возможные ощущения дискомфорта) перемещаются к кишечнику. Возможны газы, колики или просто расстройство.
Что делать – не переедать перед сном (а лучше и днем). Беспокоят и другие симптомы: боль в животе, частые расстройства, тошнота – проконсультируйтесь с гастроэнтерологом. Многие заболевания ЖКТ не лечатся одним только правильным и умеренным питанием.
№ 7 – Синдром беспокойных ног
В этом случае вы просыпаетесь от резких и непроизвольных дерганий ногами во сне (своих или партнера).
Что делать – эффективны немедикаментозные методы: прогулка или умеренная физическая нагрузка перед сном, теплый вечерний душ, отказ от курения, кофе и шоколада на ночь, легкий массаж ног перед сном.
№ 8 – Проблемы с дыханием
Насморк, аллергия, полипы в носу, тонзиллит и другие причины мешают спать.
Что делать – скажет точно отоларинголог после осмотра.
№ 9 – Патологии щитовидной железы
При нарушении в выработке тиреоидных гормонов чаще всего и возникает бессонница. Среди других симптомов – выпадение волос и сухость кожи, аритмия, ощущение комка в горле, сбой менструального цикла.
Что делать – сдать анализы и проконсультироваться с эндокринологом. Универсальных рекомендаций нет.
№ 10 – Просыпаться – это нормально
И так тоже может быть – наш цикл сна состоит из чередования периодов медленного и быстрого сна. В целом они длятся около 1,5 часов, а за ночь их проходит несколько. Обычно, мы просыпаемся сами в конце одного из циклов. Кратковременное пробуждение происходит и ночью – главное не переживать из-за этого и не разбудить себя окончательно мыслями, планами, походом на кухню или в туалет.
Частые пробуждения ночью
Частые пробуждения ночью – это самая часто встречающаяся проблема нарушения сна, с которой сталкивался практически каждый человек.
Нарушения сна говорят о начале какого-либо патологического процесса связанного с высшей нервной системой. Поэтому мы рекомендуем как можно быстрее обратиться к специалисту за помощью. Осложнениями таких состояний могут стать развитие таких психических расстройств как депрессия, тревожные расстройства и другие.
Мы уже более 30 лет помогаем людям успешно избавляться от различных проблем связанных как с расстройствами сна, так и иных проблем с нервной системой.
Приезжайте! Мы сможем помочь Вам!
Порядка 8-15% постоянно предъявляют жалобы на какие-либо нарушения сна (ночные пробуждения, сонливость и т.д.), а 9-11% используют седативные средства непосредственно перед сном.
Частые пробуждения ночью

Наиболее часто к психиатру или неврологу обращаются с проблемой частых пробуждений ночью. Данное состояние может быть связано с неврологическими, психиатрическими, общесоматическими заболеваниями. Кроме того, бессонница является постоянной спутницей людей злоупотребляющих алкоголем, наркотическими препаратами и некоторыми лекарственными средствами. Немалую роль в развитие нарушения сна играют и стрессовые состояния.
Сами по себе частые ночные пробуждения не являются страшной проблемой. Гораздо страшнее само отношение людей к этому. Зачастую, люди слишком серьезно относятся к ночным пробуждениям, и вместо того, чтобы продолжить спокойно спать, они начинают судорожно искать причину внезапного пробуждения, отодвигая сон все дальше. Между тем, наиболее грамотной тактикой в этой ситуации является обычное расслабление, благодаря которому человек входит в естественный транс, характерный для начальной фазы засыпания. В этом состояние человек отдыхает практически так же, как при обычном сне.
Классификация нарушений сна
Частые ночные пробуждения

При данном нарушение сна человек просыпается раньше запланированного времени, после чего уже не может заснуть. Ранние пробуждения наиболее характерны для людей пожилого возраста и людей, страдающих определенными органическими патологиями.
Раннее пробуждение в значительной степени сокращает ночной сон, приводя к дневной сонливости, снижению работоспособности и чувству разбитости.
Частые ночные пробуждения
Ночные пробуждения характерны для тревожных, впечатлительных и излишне волнительных людей. В основе ночных пробуждений лежит продолжение обработки мозгом всей эмоциональной информации, которая была получена днем. Из-за этого сон становится поверхностным и легко прерывается.
В младенческом возрасте ночные пробуждения являются обычным явлением. Это связано с тем, что фазы сна у детей сменяются несколько чаще, чем у взрослых. В обычных условиях это не является проблемой для ребенка, поэтому если он становится вялым, капризным или сонным, то следует обратиться за консультацией к неврологу.
Трудности при засыпании
Проблемы засыпания являются постоянными спутниками нарушения рационального режима работы и отдыха. Например, если человек постоянно ложится в разное время, спит меньше 6-8 часов, «досыпает» днем. Наиболее подвержены трудностям засыпания студенты и люди с чередующимися дневными и ночными сменами на работе. Помимо нарушения режима к проблемам при засыпании приводит и излишнее переутомление, из-за которого человек слишком долго не может расслабиться перед сном.
Кошмарные и тревожные сновидения
Кошмары относятся к отдельной группе нарушений сна. Сон при этом может быть не страшным, но иметь негативный окрас, что приводит к некоторой разбитости по утрам, чувству тревоги, угнетенному состоянию. Кроме этого люди часто жалуются на ухудшение психического и физического самочувствия и снижение качества жизни. У кошмаров может быть множество причин, например:
У маленьких детей кошмары встречаются гораздо чаще, чем у взрослых. Если кошмары у детей имеются эпизодический характер, то в этом нет ничего страшного, но если они продолжаются изо дня в день, то следует как можно скорее обратиться за консультацией педиатра или невролога.
У детей причиной кошмаров могут являться:
Постоянная дневная сонливость
Сонливость является следствием нарушения сна и резвившейся бессонницы. Человек при этом испытывает постоянную слабость, усталость, непреодолимое желание спать, эпизодические засыпания в течение дня, значительное снижение работоспособности.
Как преодолеть частые пробуждения по ночам и другие виды бессонницы
Для восстановления нормального сна нужно следовать нескольким простым советам:
Если все это не помогает, то следует немедленно обратиться за помощью к специалисту!
Лечение кошмарных сновидений
В подавляющем большинстве случаев тревожные и кошмарные сновидения не требуют какого-либо дополнительного лечения, так как являются всего лишь отражением повседневных эмоций. Однако если кошмары начинают влиять на настроение, снижают работоспособность или изменяют привычный образ жизни, то допустимо медикаментозное лечение, которое проводится с помощью антидепрессантов, транквилизаторов, антикольвульсантов, а также психотерапия.
Ни в коем случае не следует принимать лекарственные препараты без рекомендации лечащего врача!
Клиника Преображение уже несколько десятков лет занимается лечением проблем, связанных с нарушение сна и частыми ночными пробуждениями. Первым делом пациенту проводится исследование сна, с помощью которого определяется форма бессонницы. После этого квалифицированным специалистом подбираются препараты, необходимые для восстановления сна, проводится обучение методам саморасслабления.
Клиника работает круглосуточно без выходных.
Просыпаюсь ночью. Что делать с проблемой прерывистого сна
Время чтения: 9 минут
Допустим, вы уже долгое время живете с этой проблемой: просыпаетесь в 3 часа ночи. Такая же проблема у вашего коллеги и соседки по лестничной клетке. Но каждый случай бессонницы – как предмет ручной работы: уникальный. Совершенно идентичных нарушений сна – нет, как и однозначного списка советов, подходящего всем при ночных пробуждениях. Цель этого поста в том, чтобы вы поняли, почему у вас прерывистый сон, и уже исходя из этого осознали, что делать. Именно вам, именно с вашей бессонницей.
Как узнать «нормальные» ночные пробуждения
Прежде, чем углубиться в исследование ночных пробуждений, связанных с нарушением сна, посмотрите видео ниже. Может, ваша ситуация с пробуждениями вообще нормальна?
Вы часто просыпаетесь, но почти сразу засыпаете
Бывает, что человек приходит и говорит: помогите, просыпаюсь каждую ночь, и не по разу. Могу каждый час, могу чаще или реже, но в любом случае несколько раз. Не потому, что нужно в туалет или разбудил какой-то звук, а без причины. Потом снова быстро засыпаю, но в итоге весь сон какой-то «дерганый», беспокойный, и в результате нельзя нормально выспаться. Днем очень хочется спать, и приходится добирать свой сон.
Не всегда, но в большинстве случаев это заставляет заподозрить органическую бессонницу: ситуацию, когда плохой сон – это симптом какого-то заболевания или нарушения, физического или психического.
Частая причина органической бессонницы – синдром обструктивного апноэ сна, или храп с остановками дыхания во сне. При этом заболевании каждая остановка дыхания (а их может быть до 500 за ночь) вызывает неполное или, реже, полное пробуждение мозга. Оттого не получается доспать до глубоких стадий сна, оттого сон становится прерывистым.
Также часто просыпаются и некрепко спят ночами люди, которые, например:
Испытывают боль или дискомфорт на фоне хронических заболеваний
Имеют расстройство щитовидной железы с нарушением выработки ее гормонов
На постоянной основе принимают некоторые препараты, ухудшающие сон
Имеют заболевания нервной системы (или имели в прошлом)
Имеют дефицит железа, йода, витаминов В
Всего есть около 100 причин органической бессонницы!
Надо сказать, что описанный вариант ночных пробуждений (короткие и много) встречается не так часто. Обычно проблема состоит в том, что человек просыпается среди ночи и после этого долго не может заснуть. Или даже вообще не может: так и лежит до будильника. При этом он еще и не спит днем: не получается.
Вы просыпаетесь и долго не можете заснуть
Если это ваша ситуация, внимательно посмотрите список ниже и выделите признаки, свойственные для себя:
Если у вас долгие ночные пробуждения (из-за них вы в общей сложности бодрствуете ночью 30 минут или дольше ), плюс вы узнали себя хотя бы в 2-3 пунктах из списка выше, то у вас можно заподозрить хроническую неорганическую бессонницу. Не однозначно подтвердить – для этого в большинстве случаев все-таки требуется специальное обследование – но заподозрить с большой степенью вероятности.
Хроническая неорганическая бессонница – это самостоятельное, обособленное заболевание, которое уже не зависит от вызвавшей его причины, развивается по своим законам и носит скорее психологический, чем физический характер. По своей сути оно представляет собой закрепленный стереотип плохого сна.
В 70% случаев ночные пробуждения – это как раз следствие хронической неорганической бессонницы. Почему и как происходят ночные пробуждения при этом расстройстве сна, описано в статье «Как наш мозг сам себя будит по ночам при бессоннице».
Как спать без пробуждений?
Если вы подозреваете, что у вас могут быть какие-то органические причины расстройств сна, лучше всего обратиться к компетентному сомнологу, который занимается бессонницами. Он выявит и устранит причину – и сон восстановится.
В случае хронической неорганической бессонницы с ночными пробуждениями надо «дисциплинировать» свой сон и научить нервную систему расслабляться. Это входит в задачи когнитивно-поведенческой терапии бессонницы (КПТ-Б) – метода лечения, который по всем современным стандартам является средством первой линии в лечении бессонницы у взрослых. В рамках программы когнитивно-поведенческой терапии проводятся:
За несколько недель проблема решается полностью и без таблеток. Пробуждения исчезают, сон начинает приносить удовольствие и бодрость, как раньше.
Чтобы определить, поможет ли вам когнитивно-поведенческая терапия, необходимо также посетить сомнолога. Специалист:
Что такое расстройства сна? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бочкарева Михаила Викторовича, сомнолога со стажем в 17 лет.
Определение болезни. Причины заболевания
К основным расстройствам сна у взрослых относятся:
Короткий или длительный сон не является расстройством, но может серьёзно повлиять на состояние здоровья, поэтому тоже требует коррекции.
Расстройства сна часто сочетаются: у одного человека может быть несколько заболеваний, например, синдром обструктивного апноэ сна и инсомния.
Причины расстройств сна многочисленны. Среди причин развития инсомнии прежде всего стоит отметить нарушение гигиены сна-бодрствования:
Повышенная тревожность и депрессия являются факторами, приводящими к хронизации инсомнии.
Нарушения ритма сна-бодрствования могут быть вызваны неправильной гигиеной сна, сменной работой и частыми перелётами, которые нарушают синхронизацию работы внутренних органов с основным регулятором биологических ритмов — освещением.
Причиной храпа и синдрома обструктивного апноэ сна является сужение и перекрытие просвета ротоглотки во сне. Сужение просвета дыхательных путей возникает из-за патологии носа и миндалин, смещения назад или недоразвития нижней челюсти, увеличения толщины тканей ротоглотки при ожирении, акромегалии (нарушении функции передней доли гипофиза) и гипотиреозе (недостатке гормонов щитовидной железы). Провоцирующим фактором в этом случае может стать приём алкоголя и снотворных препаратов.
Недостаток железа в организме является одной из причин двигательных нарушений во сне.
Гиперсомнии могут быть вторичными на фоне заболеваний нервной системы: опухоли и травмы головного мозга, заболевания с поражением гипоталамуса, таламуса и ствола мозга, инсульт, нейродегенеративные заболевания. Также могут возникнуть при психических расстройствах.
Причины парасомний в большинстве случаев неизвестны. Спровоцировать данное расстройство могут некоторые психические заболевания, патологии головного мозга и приём различных препаратов. Кроме этого влияют стрессовые ситуации, недосыпание, остановки дыхания во сне и др.
Симптомы расстройства сна
Очень часто встречается сочетание нескольких расстройств сна, поэтому необходимо уточнять все симптомы. Основным признаком нарушений является сонливость или усталость в течение дня. Но есть и другие характерные симптомы, по которым можно установить конкретное расстройство.
Инсомния:
Нарушения дыхания во сне:
Циркадианные нарушения ритма сна-бодрствования:
Двигательные расстройства:
Парасомнии:
Гиперсомнии (нарколепсия):
Однако нужно иметь в виду, что дневная сонливость может быть симптомом и других заболеваний (гипотиреоза, депрессии, онкологических проблем), а также побочным эффектом приёма некоторых лекарственных средств.
Патогенез расстройства сна
Кратковременная инсомния может быть вызвана стрессом. В дальнейшем люди с гиперактивацией нервной системы начинают переживать по поводу трудностей засыпания и поддержания сна. Их беспокоят возможные последствия недосыпания, в результате ухудшается гигиена сна. В этом случае бессонница становится хронической.
При синдроме обструктивного апноэ сна происходит нарушение проходимости верхних дыхательных путей и их регулярное перекрытие, что затрудняет поступление кислорода в лёгкие. При остром недостатке кислорода возникает стрессовая реакция организма, активизируется симпатическая нервная система и повышается артериальное давление, что приводит к неощущаемым во время сна микропробуждениям. В этот момент мозг открывает дыхательные пути и дыхание восстанавливается.
Такие микропробуждения нарушают структуру сна, уменьшают стадии сна, которые важны для восстановления организма, в результате чего появляются различные по степени тяжести симптомы:
В патогенезе развития циркадианных нарушений сна важную роль играет гормон эпифиза мелатонин, отвечающий за установку цикла сна и бодрствования. В норме он вырабатывается только в вечерние и ночные часы. Время начала его секреции (19.30-22.00) определяет наступление биологического вечера в организме и способствует засыпанию примерно через два часа. Под влиянием освещения время начала выработки мелатонина может сместиться на более поздние или ранние часы. Это приведёт к трудностям засыпания в желаемое время или ранним утренним пробуждениям.
Двигательные расстройства сна возникают при нарушении процесса передачи электрических импульсов от нейронов к мышечной ткани, что связано с недостатком дофамина.
Нарколепсия развивается в результате снижения выработки нейромедиатора орексина А и B, стимулирующего бодрствование. Это происходит из-за развития аутоиммунной реакции, то есть организм сам уничтожает клетки мозга, вырабатывающие орексин, что приводит к его недостатку.
При парасомниях возникает диссоциация сна, то есть человек воспринимает ситуацию так, как будто она происходит не с ним. Такое состояние активирует стереотипную двигательную активность, и за счёт этого во время сна совершаются определённые движения.
Классификация и стадии развития расстройства сна
Согласно международной классификации нарушений сна, существуют следующие формы расстройств [1] :
Инсомния имеет две формы:
Нарушения дыхания во сне делят на три группы в зависимости от типа апноэ во сне:
Также выделяют отдельные симптомы — храп и катафрению (стоны во сне).
Остановки дыхания во сне оценивают при длительности более 10 секунд. В зависимости от выраженности остановок выделяют полные остановки — апноэ и неполные — гипопноэ.
Степени тяжести апноэ во сне:
Циркадианные нарушения ритма сна-бодрствования разделяют в зависимости от причин на две категории:
Двигательные расстройства во сне :
Парасомнии выделяют в зависимости от того, в какую стадию сна возникают нарушения:
Осложнения расстройства сна
Невыспавшийся человек не может качественно наслаждаться жизнью. Усталость, нарушение внимания, координации и памяти, сонливость, раздражительность — частые последствия нарушений сна.
Важным является длительность сна и его качество. Так, даже привычная короткая продолжительность сна (менее 6 часов) оказывает негативный эффект на здоровье по сравнению с нормальной (7-8 часов).
При циркадианных нарушениях сна кроме вышеописанных нарушений часто возникают желудочно-кишечные расстройства: учащение или урежение частоты стула, связанное с десинхронизацией работы внутренних органов и нарушением усвоения пищи.
Помимо этого, есть и другие негативные последствия, например, страдающие СОАС чаще разводятся.
Во время эпизодов внезапного засыпания при гиперсомниях повышается вероятность травм, дорожно-транспортных происшествий. Из-за высокой сонливости затрудняется или значительно ограничивается по времени профессиональная деятельность.
При парасомниях высок риск самоповреждений, а также повреждения партнёра.
Диагностика расстройства сна
Диагностика нарушений сна осуществляется на основании данных опроса пациента, осмотра, инструментальных и лабораторных исследований.
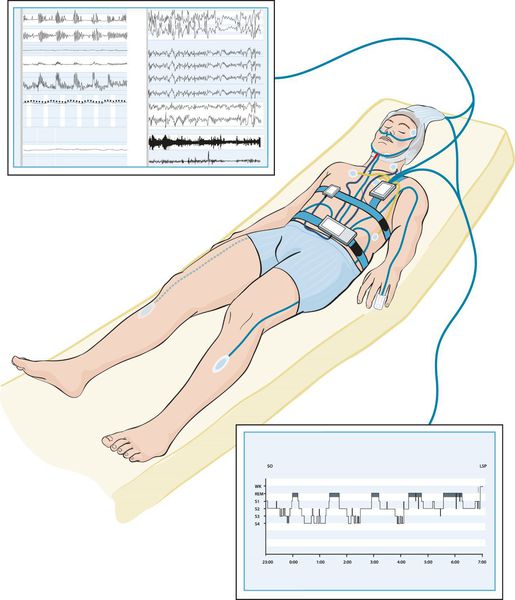
Для постановки диагноза инсомнии достаточно жалоб пациента на трудности засыпания, ночные или ранние пробуждения с затруднением последующего засыпания и ухудшение дневного самочувствия. Однако для исключения других нарушений сна, приводящих к симптомам инсомнии, могут потребоваться дополнительные исследования. Для диагностики СОАС, синдрома периодических движений конечностей, парасомний и всех основных нарушений сна применяют полисомнографию. Циркадианные нарушения ритма сна-бодрствования выявляют с помощью актиграфии.
Наиболее оптимальным видом диагностики основных нарушений сна является полисомнография [7] — исследование, позволяющие оценить изменения, происходящие с человеком во время сна. Это единственный метод обследования, с помощью которого можно записать энцефалограмму, оценить одновременно стадии сна, дыхание во сне, выявить связь различных событий (храпа, остановки дыхания, движений ног, жевательных мышц, положения тела и электрокардиограмму) со стадиями сна и пробуждениями. Однако сложность постановки и анализа исследования, необходимость нахождения в отдельной палате, стоимость оборудования и выполнения диагностики ограничивают его применение.
При диагностике синдрома обструктивного апноэ сна во время осмотра обращают внимание на наличие патологии ЛОР-органов: увеличение миндалин, хронический ринит, утолщение языка. Суммарно просвет дыхательных путей оценивается по шкале Маллампати, когда пациент открывает рот и высовывает язык. Если в таком положении не видно задней стенки глотки и миндалин, вероятность нарушений дыхания за счёт перекрытия просвета ротоглотки корнем языка высока. Оперативное лечение ЛОР-патологии в этом случае будет малоэффективным. Оценивается окружность шеи — важный прогностический параметр синдрома обструктивного апноэ сна. Его риск значительно повышается при окружности шеи более 43 см у мужчин и более 41 см у женщин.
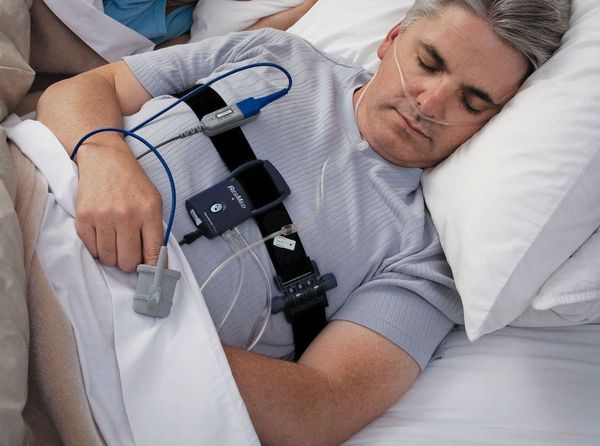
Самым точным методом диагностики СОАС является полисомнография, но в российских рекомендациях для определения обструктивного апноэ сна при различных заболеваниях чаще упоминается компьютерная пульсоксиметрия или респираторный мониторинг.
Кардиореспираторный мониторинг — метод оценки нарушений дыхания во сне в амбулаторных условиях, когда часть датчиков прибора устанавливается на грудной клетке в поликлинике, а остальные пациент ставит самостоятельно на время сна: в носовые ходы для записи носового дыхания и на палец руки для оценки насыщения гемоглобина крови кислородом. Датчики на грудной клетке кроме её движений записывают электрокардиограмму и позволяют оценить влияние нарушений дыхания во сне на ритм сердца и их связь с аритмиями.
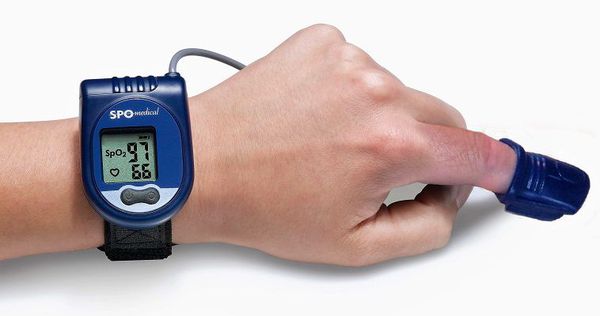
Компьютерная пульсоксиметрия — простой метод исследования, при котором на палец руки ставится датчик пульсоксиметрии. Ещё одним скрининговым методом оценки дыхания является запись реопневмограммы при холтеровском мониторировании электрокардиограммы. При этом записываются движения грудной клетки по данным с датчиков ЭКГ. Если по пульсоксиметру или по реопневмограмме выявляются отклонения, то необходимо проводить более полное обследование для постановки диагноза.
Стоит заподозрить СОАС если при суточном мониторировании артериального давления выявляется нарушение его суточного ритма — отсутствие снижения артериального давления или повышение в ночные часы.
При высокой дневной сонливости для исключения нарколепсии состояние пациента оценивают по тесту множественного засыпания. При этом после полисомнографии все датчики остаются на пациенте и ему дается возможность уснуть в течение дня по 20 минут каждые два часа.
Для диагностики нарушений сна дополнительно используются опросники, оценивающие основные симптомы.
Лечение расстройства сна
Лечение нарушений сна зависит от конкретного расстройства сна.
Основным методом лечения хронической инсомнии является когнитивно-поведенческая терапия — коррекция поведения и установок, касающихся сна. Стандартная схема лечения состоит из шести сеансов, требуется заполнение дневника сна и/или применение актиграфии для оценки продолжительности и паттерна сна.
Для лечения инсомнии могут кратковременно использоваться снотворные препараты, которые ускоряют засыпание, уменьшают ночные пробуждения и увеличивают продолжительность сна. Однако нужно учитывать, что нарушение дыхания во сне является ограничением, а в некоторых случаях противопоказанием, к приёму большинства снотворных. Это связано с тем, что препараты расслабляют мускулатуру мягкого нёба и стенок глотки, что приводит к перекрытию дыхательных путей и усугублению проблем с дыханием. Препараты мелатонина замедленного высвобождения используются у пациентов старше 55 лет.
При лечении синдрома обструктивного апноэ сна [6] рекомендуется отказ от курения и употребления алкоголя, снижение веса (уменьшает тяжесть СОАС на 20-25 %), лечение хронической патологии ЛОР-органов. Основной метод лечения средней и тяжёлой степени СОАС, особенно при сочетании с патологией сердечно-сосудистой системы, — неинвазивная вентиляция лёгких в режиме постоянного положительного давления (СИПАП-терапия или CPAP-терапия, от англ. Continuous Positive Airway Pressure Therapy). Терапия осуществляется с помощью СИПАП-аппарата. Это небольшой компрессор, который через гибкую трубку и герметичную носовую маску постоянно подает поток воздуха под давлением. Этот поток воздуха не позволяет дыхательным путям смыкаться и блокировать поступление кислорода. Аппарат используется каждую ночь. Все показания прибор записывает на карту памяти, которая доступна пациенту. Более подробную информацию врач видит после скачивания данных при помощи специальных программ.
Также в лечении СОАС используются внутриротовые приспособления (капы), которые делают врачи-ортодонты. Капы устанавливаются на время сна и выдвигают нижнюю челюсть на 6-10 мм вперед.
При наличии патологии ЛОР-органов может применяться оперативное лечение у ЛОР-врача. Не доказали своей эффективности операции, выполняемые на отдельных структурах, например, удаление язычка или миндалин. Наиболее оптимальны комплексные операции, когда восстанавливается носовое дыхание и производится пластика структур в ротоглотке.
При наличии связи СОАС с положением тела рекомендуется не ложиться на спину (чаще всего нарушения дыхания возникают именно в этом положении). Можно использовать мячик для большого тенниса, поместить его в карман, пришитый на футболке между лопаток, он будет мешать лечь на спину. При сохранённом носовом дыхании возможно применение одноразовых наклеек на носовые ходы Provent, они примерно в два раза уменьшают тяжесть СОАС.
Синдром периодических движений конечностей лечится у невролога. При уровне ферритина менее 75 мкмоль/л применяются препараты железа, также рекомендуется отказ от чая, кофе и других стимулирующих напитков. При нормальном уровне ферритина невролог назначает специальные препараты.
Циркадианные нарушения ритма сна-бодрствования требуют прежде всего изменения гигиены сна. При возможности стоит отказаться от сменной работы и частых перелётов или оптимизировать график работы. Настроить циркадианную систему возможно путём изменения интенсивности и времени освещения, что достигается при помощи разных подходов.
При парасомниях, которые проявляются ночными кошмарами эффективна консультация психолога, проведение терапии повторением образов. Лекарственная терапия парасомний включает применение:
Лечение гиперсомний в России ограничено действующим законодательством, так как подходящие для этого препараты входят в список наркотических и психотропных средств (например, модафинил).
Прогноз. Профилактика
Для профилактики расстройств сна следует придерживаться рекомендаций:
При парасомниях для профилактики самоповреждения не следует спать на втором этаже двухъярусной кровати. Необходимо убрать острые предметы и мебель рядом с кроватью, на полу положить матрас, лицам с сомнамбулизмом не спать рядом с окном. Если есть провоцирующие лекарственные средства, то следует их избегать.
Экспериментальные работы по увеличению продолжительности сна на 30-60 минут (за счёт более раннего отхода ко сну и/или более позднего пробуждения) приводили к позитивным сдвигам в состоянии здоровья: снижению веса и артериального давления, уменьшению аппетита и склонности к перекусам, увеличению работоспособности.
При отсутствии лечения инсомнии возникают серьёзные последствия для здоровья описанные ранее. Основной метод лечения инсомнии — когнитивно-поведенческая терапия — позволяет избавиться от нарушений сна за шесть сеансов и обладает более долговременным эффектом, чем приём снотворных препаратов. Рецидивы возможны при повторных нарушениях гигиены сна, невыявленных других нарушениях сна, отсутствии лечения сопутствующих тревоги и депрессии. Приём снотворных препаратов при лечении инсомнии без изменения образа жизни (коррекции гигиены сна, светового режима и физической активности) скорее всего приведёт к возврату инсомнии после отмены снотворных.
Своевременное оперативное лечение ЛОР-патологии позволяет предотвратить негативные последствия синдрома обструктивного апноэ сна для здоровья. При выявлении СОАС средней и тяжёлой степени только снижение веса и СРАР-терапия показали значительное уменьшение риска развития тяжёлых сердечно-сосудистых заболеваний (инфаркта и инсульта). Если не лечить факторы приводящие к СОАС, то СРАР-терапия проводится длительно, иногда пожизненно.
Циркадианные нарушения ритма сна-бодрствования, обусловленные внутренним смещением ритма, лечатся дольше, чем нарушения, связанные с внешними факторами. Так, приём мелатонина при инсомнии в условиях сменной работе необходим только после смены, а в другие дни может не требоваться. Применение светотерапии может быть необходимо больше в зимние часы, а в летние достаточно естественного освещения.
Двигательные расстройства во сне эффективно лечатся приёмом препаратов железа или агонистов допамина.
При отсутствии провоцирующих факторов, отмене стимулирующих парасомнии лекарственных средств, лечении сопутствующих нарушений сна (например, синдрома обструктивного апноэ во сне) соблюдении гигиены сна, парасомнии также можно вылечить.