После сна красные глаза слипаются
Почему краснеют глаза с утра после сна

Но не всегда взгляд утром становится светлым. После сна белки приобретают красный цвет.
Причины покраснения глаз после сна

Если сон постоянно прерывается, глаза полноценно не отдыхают, сосуды расширяются, поэтому каждое утро в зеркале человек наблюдает покрасневшие белки.
Другие безобидные причины:
Причиной гиперемии может быть патологическое состояние. Оно может иметь серьезные последствия и требует принятия срочных терапевтических мероприятий.
К патологическим причинам относят:
Когда нужно обратиться к врачу
Обращаться к офтальмологу рекомендуется, если покраснение длится дольше 3 суток. При безобидных причинах гиперемия проходит в течение 24–48 часов, в остальных случаях указывает на патологическое состояние.
Срочно обратиться в офтальмологический центр следует, если появились следующие признаки:
Эти признаки указывают на опасные заболевания, которые требуют немедленного лечения. К ним относят глаукому, гифему, гипопион и инфекционный кератит. Данные патологии не только существенно усугубляют жизнь человека, они приводят к полной слепоте, если не принять своевременные меры.
Диагностика

Окулист проведет тщательный осмотр глазного дна, обнаружит причину болезни и назначит соответствующее лечение. Диагностика заключается в следующем:
При необходимости пациенту измеряют артериальное и внутриглазное давление. Больного могут направить к другим врачам, например, к стоматологу, неврологу или хирургу. Также потребуется сдать кровь и глазные выделения.
Лечение
Капли
С симптомом покраснения помогают справиться глазные капли. Использовать медикаменты разрешается после консультации офтальмолога.
Некоторые препараты продаются без рецептов, однако самостоятельное определение дозировки и кратности применения приводит не к улучшению состояния. Во многих случаях бесконтрольное использование офтальмологических средств ухудшает состояние и приводит к вторичным заболеваниям.

Противовоспалительные капли назначают для устранения отечности, гиперемии. Их прописывают при аллергии, травмах глаза, аутоиммунных заболеваниях и инфекционных патологиях. К их числу принадлежат такие средства:
Антибактериальные средства назначают при инфекциях бактериального характера. Это Флоксал, Сульфацил, Ципрофарм, Офтальмодек.
Народные методы

Народные способы для детей использовать не рекомендуется. У них нежная кожа, из-за неподходящего средства может нарушиться зрительное восприятие.
Применение народных средств не должно быть бесконтрольным. Использовать любые домашние способы для уменьшения покраснения разрешается не более 2–3 раз в сутки.
Профилактика
Предотвратить многие заболевания и гиперемию можно, соблюдая несложные правила. К их числу относят:
Рекомендуется употреблять витаминные комплексы и БАДы для восстановления защитных сил организма. Употребление фруктов и овощей помогает получить достаточное количество полезных веществ для защиты зрительных органов.
Красные глаза после сна
Умываясь утром перед зеркалом, часто можно наблюдать неприятную картину – покрасневший белок глаза. Этот недуг в современном обществе имеет широкое распространение, а причин для этого множество, начиная от обычной усталости и заканчивая воспалительными процессами. Поэтому стоит подробно ответить на вопрос, почему глаза красные после сна и как это лечить?
Распространённые причины
Чаще всего покраснение вызывает чрезмерная утомляемость организма и мышц глаза в том числе. При отсутствии регулярного сна глаза практически не отдыхают и начинают слипаться, что и приводит к воспалению. Стоит обратить внимание на симптоматику заболевания. Когда красный глаз болит, возможно присутствует хроническое воспаление век или блефарит (заражение стафилококком). Гипертонический криз также может быть причиной красноты вследствие повреждения сосудов от повышенного венозного давления.
Такие болезни, как конъюнктивит, сопровождаются краснотой не только поутру, но и на постоянной основе в зависимости от типа воспаления слизистой. У женского пола часто наблюдается покраснение белкового тела вследствие воздействия частиц макияжа, которые остались в глазу после вечернего ухода.
| Вредные привычки могут оказать негативное влияние на организм в целом: употребление алкоголя приводит к повышенному внутричерепному давлению, а дым от сигарет раздражает слизистую оболочки глаза. |
Иные причины
Часто бывают красные глаза после сна и причина неизвестна. Возможно внешние раздражители сыграли свою роль:
Заболевания, вызывающие покраснения белков глаз
Среди патологий, специалисты выделяют:
Это далеко не полный список, поэтому для выявления точной причины заболевания необходимо обратиться к офтальмологу и пройти тщательное обследование. Если вовремя не заняться лечением, ввиду тяжести патологических изменений, зрение можно потерять навсегда.
Возможные последствия
При воспалении роговицы острота зрения может быть снижена за счёт дегенеративных процессов. Если заболевание не лечить, то воспаление распространится и на другие ткани. В этом случае сопротивляемость раздражителям у такого человека низкая, и яркий свет, ветер, мороз вызывают обильную слезоточивость, что сопровождается регулярными болевыми ощущениями на участке поражения.
Первичные признаки – это проявление незначительной красноты в определённой области белка. Если этот момент пропустить, может развиться хроническое воспаление, сухость слизистой и снижение качества зрения.
| Особенно опасным для здоровья может быть промедление в случае венерических и онкологических заболеваний, когда доброкачественная опухоль превращается в рак. |
Особенности диагностики
При обращении в больницу первое, что пациент должен сообщать специалисту — это симптомы болезни. После жалобы «регулярно просыпаюсь с красными глазами» последует клинический осмотр, в процессе которого врач будет задавать вопросы относительно образа жизни и наличия у пациента аллергии, диабета, герпеса и других вирусных заболеваний. Путём составления анамнеза офтальмолог может сделать выводы на основе диагностических исследований.
В большинстве случаев понадобится:
Врач может дать направление к другим специалистам, чтобы исключить ряд заболеваний.
Диагностика потребуется, если на утро постоянно краснеют глаза, сильно болят или плохо видят, а также при наличии тошноты и характерной реакции на источники света в виде «светового кольца», нарушения сознания и т.п. Главное, не затягивать с лечением, особенно если такие проявления есть у ребёнка грудного возраста.
Лечение
В сфере офтальмологии применяются различные типы лечения, которые сочетают использование медицинских препаратов, упражнения для расслабления и некоторые профилактические действия, связанные с коррекцией образа жизни.
| Выполнение всех этих мер поможет ежедневно просыпаться со здоровыми глазами. |
Какие капли помогут при этом симптоме?
Для начала стоит определиться с глазными каплями, которые устраняют последствия проблемы:
Для грудничков и детей младшего возраста лучше применять такие лекарства, как Оксиал и Офтолик. Они способствуют заживлению и дополнительно защищают глаза от внешних раздражителей. При ношении линз помогут Инокса, Систейн Ультра и Натуральная Слеза.
Гомеопатическое лечение
Терапевтический метод лечения, в основе которого лежит принцип схожести «подобное лечится подобным», называется гомеопатией. Такой вариант можно использовать в совместительстве с общепризнанными лекарственными препаратами и комплексом процедур.
Перед употреблением такого рода лекарств, необходима консультация у врача, чтобы максимально усилить эффективность лечения и снять все вопросы касательно побочных явлений.
Народная медицина для устранения красноты глаз
Мы выяснили, почему утром красные белки глаз, и как это можно вылечить с помощью аптеки. Помимо того, существуют «рецепты от бабушек», основанные на жизненном опыте и мудрости предков:
Упражнения
Для расслабления глаз в практике применяются комплексы гимнастики:
Главное, не забывать каждые полчаса отрываться от монитора и на некоторое время прикрывать глаза, чтобы они отдохнули. Упражнения надо делать регулярно.
В каких случаях нужно обращаться за медицинской помощью?
Если у вас часто красные глаза с утра, причиной этому могут быть не только воспалительные процессы, но и другие факторы из жизни. Ночью вы долго плакали или сидели за компьютером, а может читали при тусклом освещении? В этом случае достаточно дать зрительному аппарату немного отдохнуть.
Красноватые глаза могут проявляться вместе с тошнотой или помутнением зрения, головной болью и возникновением световых бликов при моргании. Всё это показания для немедленного визита к врачу. Если покраснение не проходит долгое время, возникает боль на поражённом участке, наблюдаются гнойные выделения, посещение офтальмолога обязательно.
Профилактика покраснения глаз
В первую очередь следует поддерживать свой иммунитет, так как многие хронические заболевания, в том числе насморк и гипертония, оказывают негативное воздействие на оболочку глаза и зрительный нерв. В этом поможет правильное питание, особенно если в рационе есть свежая зелень, печёнка, бананы, орехи и рыба. Нужно убрать вредные привычки из повседневного быта: отказаться от курения и распития алкогольных напитков.
Касательно профессиональной деятельности, когда на предприятии достаточно пыльно, следует оберегать глаза доступными защитными средствами: маской или очками. Нормальный дневной режим и здоровый сон позволят исключить переутомляемость глаз. При этом вечером перед сном не следует много времени проводить за монитором или читать книгу. А если компьютер необходим, нужно отвлекаться от него на несколько минут каждый час.
Когда глаза начинают краснеть, болеть, гноиться, появляется зуд и дискомфорт при мигании – вам прямой путь в центр офтальмологии. После процедуры диагностики и тестирования, специалист сможет с точностью определить причину воспаления и назначить объективный процесс лечения.
Причины слипания век. Когда следует немедленно обратиться к врачу

Конъюнктивит
Конъюнктивит – это воспаление слизистой оболочки глаза (конъюнктивы).
Причиной такого конъюнктивита являются бактерии, которые после смерти образуют гной, а именно он, скапливаясь на веках, мешает открыть глаза утром.
К симптомам конъюнктивита также относят:
Конъюнктивит сам по себе никакой угрозы не несет, если вовремя начато лечение. Но многие игнорируют данное заболевание и пускают на самотек. Вот тогда и наступают осложнения. Одним из осложнений конъюнктивита, ведущих к тяжёлым последствиям с возможной потерей зрения, является кератит. Кератит – воспаление роговицы, которое приводит к помутнению роговицы и потере зрения.
Необходимо обратиться к офтальмологу для выявления причины конъюнктивита и правильному подбору лечения. Лечение выписывается в виде глазных капель
Блефароспазм

На начальной стадии блефароспазма человек ощущает неконтролируемое учащенное моргание (так называемый клонический блефароспазм.) После спазмы становятся более длительными и сильными, лишая глаз возможности видеть. Первое время расстройство может затрагивать только один глаз. Со временем спазмы распространяются на обе стороны.
Блефароспазм может существовать сам по себе, а может выступать симптомом тяжелых неврологических заболеваний, например, рассеянного склероза.
Рассеянный склероз – заболевание нервной системы, которое затрагивает преимущественно головной и спинной мозг. При рассеянном склерозе происходит разрушение миелина нервов с последующим образованием соединительной ткани (склероз).
Рассеянный склероз трудно поддается диагностике, т.к. симптомы заболевания вариабельны и носят периодический характер.
При появлении у вас блефароспазма, необходимо обратиться к неврологу. При подозрении на рассеянный склероз вам сделают МРТ для выявления очагов склероза и подтверждения диагноза
Лечение блефароспазма заключается в иньекции ботулотоксина в спазмированную мышцу.
Опухоль легкого
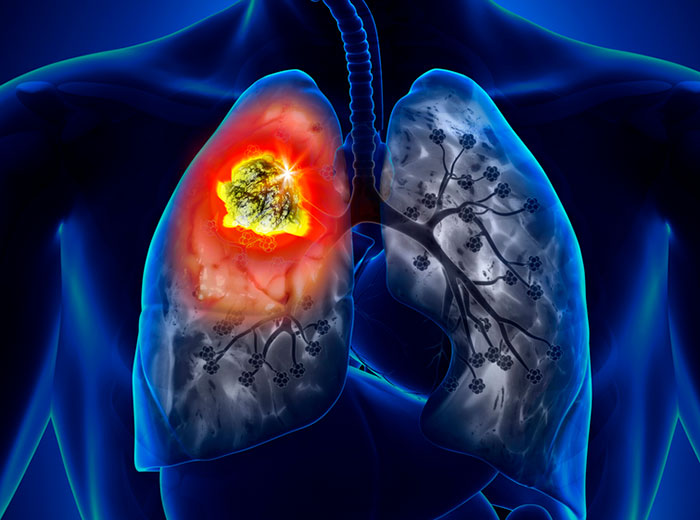
В результате сдавления нервов нарушается передача импульсов и развивается синдром Горнера:
Если вы наблюдаете у себя подобные симптомы, обратитесь к врачу и сделайте рентген легких.
Миастения
Миастения является аутоиммунным заболеванием. Основным клиническим проявлением миастении является синдром патологической мышечной утомляемости. При миастении происходит образование антител к рецептору ацетилхолина в мышцах. В результате импульс, который приходит по нервам, не передается на мышцу.
Заболевание чаще начинается с глазных симптомов (опущение век сначала на одному глазу, потом на двух; двоение). Особенностью является динамичность симптомов: утром птоз может быть меньше, чем вечером.
Затем чаще присоединяется слабость проксимальных отделов мышц конечностей (трудно подняться по лестнице, подняться со стула, поднимать руки вверх). При этом на фоне физической нагрузки слабость отчетливо нарастает во всех группах мышц.
Если вы обнаружили у себя опущение века, вам в любом случае необходимо обратиться на прием к офтальмологу. Но есть простой тест на миастению, которые вы можете сделать дома: приложите к веку пакет со льдом на 5 минут. Если после этого ваш птоз уменьшился, то у вас миастения.
Конъюнктивиты у детей
Евгения Васильевна Голубева,
зам.главного врача ОПТИК СИТИ,
детский офтальмолог
Конъюнктива – это наружная соединительная оболочка глазного яблока, которая выполняет защитную, барьерную, увлажняющую, питательную функции. Конъюнктива покрывает видимую белочную оболочку и выстилает внутреннюю поверхность век. Детская конъюнктива очень тонка и нежна. Чувствительность ее еще не высока, поэтому маленькие дети часто не жалуются на боль в глазах и есть опасность «пропустить» развитие инфекции, не заметить ее ранних признаков, а значит, не начать своевременное лечение.
Конъюнктивиты – это большая группа воспалительных заболеваний глазного яблока, имеющая инфекционное или аллергическое происхождение.
Начало заболевания бывает острым, появляется покраснение глаз, отек, боль в глазах. Дети старшего возраста жалуются на чувство инородного тела, «песка» в глазах. После сна слипаются веки, появляется отделяемое из глаза, на ресницах засыхают корочки. Утром ребенку трудно открыть глаза, что часто пугает и детей и их родителей. Ребенок младшего возраста становится раздражительным, плохо спит, трет глаза, отказывается от еды. В некоторых случаях может подняться температура.
По виду возбудителя, который вызывает конъюнктивит, можно выделить группы, объединенные общими характерными признаками:
Вирусные коньюнктивиты
Причиной являются вирусы, поэтому заразиться ребенок может воздушно-капельным путем. Распространяется такой конъюнктивит очень быстро, особенно в детских коллективах. Да и дома, вирусной инфекцией может переболеть вся семья. Начало острое, часто заболевает сначала один глаз, затем присоединяется второй. Появляется жидкое водянистое отделяемое (глаза «текут», говорят пациенты). Глаз становится красным, отекает, болит. У ребенка поднимается температура, что бывает на фоне катаральных (простудных) явлений.
Конъюнктивит на фоне детских инфекций:
Бактериальные конъюнктивиты
При попадании в глаз микроорганизмов возникают бактериальные конъюнктивиты. Ребенок может заразиться через грязные руки, игрушки, предметы обихода. Даже мелкие соринки, пыль, песок проникшие в конъюнктивальную полость, могут вызвать микроскопические травмы конъюнктивы. В них-то и попадают бактерии, вызывающие заболевание.
Начало бывает как острым, в случае травмы глаза, так и постепенным, Покрасневшим может быть один глаз или сразу оба, иногда второй глаз вовлекается в инфекционный процесс при несоблюдении правил гигиены. Появляется чувство «песка» в глазах, отек, вязкое желто-зеленое отделяемое, по утрам веки склеены и на ресничках засыхают желтоватые корочки.
Нередко воспалительные заболевания уха (отиты), носа (риниты) и придаточных пазух (гайморит, этмоидит) могут приводить к распространению инфекции на глаза. У детей младшего возраста, испытывающих трудности с освобождением носовых ходов от скапливающегося отделяемого, возникает заброс содержимого носа в глаз через носослезный канал. Поэтому педиатры рекомендуют освобождать носовые ходы ребенку без «сморкательных» действий и обязательно проводить ежедневный туалет глаз заболевшему ребенку для профилактики распространения инфекции.
Грибковые коньюнктивиты
Грибковые коньюнктивиты развиваются реже других форм, часто как осложнение при грибковой инфекции век и кожи вокруг глаз, при иммунодефицитных состояниях. Характеризуется тяжелым течением с вовлечением глубоких сред глаза и плохо поддается лечению.
Аллергические коньюнктивиты
Причиной является действие всевозможных аллергенов, все больше и больше окружающих нас и наших детей. К аллергенам можно отнести домашнюю пыль и шерсть животных, сигаретный дым, бытовую химию и лекарственные препараты, продукты питания, пыльцу растений в весеннее-летний период. Отдельный вид аллергической реакции развивается при инфекционных заболеваниях, когда организм отвечает аллергией на проникновение инфекционного агента.
Заболевание имеет двусторонний характер, развивается остро или постепенно, часто встречаются хронические формы, текущие длительное время и плохо поддающиеся лечению. Основным проявлением является отек, сильный зуд, жжение. Отек часто распространяется и на кожу век.
Острый лекарственный конъюнктивит развивается в среднем в течение 6 часов после введения лекарственного средства, проявляется резким нарастанием отека слизистой, сильным зудом, жжением. При длительном использовании лекарств также может развиваться аллергический процесс, но он имеет подострое течение, часто с развитием сухости слизистой, чувством «засоренности» глаз, непостоянным зудом.
При весеннем аллергическом конъюнктивите, так называемом весеннем катаре, выходя на яркое солнышко, дети жалуются на светобоязнь и слезотечение. Это связано с повышенной чувствительностью организма к УФ лучам.
Конъюнктивиты новорожденных
Отдельно нужно обратить внимание на гонококковые и хламидийные коньюнктивиты, развивающиеся у новорожденных детей. Заражение происходит при прохождении через родовые пути матерей, страдающих гонореей или хламидиозом.
Хламидийный конъюнктивит (паратрахома) развивается на 5-12 сутки жизни ребенка, проявляется острым началом, слизистым или гнойным отделяемым, возникает часто на фоне врожденных пневмоний.
В настоящее время все женщины должны проходить обязательное обследование в женской консультации и при выявлении инфицирования активно лечить заболевание. Всем новорожденным детям проводят профилактический туалет глаз с использованием раствора борной кислоты и закапывают 1% раствор нитрата серебра.
Такие коньюнктивиты новорожденных, как гоннобленнорея и паратрахома лечатся сначала в родильных домах, а в тяжелых случаях, ребенка могут перевести в специализированное отделение для проведения дальнейшего лечения.
Диагностика
Распознать конъюнктивит у ребенка может каждый родитель, воспитатель или учитель. Важно своевременно принять меры по уточнению диагноза для правильного выбора лекарственной терапии. Быстрое распространение конъюнктивита в коллективе диктует необходимость изоляции заболевшего ребенка и проведения мер по обработке предметов обихода, которыми пользовался ребенок.
Поставить диагноз конъюнктивита может только квалифицированный врач-офтальмолог на основании жалоб, клинической картины, инструментального обследования и лабораторных методов диагностики. Для выделения возбудителя и определения его чувствительности к лекарственным препаратам проводят посев отделяемого из глаза. Анализ крови позволит определить наличие аллергической предрасположенности у ребенка. Кожные пробы и иммунологическое исследование позволяет выявить аллергены, к которым у ребенка есть аллергия.
Но еще до обращения к врачу родители должны знать, как помочь ребенку, как облегчить его состояние. Важно уметь оказать первую помощь ребенку при попадании в глаз песка, грязи, пыли. Эти мероприятия могут предотвратить развитие бактериального конъюнктивита у ребенка. Важно знать меры профилактики и ухода за глазами ребенка во время вирусных инфекционных заболеваний.
Общие принципы лечения конъюнктивитов у детей:
Туалет глаз необходимо проводить ватными тампонами с использованием настоя ромашки, крепкого чая, фурациллина или раствора борной кислоты. Каждый глаз обрабатывается отдельно в направлении от наружного угла глаз к внутреннему. Необходимо следить за тем, чтобы отделяемое из одного глаза не попало в другой. Целью обработки является удаление выделений из глаза и предотвращение распространения инфекции. Засохшие корочки нужно удалять очень аккуратно, сначала наложив примочку на несколько минут, чтобы корочки стали мягче и не травмировали края век. Проводить очистку следует несколько раз в день в зависимости от интенсивности выделений и тяжести состояния глаз. В среднем рекомендуемая частота процедур от 6-8 раз в день в начале заболевания до 3-4 раза в день при стихании процесса
При бактериальных конъюнктивитах начинают лечение с закапывания антибактериальных капель. До получения результатов посева с чувствительностью к различным препаратам обычно назначают антибиотики широкого спектра действия. Пока возбудитель неизвестен используют 0,01% раствор Мирамистина, 20% раствор Сульфацил-натрия, 0,25% раствор Левомицетина.
При подозрении на вирусный конъюнктивит рекомендуется использовать противовирусные препараты. Издавна применяют раствор Интерферона лейкоцитарного человеческого по 4000Ед/мл или Полудана каждые 2 часа. В виде мазей рекомендуется использовать, например, 0,25% Оксолиновую мазь. В этом случае антибиотики не только не дают эффекта, но и могут ухудшить состояние глаз, вызвав аллергическую реакцию. Их назначают только в случае присоединения вторичной бактериальной инфекции.
После уточнения причины и получения результатов посева врач может изменить лечение, назначив те лекарственные средства, к которым чувствителен данный возбудитель. Арсенал таких средств в настоящее время достаточно велик.
Выявление аллергии требует всестороннего обследования ребенка, включающего общие анализы крови, иммунологические исследования, выявление дисбактериоза, хронических очагов инфекции, паразитарных инвазий. В случае появления у ребенка аллергического конъюнктивита следует провести кожные аллергические пробы, которые позволят определить, какой аллерген вызывает у ребенка реакцию. Лучший способ лечения аллергий – исключение контакта пациента с аллергеном.
Детям с повышенной чувствительностью к УФ лучам следует использовать солнцезащитные очки, сократить время пребывания на ярком солнце, ограничить время воздействия прямыми солнечными лучами. В весеннее-летнее время применяют десенсибилизирующие препараты 2% раствор Лекролин, 0,1% раствор Аломид. На ночь можно закладывать мазь, например, Гидрокортизон 0,5%. Препараты, содержащие гормональные компоненты применяют с большой осторожностью, так как они снижают сопротивляемость к инфекции, вызывают привыкание и могут привести к ухудшению состояния в случае резкой отмены лечения. Для снижения риска присоединения вторичной инфекции желательно использовать комбинированные препараты, например, Максидекс. Учитывая высокий риск побочных эффектов, лечение глюкокортикоидными средствами проводится строго по назначению врача.
Наиболее эффективным способом лечения поллинозов является проведение специфической гипосенсибилизации. В период полного отсутствия проявлений заболевания пациенту предлагается провести введение пыльцевых аллергенов в низких дозах. Это позволяет «подготовить» организм к следующей «встрече» с аллергеном. В период обострения используют антигистаминные средства местного и общего действия. Начинать терапию необходимо не менее чем за 2 недели до начала цветения предполагаемого аллергена, продолжать весь период цветения и еще, как минимум 2 недели после окончания цветения.
В случае развития острой лекарственной аллергии следует немедленно отменить лекарственный препарат, вызвавший реакцию. Назначаются противоотечные и десенсибилизирующие средства (тавегил, кларитин) В тяжелых случаях в глаза закапываются кортикостероидные растворы.
Если все же с малышом случилась беда, и он заболел конъюнктивитом, обязательно проконсультируйтесь с врачом. Выполняйте назначения и обратитесь за повторной консультацией для того, чтобы быть уверенным, что заболевание прошло бесследно!