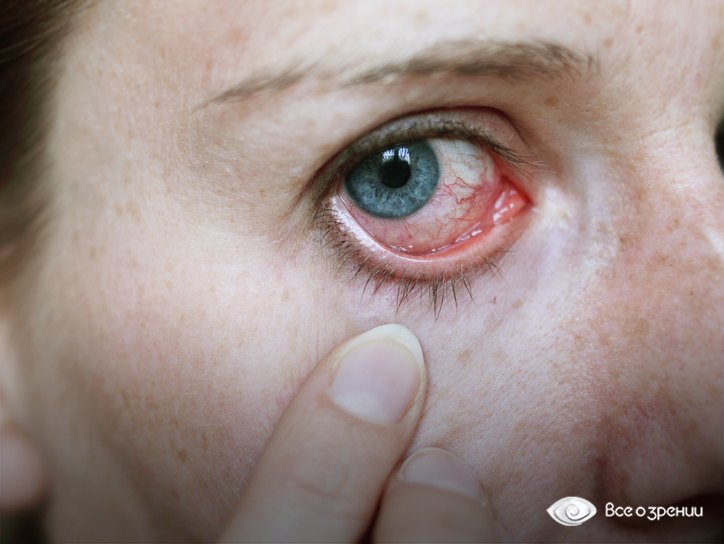
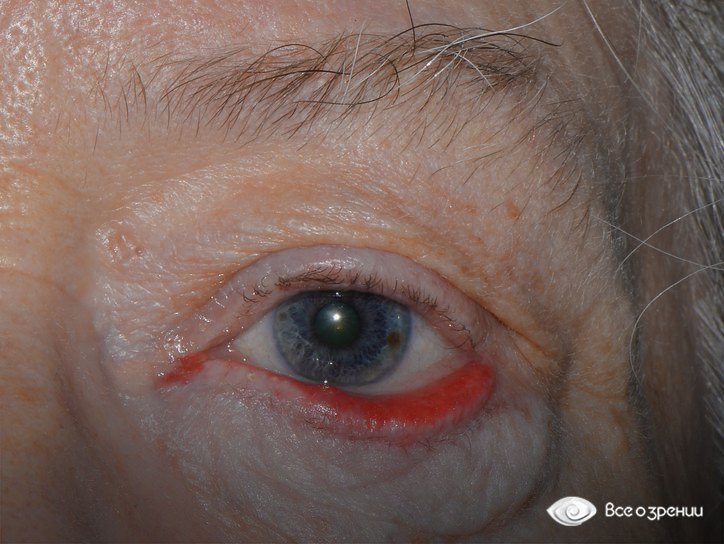
После сна очень сухие глаза
Сухость глаз в вечернее время: как вылечить?
Оглавление
Сухость глаз, в особенности в вечернее время – один из признаков синдрома сухого глаза (ССГ). Такое состояние характерно для людей, имеющих гормональные или иммунные нарушения, заболевания глаз, беспокоит пациентов пожилого возраста, работников офисов, специалистов, занятых на вредных производствах.
Что такое синдром сухого глаза?
Сухой кератоконъюнктивит, как ещё называют это заболевание – глазная патология, связанная с недостаточностью слёзной жидкости. Без лечения это заболевание усугубляется болью и ощущением песка в глазах в дневное время, со временем снижается острота и чёткость зрения, а болезнь принимает хроническую форму. ССГ может привести к необратимым изменениям роговицы и, как следствие, к полной потере зрения, поэтому, заметив сухость глаз, обратитесь за консультацией к офтальмологу.
Причины сухости глаз в вечернее время
Сухость глаз по вечерам – внешний симптом, который говорит о наличии серьёзной патологии в организме. Природа возникновения ССГ может быть вторична, то есть синдром возникает как последствие другой болезни. Наиболее распространёнными причинами сухости роговицы являются:
В условиях низкой влажности, запылённости, загазованности воздуха симптомы обостряются.
Симптомы и диагностика сухого глаза
При ССГ возникает целый ряд симптомов, которые нередко принимают за проявления конъюнктивита (инфекционное воспаление ткани, выстилающей внутреннюю поверхность века). Тактика лечения синдрома сухого глаза и инфекционного воспаления принципиально отличаются, поэтому очень важно провести тщательную диагностику.
Во время приёма врач проводит осмотр и опрос пациента, чтобы определить симптомы сухого кератоконъюнктивита:
С помощью щелевой лампы врач детально осматривает глаз, проводит специальные тесты для определения качества слёзной жидкости и скорость разрыва слёзной плёнки.
Как справиться с сухостью глаз в вечернее время
Чтобы справиться с сухостью глаз в вечернее время, нужно строго следовать рекомендациям врача и лечить основное заболевание. В облегчении симптомов ССГ высокую эффективность показывают препараты на основе натуральных компонентов – слезозаменители. Важно, чтобы они не содержали консервантов, которые вызывают аллергическую реакцию.
Подготовка ко сну
Перед сном можно сделать тёплый компресс (или просто промыть глаза тёплой водой), закапать капли, назначенные врачом. Состояние стресса провоцирует обострение симптомов, поэтому перед сном желательно не смотреть телевизор, не пользоваться гаджетами и компьютером, чтобы не вызвать напряжение глазных мышц.
Раствор «Гилан» для устранения сухости глаз
Синдром «сухого глаза»
Что такое синдром «сухого глаза»?
Сухость глаз или синдром «сухого глаза» представляет собой хроническое заболевание поверхности глаза, связанное с отклонениями в составе слезной жидкости или в ее количестве.
Слезная жидкость, вырабатываемая слезными железами, состоит из воды и солей. Кроме этого, в ней содержатся небольшие количества белков и липидов (жиров), секретируемых клетками (эти клетки расположены в конъюнктиве – тонкой слизистой оболочке, покрывающей глазное яблоко, «белок» глаза) и расположенными в веках железами (мейбомиевы железы). Регулярное моргание способствует смешиванию и распределению этих компонентов по поверхности глаза, образуя на ней увлажняющую, смазывающую и защитную пленку (так называемую «слезную пленку»).
При воздействии на глаза определенных факторов нарушается продукция слезной жидкости, белков или липидов, и тогда:
В обоих случаях результат одинаков: поверхность глаза не увлажняется или не смазывается в достаточной степени, что и приводит к хроническому раздражению и сопровождается определенными симптомами и даже осложнениями.
Каковы причины синдрома «сухого глаза»?
Сокращение выработки слезной жидкости происходит при естественном процессе старения, в период менопаузы, при приеме лекарственных препаратов (гормональных, антигистаминных препаратов, антидепрессантов 2 ), вследствие некоторых аутоиммунных заболеваний (синдром Шегрена, ревматоидный артрит или даже диабет).
Повышенному испарению слезной жидкости 1 и возникающему в его результате воспалению поверхности глаза и нарушению работы клеток конъюнктивы и мейбомиевых желез способствует очень большое количество факторов. Например:
Помимо этого, ветер, кондиционирование воздуха и сухость воздуха также способствуют испарению слез и усиливают ощущение сухости глаз.
Недавнее исследование показало, что недостаток сна часто ассоциируется с синдромом сухого глаза. 9
Как распознать синдром «сухого глаза»?
Симптомами синдрома «сухого глаза» могут быть:
Как диагностировать синдром «сухого глаза»?
Характерные для синдрома «сухого глаза» симптомы могут также возникать при глазных инфекциях или в связи с аллергическими реакциями, поэтому только офтальмолог может правильно поставить диагноз, и выявить, действительно ли это синдром «сухого глаза» при помощи специальных тестов и приборов.
Каковы осложнения при синдроме «сухого глаза»?
Некачественная слезная пленка недостаточно защищает, смазывает и увлажняет поверхность глаза, и это приводит к хроническому воспалению, которое при отсутствии лечения со временем усиливается. В свою очередь это приводит к дискомфорту или даже болевым ощущениям при ношении контактных линз или при нанесении макияжа, ставит под вопрос возможность чтения, просмотра телевизора или работы с монитором.
Наконец, хроническое воспаление может привести к таким осложнениям, как кератит или язва роговицы.
Меры предосторожности, лечение, уход за глазами
Какие меры предосторожности рекомендованы при синдроме «сухого глаза»?
Необходимо соблюдать несколько простых правил:
Могу ли я носить контактные линзы, если у меня синдром «сухого глаза»?
Могу ли я наносить макияж, если у меня синдром «сухого глаза»?
Макияж можно наносить, и предпочтительнее использовать косметические средства для чувствительных глаз, их можно найти в аптеках. Одновременно необходимо применять увлажняющие глазные капли. Не наносите макияж на внутренние края век во избежание прямого контакта косметического средства с поверхностью глаза, наносите тушь для ресниц, тени для век, подводку или карандаш за линией ресниц. Не используйте рассыпные тени для век, пользуйтесь кремами, которые имеют меньший риск попадания мелких частиц или порошка в глаза во время нанесения. Избегайте чрезмерно ярких, с блестками или перламутровых теней или подводок для глаз, которые могут содержать раздражающие для глаз компоненты. Следите за датами истечения срока годности продуктов и тщательно очищайте лицо от макияжа мицеллярной водой вместо молочка для снятия макияжа. Демакияж глаз желательно проводить специальными стерильными и гипоаллергенными средствами для век, не содержащими консервантов и раздражающих компонентов (салфетки Блефаклин ® или гель Теагель ® ). Если Вы можете переносить макияж лишь в течение нескольких часов, его следует наносить только в особых случаях. Если даже несколько часов с макияжем усугубляют симптомы, Вам лучше совсем отказаться от него.
Что делать, если у меня симптомы сухости глаз?
Если у Вас появились симптомы со стороны глаз, важно проконсультироваться с офтальмологом, который может поставить правильный диагноз, используя специальные тесты, и назначит соответствующее лечение. Если Вы используете глазные капли для лечения других заболеваний глаз, сообщите об этом врачу, и он проверит, не содержат ли они вещества, которые могут усугубить симптомы сухости глаз (например, консерванты). Лечение при синдроме сухого глаза основано на гигиене век и закапывании глазных капель, смазывающих и увлажняющих глазную поверхность. Исследования в этой области продолжаются, в аптеках доступны инновационные средства без консервантов. В частности, Теалоз ® (медицинское изделие) содержит трегалозу, вещество природного происхождения, обладающее увлажняющими и защитными свойствами. Трегалоза, известная с 19-го века, присутствует в некоторых растениях в пустынных районах и позволяет им выдерживать длительные периоды засухи. Клинические исследования подтверждают способность глазных капель Теалоз ® увлажнять, защищать и восстанавливать клеточную структуру глазной поверхности при синдроме сухого глаза. 10,11,12
С кем проконсультироваться, когда у Вас синдром сухого глаза?
В случае возникновения симптомов со стороны глаз всегда целесообразно проконсультироваться с офтальмологом. В случае синдрома сухого глаза только офтальмолог может выполнить некоторые специальные тесты для постановки диагноза и назначить соответствующее лечение. Регулярные консультации полезны для мониторинга динамики развития синдрома сухого глаза и корректировки лечения, особенно при наличии сопутствующих заболеваний глаз.
1 2007 Report of the International Dry EyeWorkShop (DEWS). The Ocular Surface. 2007 ;5(2). Special Issue
2 Creuzot-Garcher C. Dry eye related to systemic medications. French Journal of Ophthalmology 2009 ; 32 : 64-70
3 Wolkoff P. External eye symptoms in indoor environments. Indoor Air. 2017 Mar;27(2):246-260
4 Moen BE et al. Can air pollution affect tear film stability? A cross-sectional study in the aftermath of an explosion accident. BMC Public Health. 2011 Apr 14;11:235
5 Um SB et al. Spatial epidemiology of dry eye disease: findings from South Korea. Int J Health Geogr. 2014 Aug 15;13:31.
6 Markoulli M et al. Contact lens wear and dry eyes: challenges and solutions. Clinical Optometry 2017:9 41–48
7 Baudouin C, Labbé A, Liang H, Pauly A, Brignole-Baudouin F. Preservatives in eyedrops: The good, the bad and the ugly. Progress in Retinal and Eye Research 2010;29:312-334
8 Rosenfield M. Computer vision syndrome: a review of ocular causes and potential treatments. Ophthalmic Physiol Opt. 2011 Sep;31(5):502-15
9 Kawashima M et al. The association of sleep quality with dry eye disease: the Osaka study. Clinical Ophthalmology 2016;10 : 1015–1021
10 EC Marking file THEALOZ DUO – Laboratoires Théa
11 11 Schmidl D et al. Tear film thickness after treatment with artificial tears in patients with moderate dry eye disease. Cornea. 2015, 34 (4) : 421-425
12 Matsuo T. Trehalose versus hyaluronane or cellulose in eyedrops for the treatment of dry eye. Jpn J Ophthalmol. 2004 ; 48 : 321-327
Сегодня сухость глаз является достаточно распространенной проблемой среди работников за компьютерами, а также у тех людей, которые трудятся в зимнее время в малопроветриваемых помещениях, где воздух не является чистым.
Среди медицинских работников данная проблема имеет название синдрома сухого глаза.
Перечислим симптомы проблемы сухого глаза:
Ощущения, которые может испытывать человек при синдроме сухого глаза следующие:
• зуд, «песок», жжение или резь, сильная усталость глаз не позволяющая смотреть в монитор или читать,
• непереносимость яркого света, выделение слез без причин, в особенности в вечернее время. При этом стоит отметить, что в этом случае слезы не увлажняют глаза, их просто очень хочется постоянно тереть,
• покраснение глаз.
Какие причины приводят к сухости глаз?
Проблема возникает незаметно, в основном от батарей и обогревателей, кондиционированного воздуха. Конечно же стоит отметить и причину длительного нахождения за компьютером или просмотр телевизора допоздна.
Моргает человек при этом значительно реже, чем должен, что нарушает состояние слёзной плёнки – что даже имеет название компьютерный зрительный синдром.
Линзы всегда поглощают влагу и тем самым значительно уменьшают в глазах объем слезной жидкости.
Но на сегодняшний день существуют новые линзы, которые производятся из специального материала «силикон-гидрогель». Отмечено, что влагу из глаз они все-таки не поглощают, но при этом стоимость их значительно выше.
Также одной из причин сухости глаз может стать и применение аллергенной косметики. Поэтому, стоит быть внимательнее, выбирая косметику для глаз. Она должна быть натуральной и высокого качества.
Также частое нахождение на ветру, работа, которая связана с напряжением зрения, такая как у архитекторов, художников, часовщиков и ювелиров или такие вредные привычки, к примеру, курение.
Также могут быть и причины связанные с имунными и гормональными нарушениями, болезни нервов и печени. Нарушение в глазах обменных процессов.
Сухость глаз могут вызвать даже самые обычные капли для лечения насморка в случае с их злоупотреблением, так как они снижают возможность выработки естественной слезы.
Стоит отметить, что многие из нас очень часто используют капли от насморка и через короткое время уже становится сложным жить без них.
В случаях с нехваткой витамина А и при гепатите С глаза также испытывают нехватку слёзной жидкости.
Очень часто проблему сухости глаз также испытывают и пожилые люди, в большей степени женщины в период менопаузы.
Поэтому принимать действия по лечению синдрома сухого глаза нужно обязательно с помощью офтальмологов, невропотологов, эндокринологов и даже ревматологов.
Правильное лечение заболевания позволет комплексно нормализовать состояние глаз.
Молодые люди и люди среднего возраста практически всегда сами портят сосояние своих глаз: они мало отдыхают и спят, работают много «на износ», длительное время «сидят» на диетах и плохо питаются, ну и конечно же занимаются самолечением из-за малого количества времени на себя.
Как поступить если проблема сухого глаза настигла вас?
Обратиться к офтальмологу следует уже тогда, когда вы начинаете регулярно ощущать усталость глаз.
В свою очередь специалист произведет обследование на основе которого назначит лечение, в ряде случаев он может также подключить к лечению и других специалистов.
Не смотря на причины возникновения сухости глаз, врач отметит, что пациенту, если он действительно желает сохранить свое зрение, следует нормализовать образ жизни и всегда его стараться придерживаться.
Стоит отметить, что разного рода осложнения редки, но пострадать сильно все же может роговица или конъюнктива, поэтому зачем же так рисковать?
Режим, который позволит избежать проблему «сухого глаза»:
Для сведения к минимуму негативных факторов, пагубно влияющих на глаза, нужно соблюдать следующие правила:
На сон должно уходить в сутки не меньше 7-8 часов. Также следует полностью отказаться от вредных привычек, гулять как можно больше на свежем воздухе, употреблять большее количество воды, нормализовать питание, а работая за компьютером стараться делать по 5-10 минут перерывы каждый час.
Очень поможет специальная глазная гимнастика, витаминно-минеральные препараты.
Но при этом старайтесь еще и увлажнять воздух в помещении при работающих кондиционерах и радиаторах.
Капли для глаз которые обязательно помогут:
В аптеках сети «Солнечное Здоровье» вы можете без рецепта купить искусственную слезу, так как к ее применению нет строго определенных противопоказаний. Только может быть индивидуальная непереносимость средства.
На первом этапе средство можно использовать каждый час, а после уже по 3-4 раза в день.
Стоит отметить, что состав препаратов для глаз от сухого глаза может быть разным и поэтому индивидуально определенные виды гелей и капель приводят к раздражению, а при очень частом использовании и вовсе могут навредить роговице. Именно поэтому, если вы выбираете препарат самостоятельно без врача, следите, что бы он был без консервантов.
На сегодняшний день, на фарм рынке присутствуют капли без консервантов, к примеру, Хилозар-Комод, который производится в Германии.
От сухости глаз вместо капель или в дополнении к ним применяются также и специальные глазные мази, которые наносят под веко, но на ночь.
К таким мазям относится мазь немецкого производства ВитА-ПОС.
Данное средство не содержит консервантов, в составе присутствует витамин А. Средство защищает глаза, восстанавливает слезную пленку и не вызывает никаких побочных эффектов.
Такие мази не рекомендуется применять днем, так как «размывается» зрение, и при этом контактными линзами и каплями пользоваться становится невозможно.
Если говорить о народных средствах, здесь может успокоить глаза, снять напряжение, усталость, воспаление и сухость отвар ромашки или ее настой.
На 10 минут к глазам прикладываются ватные диски или тампоны, смоченные сначала в очень крепком чае, а после уже повторяют ту же процедуру с отваром ромашки. Данную процедуру следует выполнять хотя бы 1 раз в день.
Сухость в глазах
Что такое сухость в глазах?
Наружная поверхность глазного яблока должна быть всегда увлажнена. В слизистой оболочке глаза специальными железами вырабатывается слезная жидкость.
При моргании глаза слеза равномерно распределяется по всей поверхности глаза, образуя защитную пленку. В том случае когда уменьшается продукция слезы или изменяется ее состав развивается сухость в глазах.
Сухость в глазах это субъективное ощущение,которое возникает в связи с недостатком увлажнения глаз. Чаще всего сухость в глазах встречается у женщин.
Симптомы, включают в себя :
Когда следует срочно обратиться к врачу?
Наличие указанных симптомов не означает, что у вас есть сухость в глазах глаза.Тем не менее, если вы имеете один или более из перечисленных симптомов, срочно обратитесь к офтальмологу для полного обследования.
Причины сухости в глазах
Различают множество причин появления этого симптома:
Глазные причины
Общие заболевания
Такие заболевания как ревматоидный артрит, сахарный диабет, опоясывающий лишай, приводят к снижению выработки слезы и развитию сухого глаза.
Гормональные изменения
Гормональные изменения связанные с менопауза является основной причиной развития сухого глаза у женщин.
Постоянный прием лекарственных препаратов
Широкий ряд лекарственных препаратов может вызвать сухость глаз ( Мочегонные средства, бета-блокаторы, снотворные, антидеперссанты, антигистаминные препараты).
Физические факторы
Длительное воздействие или пребывание в агрессивных условиях окружающей среды может привести к развитию сухого глаза.
Лечение сухости в глазах
Синдром сухого глаза, как правило, является хроническим состоянием. В большинстве случаев в результате лечения наступает улучшение и облегчение состояния глаз.
Искусственные слезы
Глазные капли искусственные слез по составу похожи на нашу собственную слезу. Они смачивают глаза и помогают сохранить влагу.
Искусственные слезы доступны без рецепта.
На рынке есть множество вариантов, так что вы можете попробовать несколько, чтобы найти тот, который вам больше нравится. При повышенной чувствительности слизистой глаза и частом закапывании рекомендовано использовать искусственные слезы без консервантов.
Временный метод закрытия слезных каналов
Слезные каналы на время закрывают специальными заглушками. Они блокируют слезный канал и слезная пленка в глазу становится более стабильной, уменьшая явления сухости. Слезы при этом просто испаряются с поверхности глаза.
Массаж желез
При хроническом воспалении век, при недостаточной продукции жирного секрета рекомендован массаж мейбониевых желез.
Чего не следует категорически делать?
При появлении симптомов сухости глаза не следует :
Что случиться, если не лечить симптом?
Если не лечить симптом сухости глаз возможно развитие таких осложнений как: воспаление роговицы, язва роговицы, потеря зрения.
Лечение сухости глаз народными средствами
Теплые компрессы. Альтернативой массажу являются теплые компрессы на веки для смягчения секрета желез и облегчения его выведения. Теплые компрессы делают из настоя ромашки.
Медовые капли. В некоторых случаях помогает закапывание в глаз медовых капель. Мед разводят с кипяченной в определенных пропорциях.
Этот метод имеет противопоказания для применения. Поэтому обязательно проконсультируйтесь со своим врачом офтальмологом прежде чем использовать.
Профилактика сухости глаз
Если у вас есть начальные симптомы сухости в глазах для профилактики необходимо сделать следующее:
Моргайте чаще
При использовании компьютера, смартфона или другого цифрового устройства, мы, как правило реже моргаем. В результате может развиться сухость в глазах. Делайте сознательное усилие и моргайте чаще при использовании этих устройств. Кроме этого можно периодически полностью сжимать веки и закрывать глаза что бы обновить слезную пленку.
Делайте частые перерывы во время использования компьютера
Возьмите за правило отворачиваться от экрана каждые 20 минут и смотреть на то, что, по меньшей мере от ваших глаз, по крайней мере 20 секунд.
Соблюдение этого простого правила позволяет не только предотвратить развитие сухости глаз но и сохранить ваше зрение.
Избегайте агрессивных факторов окружающей среды
Человек с сухостью глаз должен избегать всего, что может усилить эти симптомы. Например, нахождение в чрезмерно жарком помещении, на ветру. Курение провоцирует развитие сухого глаза.
Слезы испаряются в жарком помещении быстрее, как и любая другая жидкость. Вы можете принять меры, чтобы предотвратить испарение. В зимнее время, в сезон отопления обязательно используйте увлажнитель воздуха.
Синдром сухого глаза в офтальмологической практике
Синдром сухого глаза (ССГ), или ксероз роговицы и конъюнктивы, представляет собой комплексное заболевание, которое распространено во всем мире и является одной из основных проблем современной офтальмологической патологии. По данным российских
Синдром сухого глаза (ССГ), или ксероз роговицы и конъюнктивы, представляет собой комплексное заболевание, которое распространено во всем мире и является одной из основных проблем современной офтальмологической патологии. По данным российских исследователей, этим заболеванием страдают до 12% больных офтальмологического профиля в возрасте до 40 лет и свыше 67% пациентов старше 50 лет [2]. Сам термин «сухой глаз» появился в отечественной литературе сравнительно недавно. Ранее его отождествляли исключительно с болезнью Сьегрена — тяжелым системным заболеванием, сопровождающимся понижением или полным отсутствием секреции всех эндокринных желез, в особенности слезных и слюнных. В настоящее время понятие «синдром сухого глаза» расширено и определяется как комплекс признаков поражения роговичного и конъюнктивального эпителия вследствие снижения качества и/или количества слезной жидкости [1]. Последняя формирует на поверхности глаза слезную пленку (СП), которая выполняет ряд важнейших функций, в том числе трофическую, защитную и оптическую. Таким образом, нарушение состава или продукции СП может привести к достаточно серьезным повреждениям переднего отрезка глаза.
Возникают ксероз роговицы и конъюнктивы вследствие ряда патологий. Важную роль в этом процессе играют выраженные анатомические нарушения глазной локализации, такие, как неполное смыкание или чрезмерное раскрытие глазной щели на почве рубцового или паралитического лагофтальма, эндокринной офтальмопатии, а также буфтальма. Роговично-конъюнктивальный ксероз может развиться также вследствие нарушения трофики роговицы или деформации ее поверхности, несостоятельности слезной железы, дополнительных слезных желез после перенесенных дакриоаденита и воспалительных заболеваний конъюнктивы. Также нарушение состава СП наблюдается при так называемом климактерическом синдроме [2]. Резкое снижение продукции слезы отмечается при нарушениях иннервации слезной железы, таких, как паралич лицевого нерва, рассеянный склероз. Хронический мейбомит, при котором нарушается состав СП, также ведет к развитию типичной картины ССГ. В последнее время особую значимость приобретают так называемые глазной офисный и глазной мониторный синдромы, возникающие у людей различного возраста в результате систематического воздействия на их глаза кондиционированного воздуха, электромагнитных излучений от офисной аппаратуры и других подобных источников [3]. Одной из распространенных причин нарушения стабильности СП, приобретающего в последние годы все большую актуальность, являются оперативные вмешательства, проводимые по поводу аномалий рефракции и катаракты [4]. Было отмечено, что ССГ может быть вызван приемом некоторых лекарственных средств, таких, как пероральные контрацептивы, трициклические антидепрессанты, гипотензивные средства, кортикостероиды, а также постоянными инстилляциями β-блокаторов, проводимыми при лечении глаукомы. По некоторым данным, развитие ксероза роговицы и конъюнктивы может вызывать прием цитостатиков и антимигренозных препаратов [2].
Типичным одним из начальных симптомов синдрома сухого глаза является ощущение инородного тела в конъюнктивальной полости, которое сочетается с сильным слезотечением, в дальнейшем сменяемым ощущением сухости. Характерны жалобы пациентов на жжение и резь в глазу, особенно при воздействии ветра, дыма, кондиционированного воздуха и других подобных раздражителей, при использовании тепловентиляторов. В дополнение к этому субъективными признаками заболевания являются светобоязнь, ухудшение зрительной работоспособности к вечеру, колебания остроты зрения в течение рабочего дня. К вышеперечисленным необходимо добавить и патогномоничные признаки. В частности, характерна негативная реакция больных на закапывание в конъюнктивальную полость даже вполне индифферентных капель, например раствора левомицетина 0,25% или раствора дексаметазона 0,1%. В таких случаях пациенты испытывают боль, жжение или резь в глазу [3].
Наиболее же частым объективным признаком заболевания является уменьшение или полное отсутствие у краев век слезных менисков. Их место обычно заполняет отекшая и потускневшая конъюнктива, «наползающая» на свободный край века. Несколько реже у таких больных можно обнаружить появление разнообразных «засоряющих» включений в слезной пленке. Обычно они представлены мельчайшими глыбками слизи, остатками отделившихся эпителиальных нитей, воздушными пузырьками и другими микрочастицами. Они плавают в толще слезной пленки, слезном мениске и нижнем конъюнктивальном своде, смещаются по эпителию роговицы и хорошо заметны в свете щелевой лампы. Еще одним объективным признаком синдрома сухого глаза служит характерное отделяемое из конъюнктивальной полости. При обработке век оно вследствие высокой вязкости вытягивается в тонкие слизистые нити, которые вызывают у больных дискомфорт. По совокупности вышеперечисленных признаков целесообразно выделять три степени тяжести течения синдрома сухого глаза [1].
Для I, легкой, степени характерны:
II, средняя, степень имеет:
III, тяжелая, степень отличается особыми формами.
Диагностика заболевания
Диагностический процесс в отношении пациентов с ССГ осуществляется в традиционной последовательности. Первичный офтальмологический осмотр пациентов на начальном этапе включает следующие элементы.
При обнаружении признаков ССГ производится уже уточняющее обследование, включающее три этапа.
Первичный офтальмологический осмотр пациентов производится по общепринятым правилам. Большее внимание следует уделять жалобам, которые в ряде случаев прямо или косвенно свидетельствуют о ксеротических изменениях со стороны тканей глаза. Необходим также целенаправленный сбор анамнестических данных, касающихся общего статуса, перенесенных заболеваний, травм и операций, получаемого лечения, профессиональной деятельности обследуемого.
При биомикроскопии роговицы и конъюнктивы следует иметь в виду, что признаки ССГ зачастую маскируются симптомами других глазных заболеваний, в частности дегенеративного или воспалительного характера. Для их дифференциации S.C.G.Tseng (1994) предложил достаточно простое правило: если подозрительные на ксероз изменения локализуются в так называемой экспонируемой зоне поверхности глазного яблока, то они связаны с ССГ; когда же участки патологии захватывают и неэкспонированную зону роговицы и конъюнктивы, природа их скорее не ксеротическая.
Существенно повышают возможности биомикроскопии витальные красители: флуоресцеин натрия 0,1%, бенгальский розовый 3% или лиссаминовый зеленый 1%, позволяющие получать различные взаимодополняющие сведения.
Наличие начальных, а тем более явных признаков ССГ является показанием для постановки функциональных проб, призванных оценить состояние слезопродукции и прочность прекорнеальной СП.
Обследование пациента с подозрением на ССГ следует начинать с оценки стабильности СП. Поскольку результаты используемой для этого пробы по Норну (1969) в значительной мере зависят от «инвазивности» предшествующих манипуляций в конъюнктивальной полости, то они должны быть полностью исключены. Вместе с тем исследованиями Л. С. Бира и др. (2001) установлено, что наиболее достоверные результаты оценки стабильности СП получают при использовании микрообъемов (6–7 мкл) флуоресцеина натрия 0,1%. При этом их влияние на стабильность СП становится минимальным, в отличие от целой капли (30–40 мкл) диагностикума, использующейся в методике Норна.
Следующий этап функционального исследования заключается в оценке состояния суммарной (основной и рефлекторной) слезопродукции в каждом глазу пациента. В связи с тем что недостаточность одного компонента секреции слезы часто компенсируется избытком другого (как правило, дефицит основной слезопродукции — рефлекторной гиперсекрецией), объем суммарной продукции слезы может и не снижаться, а иногда даже повышается. В силу указанных обстоятельств необходимо разграничить доли каждого компонента секреции слезы, а не завершать исследование, ограничившись измерением только суммарной слезопродукции, как это принято в практике большинства врачей. В указанных целях следует сначала измерить количество суммарной, а затем основной слезопродукции, а далее уже вычислить величину рефлекторной секреции слезы. Нужно отметить, что у пациентов с легкой формой ССГ, в клинической картине которого преобладают микропризнаки роговично-конъюнктивального ксероза на фоне гиперлакримии, проводить такие исследования нецелесообразно. Общепринятая и широко распространенная сейчас клиническая проба, характеризующая состояние суммарной слезопродукции, была предложена Ширмером. В целях исследования основной слезопродукции следует обратиться к пробе по Джонсу (1966), которая аналогична пробе Ширмера, но включает в себя предварительную инстилляционную анестезию.
Важную дополнительную информацию о состоянии слезопродукции позволяет дать исследование скорости секреции слезы. Разработанная В. В. Бржеским и соавторами методика основана на определении времени смачивания отрезка гидрофильной (поливиниловой, хлопчатобумажной и др.) нити, помещенной одним концом за нижнее веко обследуемого. Применение местных анестетиков или, наоборот, раздражающих веществ позволяет избирательно оценивать скорость основной или рефлекторной слезопродукции.
В целом арсенал диагностических методов, позволяющих получать разносторонние сведения о патогенезе, клиническом течении и особенностях функциональных расстройств у больных с ССГ в каждом конкретном случае, достаточно велик. Однако рациональный выбор этих методов в сочетании с правильным анализом их результатов неосуществим без соответствующего оснащения.
Лечение синдрома сухого глаза
Лечение больных с синдромом сухого глаза представляет весьма сложную и все еще достаточно далекую от оптимального решения задачу. Оно включает использование как консервативных, так и оперативных методов. Наиболее широкое употребление получили так называемые препараты искусственной слезы (слеза натуральная, видисик, корнерегель, лакривит, офтагель, солкосерил), включающие в качестве основы гидрофильные полимеры. Закапанная в конъюнктивальную полость искусственная слеза образует на поверхности глазного яблока достаточно стабильную пленку, включающую в себя и компоненты слезы больного, если ее продукция еще сохранена. Кроме того, повышенная вязкость препаратов препятствует быстрому оттоку жидкости из конъюнктивальной полости, что также является благоприятным фактором.
Препараты, применяемые для закапывания при лечении ССГ, должны соответствовать следующим характеристикам:
При выборе препарата нужно ориентироваться на исходные показатели стабильности СП и субъективные ощущения пациента при пробных четырехкратных инстилляциях сравниваемых лекарственных средств. В дальнейшем оптимальный для каждого конкретного больного препарат (или комбинацию препаратов) закапывают с частотой, определяющейся временем возобновления дискомфорта за веками глаза. Более подробно схемы проведения медикаментозной терапии лечения представлены в таблице.
В настоящее время среди препаратов, разрешенных к применению в России, наиболее эффективны офтагель, слеза натуральная, видисик и корнерегель [3].
С давних времен применяются капли искусственной слезы. Среди большого числа зарегистрированных в России глазных капель искусственной слезы наибольшее распространение и признание получила слеза натуральная. Действующей субстанцией этого препарата является оригинальная композиция — дуасорб, водорастворимая полимерная система, которая в сочетании с естественной слезной жидкостью глаза улучшает состояние слезной пленки. Схема применения подбирается в каждом случае индивидуально. Слеза натуральная закапывается от 3 до 8 раз в день. Больной может отдать предпочтение комбинации глазных капель, например слеза натуральная (2–3 раза) и какая-либо гелевая композиция (2 раза). Побочным эффектом данного препарата является снижение качества и количества собственной слезной жидкости, но только при длительном применении.
Большой интерес среди используемых в настоящее время фармакологических средств вызывают препараты, содержащие карбомер. На отечественном рынке таким средством является препарат офтагель. Данный препарат представляет собой глазной гель, содержащий в качестве основного компонента карбомер 974Р в количестве 2,5 мг/г. Вспомогательные компоненты: бензалкония хлорид, сорбитол, лизина моногидрат, натрия ацетат, поливиниловый спирт и вода. Карбомер, входящий в состав препарата, представляет собой высокомолекулярное соединение, с помощью которого обеспечиваются длительное и прочное соединение с роговицей, а также увеличение вязкости слезы, утолщение муцинового и водных слоев слезной пленки. Контакт карбомера с роговицей длится до 45 мин. К положительным свойствам препарата можно отнести его способность пролонгировать всасывание других глазных препаратов при одновременном их применении. Во время лечения не рекомендуется носить мягкие контактные линзы. Жесткие контактные линзы следует накладывать не ранее чем через 15 мин после закапывания офтагеля. Он хорошо переносится, из побочных эффектов было отмечено легкое затуманивание зрения в течение 1–5 мин после закапывания [6].
Также к наиболее широко использующимся препаратам искусственной слезы повышенной вязкости относится видисик — гидрогель, способный длительно удерживаться на поверхности роговицы и конъюнктивы за счет высокой вязкости. Положительный эффект после закапывания обеспечивается свойством геля благодаря миганию век переходить из гелеобразного состояния в жидкое. После периода покоя структура геля вновь приобретает исходное состояние (так называемое тиксотропное свойство, которым обладает именно видисик). После закапывания геля практически полностью исчезают неприятные ощущения в глазу, при кератопатии ускоряется эпителизация роговицы. Доказано, что видисик удерживается в прекорнеальной слезной пленке в 7 раз дольше, чем обычные заменители слезы, и не обладает аллергенными свойствами. Назначение видисика на ночь позволяет избегать закладывания мазей для защиты роговицы. Но при длительном и постоянном использовании препарата может наблюдаться снижение продукции собственной слезы [7].
Одним из препаратов выбора при сухих кератоконъюнктивитах и дистрофических изменениях роговицы является корнерегель — стерильный гель с повышенной вязкостью, что способствует его длительному контакту с роговицей и конъюнктивой. Гель хорошо переносится больными, не вызывает ухудшение зрения. Помимо слезозамещающего действия, корнерегель обладает и лечебным свойством, повышая способность роговицы к реэпителизации. Высокая вязкость корнерегеля позволяет ограничиваться одной, максимум двумя инстилляциями в день. Также к положительным свойствам данного препарата следует отнести экономическую эффективность, что является актуальным для пациентов с хронической формой заболевания. Расчеты, проведенные С. Ю. Голубевым и А. В. Куроедовым [8], показали, что при длительном применении слезозамещающих жидкостей более экономичным для больного является видисик. Среди стимуляторов репаративных процессов роговицы наибольших расходов потребовало использование солкосерила и актовегина, а корнерегель оказался значительно экономичнее.
Одно из новых и очень важных направлений в лечении больных с ССГ предусматривает создание временных или постоянных условий для сокращения оттока слезной жидкости из конъюнктивальной полости. Эта задача решается сейчас с помощью различных средств, в том числе чисто хирургических. Наибольшее распространение получила полимерная обтурация слезоотводящих путей. Эта процедура показана больным с выраженным снижением основной слезопродукции (результат пробы по Ширмеру — менее 5 мм, по Джонсу — 2 мм и ниже) или с тяжелыми изменениями роговицы (ее истончение или изъязвление, нитчатый кератит). В последнем случае окклюзия необходима даже при незначительном снижении основной секреции слезы (результат пробы по Джонсу — 8 мм и ниже).
Существует несколько моделей долгосрочных полимерных обтураторов слезоотводящих путей, среди которых наибольшее распространение получили две: пробочки-обтураторы слезных точек и обтураторы слезных канальцев.
С целью оценки эффективности планируемой долгосрочной обтурации слезоотводящих путей некоторые специалисты рекомендуют первоначально вводить в оба слезных канальца коллагеновые обтураторы, которые самостоятельно рассасываются через 4–7 дней. Если в течение этого срока отмечается заметный клинический эффект, в них вводят те же изделия, но уже из нерассасывающегося силикона (сначала в верхний слезный каналец, а при недостаточном эффекте — и в нижний).
Также весьма эффективной и относительно малотравматичной является операция покрытия слезной точки свободным конъюнктивальным лоскутом (Мурубу, 1996–2001). Последний заимствуют у бульбарной конъюнктивы или отсепаровывают от ресничного края века. Полученные результаты свидетельствуют о том, что достигаемый при этом эффект сравним с полимерной окклюзией слезных канальцев [9].
В заключение следует указать на то, что, несмотря на кажущееся многообразие методов лечения больных с синдромом сухого глаза, рассмотренная проблема все еще до конца не решена. Необходим дальнейший поиск новых, более действенных лечебных средств, ориентированных на компенсацию нарушений слезопродукции и стабильности слезной пленки.
Литература
Е. В. Полунина
О. А. Румянцева, доктор медицинских наук, доцент
А. А. Кожухов, кандидат медицинских наук
РГМУ, Международный центр офтальмохирургии и лазерной коррекции зрения, Москва