Приступ астмы во время сна
БРОНХИАЛЬНАЯ АСТМА И СОН
Бронхиальная астма (БА) является одним из самых распространенных заболеваний в мире. Этой патологией страдает 5% населения земного шара, причем у двух третей больных БА отмечено наличие ночных приступов бронхоспазма
Бронхиальная астма (БА) является одним из самых распространенных заболеваний в мире. Этой патологией страдает 5% населения земного шара, причем у двух третей больных БА отмечено наличие ночных приступов бронхоспазма, что значительно ухудшает качество сна и, как следствие, утяжеляет течение заболевания [4]. Эти ночные приступы принято называть ночной астмой. Она характеризуется значительным снижением суточной ритмики бронхиальной проходимости за период ночного сна. Естественно, что оказание эффективной помощи в ночные часы представляет большие трудности.
Первые упоминания о ночной астме относятся к XVII веку. Еще в 1698 году д-р Джон Флойер, сам астматик, писал: «Я заметил, что приступ всегда наступает ночью. При первом пробуждении, около часа или двух ночи, приступ астмы становится более явным, дыхание замедлено. диафрагма кажется жесткой и зажатой. Опускаться вниз она может с большим трудом» [20]. Несмотря на столь четкое описание, прошло не менее двух с половиной веков, прежде чем ночной астме стали уделять больше внимания. Между специалистами в свое время шел спор о том, увеличивается ли число смертельных случаев среди больных БА в ночное время или нет. Опубликованные совместные результаты четырех исследований показали, что 93 из 219 смертельных случаев имели место в период между полночью и 8 часами утра, что само по себе все же указывает на значительное (Р
Исследований, в рамках которых проводилось сравнение эффективности долгодействующих вдыхаемых β-агонистов и других средств контроля за развитием ночной астмы, проводилось относительно мало. Одно из таких исследований показало отсутствие какой-либо существенной разницы в эффективности между сальметеролом и принимаемым внутрь теофиллином, хотя при этом отмечались некие маргинальные преимущества сальметерола в том, что касалось частоты пробуждений от сна и улучшения качества жизни. Еще одно исследование показало, что сальметерол по сравнению с теофиллином вызывал меньше ухудшений в функции легких в ночное время и давал улучшение субъективного качества сна. Сальметерол также имеет преимущество перед принимаемым внутрь медленно выделяемым тербуталином с точки зрения количества ночей, когда больные благополучно спят до утра без пробуждений, а также утренних пиковых потокопоказателей и определения степени клинической эффективности. Сальметерол в дозе 50 мг дважды в день ежедневно не менее эффективно улучшал самочувствие больных при ночной астме, чем флутиказон, применяемый по 250 мг дважды в день ежедневно. Представляется вероятным, что ингаляционные долгодействующие бронхорасширители постепенно вытеснят бронхорасширители длительного действия, принимаемые перорально и обладающие большим числом побочных эффектов.
* CPAP (сокращенно от continuous positive airway pressure) — постоянное положительное давление воздуха в верхних дыхательных путях, предотвращающее их обструкцию.
Ночные приступы удушья
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Удушье – это предельная степень одышки, тягостное чувство острого недостатка кислорода. Бывает, что приступ настигает человека ночью, когда он спит. Поскольку ночной приступ удушья – всегда неожиданный и внезапный, дезориентированный только что проснувшийся человек воспринимает его более мучительно, чем в дневное время, когда он бодрствует. Ночное удушье – признак нешуточных проблем со здоровьем, который нельзя игнорировать.

Код по МКБ-10
Причины приступа удушья ночью
В медицине выделяют несколько причин респираторной недостаточности.
Медики собирали данные в поисках взаимосвязи между позой во время сна, временем начала и степенью тяжести ночных приступов удушья у больных с респираторной недостаточностью и выяснилось, что удушье возникает вследствие повышения давления в венозных сосудах. Это легко заметить в районе шеи: вены у пациентов сильно увеличиваются и набухают.
Левожелудочковая недостаточность, для которой типичны ночные приступы, похожие на сильный кашель. Симптомы заболевания также включает учащенное дыхание с затрудненным вдохом и выдохом. В этом случае больной просыпается, ощущая нехватку воздуха. Тяжелые приступы ночного удушья могут вызвать отёк лёгкого, который несёт опасность для жизни человека.
Бронхоспазм. В медицине знают о связи астматических приступов со временем суток и о характерном развитии бронхоспазма в ночное время. Человек в положении сидя опирается на руки, чтобы облегчить работу мышц, которые задействованы в дыхании. Его дыхание шумное, с сопутствующими свистами и хрипами. Наиболее вероятно, это бронхоспазм, мешающий бронхам очиститься от скопившейся мокроты. Быстрое вдыхание и продолжительный выдох, сопровождающийся хрипами со свистом, характерен для заболеваний респираторных путей. Бронхоспазм, в отличие от левожелудочковой недостаточности, завершается отделением мокроты с примесью слизи. Приступ может развиться вследствие воздействия аллергена, к которому восприимчив больной: запаха бытовой химии, табачного дыма и т.п. Ночное удушье нередко провоцирует пыль, частички шерсти домашних животных и даже корм для аквариумных рыбок, из-за органического происхождения которого тоже может проявиться аллергия. Гиперреактивность бронхов в дневное и ночное время может отличаться на 50%. Поэтому графическая регистрация работы легких при дыхании исключительно днем может привести к неверным выводам о состоянии здоровья больного. Именно в ночные часы чаще возникает астматическое состояние.
Удушье при синдроме апноэ. Одышка и удушье – результат остановок дыхания, когда перекрываются респираторные пути во время сна. Приступы удушья у больных апноэ может спровоцировать и рефлюкс, когда происходит выброс содержимого желудка в пищевод. При апноэ выброс может быть не в пищевод, а и в респираторные пути. Затем у больного развивается ларингоспазм, когда мускулатура гортани внезапно сжимается, и респираторные пути перекрываются, из-за чего невозможно сделать вдох. Ночной кашель, избыточное потоотделение, слишком частое мочеиспускание, сонливость в дневное время, высокое кровяное давление, сниженная потенция могут также указывать на апноэ.
Сонный паралич. Это редкостное нарушение, которое быстротечно и относительно безвредно для здоровья, когда пациент ощущает невозможность пошевелиться, приступ страха, в исключительных случаях – затрудненное дыхание и приступ удушья. У сонного паралича есть взаимосвязь с такими нарушениями, как хождение во сне и дневная сонливость.

Ночная астма
Мешает ли вам спать ночная астма? Такие симптомы как сдавленность в груди, одышка, кашель и свистящее дыхание, приводят к нарушениям сна, в результате чего весь следующий день вы будете чувствовать себя разбитым и усталым. Ночная астма – серьезное заболевание, требующее точного диагноза и применения эффективных методов лечения.
Ночная астма и нарушение сна
Во время сна симптомы астмы обостряются. Многие врачи недооценивают ночную астму, однако, когда такие распространенные симптомы как кашель и проблемы с дыханием возникают ночью, они таят в себе потенциальную угрозу жизни пациента. Исследования показали, что большинство летальных исходов в результате астмы отмечается именно в ночное время. Приступы ночной астмы могут вызвать серьезные проблемы со сном, а, следовательно, недосыпание, сонливость, усталость и раздражительность в дневное время. Они также негативно влияют на качество жизни в целом и усложняют контроль над симптомами заболевания в дневное время.
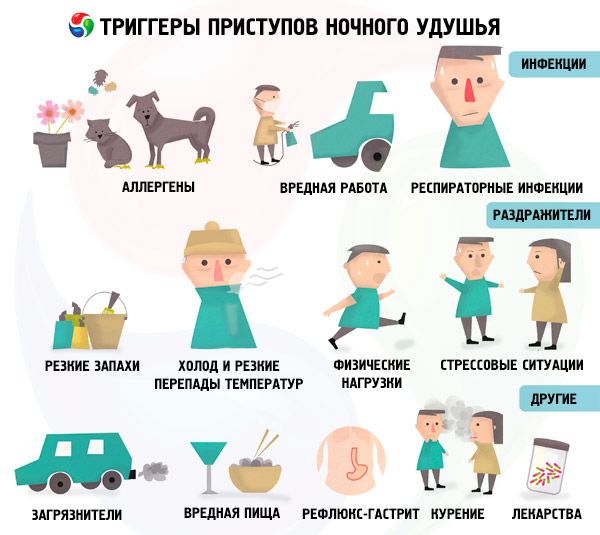
Причины ночной астмы
Причины обострения симптомов астмы именно во время сна до конца не изучены. На эту тему существует множество гипотез, например, более интенсивное воздействие аллергенов в ночное время, переохлаждение дыхательных путей, горизонтальное положение тела или изменения в гормональном фоне в связи с циркадным ритмом. Даже сам процесс сна может стать причиной изменений в работе бронхов. Помимо этого, на развитие ночной астмы могут повлиять следующие факторы:
Повышенное образование слизи или синусит
Во время сна дыхательные пути сужаются, что уменьшает приток воздуха. Это становится причиной кашля, который, в свою очередь, провоцирует еще большее сужение дыхательных путей. Поскольку синусит часто сопровождает астму, постназальный затек также может спровоцировать приступ.
Внутренние провоцирующие факторы (триггеры) ночной астмы
Обострение ночной астмы происходит во время сна вне зависимости от времени суток. Например, астматики, работающие в ночную смену, могут страдать от симптомов астмы во время дневного сна. Большинство исследователей предполагает, что показатели дыхательной функции ухудшаются спустя 4-6 часов после наступления сна. Это доказывает существование внутренних триггеров данного заболевания.
Горизонтальное положение тела
Горизонтальное положение тела также может обострить симптомы ночной астмы. Здесь могут быть задействованы различные факторы, например, скопление слизи в дыхательных путях (постназальный затек), увеличение объема циркулирующей крови в легких, уменьшение объема легких, повышение сопротивления дыхательных путей.
Кондиционер
Холодный воздух от кондиционера в спальне может стать причиной переохлаждения и сухости дыхательных путей, что приводит к обострению симптомов астмы физического напряжения, а также ночной астмы.
ГЭРБ (Гастроэзофагеальная рефлюксная болезнь)
Если вы часто страдаете от изжоги, рефлюкс – обратный ток желудочной кислоты из желудка в пищевод и гортань может вызвать бронхоспазм. Рефлюкс обостряется при горизонтальном положении тела или во время приема некоторых лекарства от астмы, поскольку все это расслабляет клапан между желудком и пищеводом. Иногда желудочная кислота раздражает нижнюю часть пищевода и активирует блуждающий нерв, который посылает сигналы в бронхиолы, тем самым провоцируя бронхостеноз (сужение просвета бронха). Если желудочный сок попадет в трахею, бронхи и легкие, то реакция организма будет весьма серьезной: раздражение дыхательных путей, повышенная выработка слизи и бронхостеноз. Если лечить ГЭРБ и астму, то приступы ночной астмы возможно устранить.
Поздняя астматическая реакция
При контакте с аллергеном или другим триггером астмы обструкция дыхательных путей или обострение аллергической астмы происходит достаточно быстро, при этом острые симптомы проходят в течение часа.
Однако примерно у 50% пациентов, которые сталкиваются с внезапным обострением астмы, спустя 3-8 часов после контакта с аллергеном наступает вторая фаза бронхоспазма. Эта фаза называется поздняя астматическая реакция. Она характеризуется повышением чувствительности дыхательных путей, развитием воспалительных процессов в бронхах и более длительным периодом обструкции дыхательных путей.
Большинство исследований показали, что если контакт с аллергеном произошел вечером, а не утром, то развитие поздней астматической реакции более вероятно, а приступ астмы при этом может быть более тяжелым.
Гормоны
Как у пациентов, страдающих от астмы, так и у здоровых людей существуют циркадные колебания концентрации гормонов в крови. Один из таких гормонов – адреналин – оказывает существенное влияние на бронхиолы, помогая поддерживать мышечную ткань бронхов в расслабленном состоянии (таким образом, просвет дыхательных путей остается достаточно широким). Помимо этого он подавляет выделение гистамина, который является причиной образования слизи и развития бронхоспазмов. Уровень адреналина в организме и максимальная объемная скорость выдоха имеют самые низкие значения около 4 часов утра, в то время как уровень гистамина в это время, наоборот, самый высокий. Именно снижение адреналина и приводит к обострению симптомов ночной астмы во время сна.
Как лечится ночная астма?
Еще не найден способ, как полностью вылечить ночную астму. Однако ежедневное использование таких препаратов, как ингаляционные стероиды, очень эффективно для уменьшения воспалительных процессов и предотвращения появления симптомов ночной астмы.
Поскольку эти симптомы астмы могут обостриться в любой момент сна, лечение должно быть направлено на защиту организм в эти часы. Бронходилататор длительного действия в форме ингалятора достаточно эффективен для предотвращения бронхоспазма и уменьшения симптомов астмы. Если вы страдаете от ночной астмы, то оцените действие ингаляционного кортикостероида длительного действия. Если помимо астмы вы страдаете от ГЭРБ, необходимо проконсультироваться относительно медикаментов, уменьшающих образование желудочной кислоты.
Стоит также избегать контакта с потенциально опасными аллергенами, такими как пылевые клещи, шерсть животных или перья птиц, это поможет предотвратить аллергическую реакцию, обострение симптомов астмы и ночные приступы.
Кроме того, используя пикфлоуметр (пневмотахометр), следует наблюдать функцию легких в течение суток. Полученные данные позволят врачу составить план действий, который поможет избежать ночных приступов. В зависимости от типа и сложности астмы (слабые умеренные или тяжелые симптомы) врач назначает лечение, которое нормализует сон.
Ночная астма
Ночная астма и нарушение сна
Симптомы астмы в 100 раз серьезней, когда они обостряются во время сна. Ночное свистящее дыхание, кашель и проблемы с дыханием – распространенные симптомы, но к тому же потенциально опасные для жизни. Большинство людей недооценивает всю серьезность ночной астмы.
Исследования показали, что большинство смертельных случаев из-за астмы происходят именно ночью. Ночные приступы астмы могут вызвать серьезные проблемы со сном, а, следовательно, недосыпание, сонливость, усталость и раздражительность в дневное время. Эти проблемы могут сказаться на вашей жизни в целом и усложнить контроль над симптомами в дневное время.
Причины ночной астмы
Точные причины, почему симптомы астмы прогрессируют во время сна, неизвестны. Но все же существует множество гипотез, объясняющие, что может вызвать обострение болезни. К ним относиться тесный контакт с аллергенами во время сна, сильное охлаждение дыхательных путей, горизонтальное положение тела или гормональные секреции, нарушающие циркодианный ритм. Даже сам сон меняет работоспособность легких и дыхательных путей. К причинам также можно отнести:
Во время сна дыхательные пути сильно сужаются, а слизь блокирует их. Это может вызвать кашель во время сна, который может спровоцировать еще большее сжатие дыхательных путей. Увеличенные затеки из носовых пазух также могут вызвать приступ астмы в гиперчувствительных дыхательных путях. Синусит при астме очень частое явление.
Обострение астмы может случаться только во время сна, независимо от того, в какое время суток наступает сон. Например, астматики, работающие в ночную смену, могут страдать от симптомов астмы днем, когда они спят. Большинство исследователей предполагает, что показатели работоспособности легких ухудшаются через 4-6 часов после наступления сна. Это показывает, что есть внутренние возбудители, провоцирующие астму во время сна.
Горизонтальное положение тела может провоцировать обострение астмы. Причиной этого могут быть разные факторы, например, скапливание секреций в дыхательных путях (затек из носовых пазух или постназальный затек), повышенный объем циркулирующей крови в легких, уменьшение объема легких и повышенная невосприимчивость дыхательных путей.
Холодный воздух от кондиционера может стать причиной сильного переохлаждения дыхательных путей. Дыхательные пути охлаждаются и становятся более сухими, а это основная причина обострения астмы напряжения. И это также обостряет ночную астму.
Если вы часто страдаете от изжоги, кислотный рефлюкс из желудка в пищевод и гортань может вызвать рефлекс, называемый бронхоспазм. Рефлюкс обостряется, когда вы принимаете горизонтальное положение или, если принимаете определенные лекарства для лечения астмы, ослабляющие клапан между пищеводом и желудком. Иногда желудочная кислота раздражает нижнюю часть пищевода и активирует блуждающий нерв, который посылает сигналы в бронхиальные трубки, тем самым провоцируя бронхостеноз (сужение просвета бронха). Если желудочный сок будет постоянно подниматься вверх по пищеводу к гортани и несколько его капель попадет в трахею, бронхи и легкие, то реакция организма будет очень серьезной. Результатом этого может быть сильное раздражение дыхательных путей, повышенная выработка слизи и бронхостеноз. Если правильно и вовремя начать лечить ГЕРБ и астму, то можно остановить приступы ночной астмы.
После тесного контакта с аллергеном или возбудителем астмы дыхательные пути сильно сужаются или обостряется аллергическая астма. Но иногда это происходит с некоторым опозданием. Такое обострение болезни может длиться около часа. У около 50% тех, кто сталкивается с внезапным обострением астмы, происходит и вторая фаза сужения дыхательных путей через три-восемь часов после контакта с аллергеном. Эта фаза называется запоздалая реакция организма. Запоздалая реакция характеризуется увеличением чувствительности дыхательных путей, развитием воспалительных процессов в бронхах и более длительной блокировкой дыхательных путей.
Большинство исследований показали, что если контакт с аллергеном произошел вечером, а не, скажем, утром, то более вероятна запоздалая реакция организма, а приступ астмы при этом может быть очень серьезным.
Гормоны, циркулирующие в крови, обладают характерными циркодианными ритмами, которые отличаются у людей, которые страдают астмой. Эпинефрин – один из таких гормональных веществ, который имеет важное влияние на бронхи. Этот гормон помогает поддерживать мышечные ткани, окружающие дыхательные пути, в расслабленном состоянии и таким образом просвет дыхательных путей остается достаточно широким. Кроме того, эпинефрин затормаживает действие других веществ, например, гистамина, который является причиной образования слизи и бронхоспазмов. Уровень эпинефрина в организме и максимальная объемная скорость выдоха понижаются к 4 утра, а уровень гистамина, наоборот, повышается. Понижение уровня эпинефрина и приводит к обострению симптомов ночной астмы во время сна.
НОЧНАЯ АСТМА
*Импакт фактор за 2018 г. по данным РИНЦ
Читайте в новом номере
“. Ночные дыхательные расстройства у пациентов с бронхиальной астмой принято объединять под термином “ночная астма”. Тем не менее простое объединение всех видов ночных дыхательных расстройств у пациентов БА в понятие ночной астмы не является правомочным, поскольку причиненные факторы возникновения этого состояния часто имеют различную природу. Разрабатываемые современные подходы в коррекции этого болезненного состояния во многом зависят от знаний о природе, характере и механизмах возникновения этого дыхательного феномена, что и обусловливает пристальное внимание ученых разных стран к этой проблеме. ”
“. Ночные дыхательные расстройства у пациентов с бронхиальной астмой принято объединять под термином “ночная астма”. Тем не менее простое объединение всех видов ночных дыхательных расстройств у пациентов БА в понятие ночной астмы не является правомочным, поскольку причиненные факторы возникновения этого состояния часто имеют различную природу. Разрабатываемые современные подходы в коррекции этого болезненного состояния во многом зависят от знаний о природе, характере и механизмах возникновения этого дыхательного феномена, что и обусловливает пристальное внимание ученых разных стран к этой проблеме. ”
“. Overnight respiratory disorders in patients with bronchial asthma (BA) are agreed to be subsumed under the heading of nocturnal asthma. Nevertheless, the straightforward integration of all types of overnight respiratory disorders in patients with BA into the term “nocturnal asthma” is not reasonable since the factors predisposing to this condition are of different nature. The developed current approaches to correcting this abnormality largely depend on knowledge of the nature, pattern and mechanisms of the occurrence of this respiratory phenomenon, which draws the fixed attention of scientists from different countries to this problem. ”
С. Л. Бабак, кандидат медицинских наук, зав. лаборатории сна НИИ
пульмонологии Минздрава РФ, Москва
А.Г. Чучалин — академик, директор НИИ пульмонологии МЗ, Москва
S.L. Babak — Candidate of Medical Sciences, Head, Laboratory of Sleep, Research Institute of Pulmonology, Ministry of Health of the Russian Federation, Moscow
A.G. Chuchalin — Academician, Director, Research Institute of Pulmonology, Ministry of Health of the Russian Federation, Moscow
П о мере накопления клинических и экспериментальных данных взгляды и представления на некоторые особенности течения бронхиальной астмы (БА) привели к целесообразности выделения некоторых ее форм. В настоящее время пристальное внимание уделяется так называемой ночной астме (НА), которая как критерий тяжести введена в современный консенсус по лечению и диагностике бронхиальной астмы, принятый на V Национальном Конгрессе по болезням органов дыхания (Москва,1995), и характеризуется пробуждением от дыхательного дискомфорта в ночное время. С другой стороны, существуют сформированные представления о “синдроме перекреста” (OVERLAP), который определяется как сочетание явлений остановок дыхания во время сна (синдром обструктивного апноэ-гипопноэ сна) с имеющейся хронической обструктивной болезнью легких, вариантом которой является бронхиальная астма. Таким образом, в настоящее время происходит накопление знаний о природе, характере и механизмах развития такого феномена, как ночные дыхательные расстройства у пациентов БА, чем и обусловлено пристальное внимание ученых разных стран к этой проблеме.
Потенциальные механизмы бронхиальной обструкции при НА
Известно, что у большинства здоровых лиц дыхательные пути подвержены циркадным колебаниям. (Н. Lewinsohn и соавт.,1960; Н. Kerr, 1973; М. Hetzel и соавт.,1977) [15]. Так, при сопоставлении циркадных ритмов бронхиальной проходимости по результатам пикфлоуметрии здоровых лиц и больных БА авторами показано, что имеется синхронный характер падения объема форсированного выдоха за 1 с (ОФВ1 ) и пикового экспираторного потока (ПЭП). Однако величина амплитуды падения у здоровых лиц составила 8%, а у больных БА – 50% (у некоторых пациентов превышала 50%). Пациенты с таким уровнем падения ночной бронхиальной проходимости получили название “morning dippers”. (Н. Lewinsohn и соавт.,1960; А. Reinberg,1972; С. Soutar, J. Costello, O. Ljaduolo,1975; T. Clark, 1977). В исследованиях T. Clark (1977), C. Gaulter (197 7 ), P. Barnes (1982) показано, что наибольшее количество пробуждений, связанных с явлениями бронхоспазма, приходится на период с середины ночи до раннего утра (2 – 6 ч.). V. Bellia (1989), изучая реакцию ПЕП в различное время суток, считает этот показатель диагностическим критерием ночного ухудшения проходимости бронхов [2]. При проведении этого исследования выявлено достоверное снижение ОФВ1 в ночные часы, что свидетельствует об усилении обструкции и вероятности возникновения приступа НА. При исследовании показателей дыхания М. Hetsel (1977) выявил, что у больных с обострениями БА в ночное время значительно снижается ОФВ 1 и ПЕП, увеличивается остаточный объем легких. Нарушается проходимость средних и мелких бронхов при исследовании функции внешнего дыхания. Дискуссия о потенциальных механизмах развития приступов ночного затруднения дыхания ведется длительное время и, несмотря на множественные попытки объяснения этого феномена, до сих пор остается актуальной. Найденные провоцирующие и предрасполагающие факторы каждый год подвергаются новому пересмотру, и подход к ним весьма неоднозначен. Среди них следует выделить и обсудить следующие:
| Контакт с аллергеном | Эзофагеальный рефлюкс и аспирациация |
| Положение тела (на спине) | Характеристики сна (стадия и паттерн) |
| Ночное апноэ-гипноэ | Переохлаждение дыхательныз путей |
| Прерывание регулярной терапии (синдром отмены) | Воспаление дыхательных путей |
| Изменение физиологических циркадных ритмов | |
Контакт с аллергеном
Значительную роль в возникновении ночных приступов удушья, по мнению ряда авторов, играют аллергены, вдыхаемые больными в постели (пух, пыль и перо) (А. Reinberg и соавт.,1972; М. Sherr и соавт.,1977) [21]. Данная гипотеза была подтверждена экспериментальной работой, в которой больным атопической астмой в течение нескольких дней проводили ингаляции пыли, что вызвало ночное ухудшение бронхиальной проходимости и индуцирование приступов НА (R. Davis и соавт.,1976) [8]. В то же время предположение о роли аллергенов в возникновении НА ставится под сомнение исследованиями Т. Clark, М. Hetzel (1977), показывающими, что приступы НА возникают и при отсутствии аллергена.
Интересным является исследование, в котором прослежена связь реагиновых IgE-антител, участвующих в аллергической реакции, с другими медиаторами и биогенными аминами. Так, выявлено, что акрофаза IgЕ-антител приходится на период с 5 до 6 ч, и именно в предутренние часы происходит процесс активации и высвобождения медиаторов воспаления (гистамин), индуцирующих астматический ответ.
Эзофагеальный рефлюкс и аспирация
На появление приступов удушья в ночное время, по данным М. Martin и соавт. (1982), также влияет такой фактор, как гастроэзофагеальный рефлюкс. В горизонтальном положении происходит аспирация или заброс желудочного содержимого, который может вызвать стимуляцию вагусных рецепторов, находящихся в нижних отделах пищевода, индуцируя бронхоконстрикторный эффект у больных НА [17]. Данный, довольно часто встречающийся механизм у больных БА был в дальнейшем подтвержден целым рядом исследований (R. Davis и соавт., 1983; М. Perpina,1985). Выявление этого механизма позволяет при назначении соответствующего лечения устранить данный провоцирующий момент (R. Goodall и соавт.,1981) [12].
Дебатируются в литературе вопрос о положении тела во время сна и его связь с возникающими приступами удушья в ночные часы. Высказывалось мнение, что нарастание обструкции во время сна зависит от положения тела больного. N. Douglas и соавт. (1983) считают, что положение тела не вызывает длительного бронхоспазма у больных, страдающих приступами удушья в ночное время [10]. Исследования ПЕП и функциональной остаточной емкости (ФОЕ) у 31 пациента детского возраста от 2,8 до 8,3 года, у 10 из которых были частые ночные приступы, а у 11 отсутствовали полностью, в положении сидя и лежа выявили значительное падение ПЕП в положении лежа у всех астматиков, причем процент снижения у пациентов с НА и без ночных приступов был одинаков. ФОЕ также имело тенденцию к снижению. Уровень снижения ФОЕ был значительным у больных с БА без ночных приступов и в контрольной группе. Авторы пытались показать, что положение во время сна больных с НА способствует развитию различных нарушений легочной функции. (Greenough и соавт,1991). Результаты этого исследования согласуются с исследованиями Mossberg (1956), который показал, что в горизонтальном положении во время сна ухудшается мукоциллиарный клиренс и снижается кашлевой рефлекс, что способствует нарушению выведения секрета из бронхов и может приводить к обтурации их просвета; этот механизм отсутствует у больных с незначительным количеством мокроты (Т. Clark и соавт.,1977) [6]. Таким образом, вопрос о роли положения тела в возникновении ночных приступов является неоднозначным и противоречивым.
Характеристики сонного процесса
Роль сна в патогенезе НА также привлекает большое внимание. Тот факт, что больные с ночными приступами страдают нарушениями сна, является бесспорным. Изучение влияния сна на развитие приступов удушья является сложной задачей как из-за технического исполнения, так и из-за специфического отношения пациентов к подобного рода исследованиям. Все это вкупе составляет причину незначительного количества работ, посвященных данной проблеме, несмотря на огромный к ней интерес. В литературе встречаются работы, в которых предпринимаются попытки исследования столь сложного процесса, как сон, и его роли в возникновении НА. J. Lopes и соавт. (1983) измеряли общее сопротивление дыхательных путей и активность инспираторных мышц во сне [16]. У здоровых лиц во время сна с медленными движениями глаз общее сопротивление верхних дыхательных путей повышалось в среднем на 20 – 30% от показателя во время бодрствования. Исследователи сделали вывод, что изменение общего сопротивления дыхательных путей, вероятно, связано с повышением их мышечного тонуса, что приводит к увеличению работы дыхания во время сна. Когда же эти изменения возникают у больных с БА, обструкция во много раз возрастает. Исследования с депривацией ночного сна у пациентов с НА показали уменьшение степени ночной бронхообструкции по результатам показателей пикфлоуметрии (J. Catterall, 1985) [4]. Эти результаты, хотя и подтверждают роль ночного сна в генезе заболевания, не проясняют механизмов его влияния. Прерывание сна предотвращает развитие обструкции бронхов (М. Hetsel и соавт.,1987) [13]. Cчитают, что, несмотря на измененный циркадный ритм бронхиального сопротивления у больных астмой, сам сон не вызывает приступов затрудненного дыхания (Т. Сlark и соавт.,1989). При попытке исследования связи стадий сна с астматическими атаками выявлено, что количество приступов “разбросано” по всему периоду сна (С. Connoly и соавт.,1979) и представляется не ясной на сегодня роль какой-либо стадии в возникновении астматических приступов [7]. Представляет интерес парадоксальная стадия сна, получившая подобное название из-за несоответствия полной мышечной релаксации и активной ЭЭГ картины, иначе REM-сон (“rapid eays movement”). При исследовании во время REM-стадии у собак трахеального мышечного тонуса выявлена выраженная вариабельность тонуса от бронхоконстрикции до бронходилатации. (С. Soutar и соавт.,1975) [24]. При внутригрудном пищеводном мониторировании с целью измерения сопротивления дыхательных путей выявлено его увеличение во время NREM- сна у здоровых лиц, а при переходе в REM-сон его значения достигали уровня при бодрствовании. (J. Lopes и соавт.,1983) [16]. Однако в последующих подобных исследованиях эта закономерность у здоровых лиц не была выявлена. (R. Brown, 1977) [3]. Таким образом, определение сопротивления дыхательных путей и уровня бронхиальной проходимости в различные стадии сна является сегодня технически неразрешимым. Имеющиеся работы, которые затрагивают аспекты сна в возникновении НА, в целом недостаточны и требуют более пристального внимания, а решение подобных вопросов сталкивается с рядом объективных и субъективных проблем.
Неясна роль синдрома обструктивного апноэ-гипопноэ сна у больных НА. Так, в работе Shu Chan (1987) показано, что апноэ входит в “триггерный” механизм возникновения ночных приступов удушья при БА вследствие развивающейся окклюзии верхних дыхательных путей.
Переохлаждение дыхательных путей
Развитие бронхообструкции при вдыхании сухого и холодного воздуха хорошо известно и доказано в эксперименте (Е. Deal и соавт., 1979) [9]. При поддерживании постоянной температуры и влажности вдыхаемого воздуха в течение 24 ч в сутки уровень около ночной бронхоконстрикции при измерении его у здоровых лиц не снижался и держался в пределах допустимого (Н. Kerr, 1973) [14]. При помещении астматиков в комнату, где они находились в течение ночи при температуре 36-37 °С с 100% насыщением кислорода во вдыхаемом воздухе, падения около ночной проходимости устранялись у 6 из 7 астматиков (W. Chen и соавт.,1982) [5].
Воспаление дыхательных путей
Воспаление дыхательных путей рядом авторов считается основополагающим фактором возникновения ночных приступов БА. Исследование бронхоальвеолярного лаважа, проведенного у 7 пациентов с НА и у 7 без ночных приступов, показало статистически достоверный рост численности лейкоцитов, нейтрофилов и эозинофилов в ночное время, в частности в 4 ч утра у больного с НА. Наблюдалась корреляция между повышением клеток воспаления и падением в эти часы ПЕП. В дневные часы данная закономерность не имела тенденции к росту. Все это позволило М. Martin и соавт. (1991) предположить, что воспалительный механизм в сочетании с повреждением эпителия является основополагающим фактором возникновения ночного ухудшения дыхания [18]. Данное мнение не противоречит результатам S. Szefler и соавт. (1991) [25].
Изменение физиологических циркадных ритмов
НАНХИ занимает важное место в регуляции бронхиальной проходимости. Активность НАНХ-системы, включающая тормозящие и возбуждающие компоненты, в настоящее время интенсивно изучается в клинике внутренних болезней. НАНХ-волокна, возможно, единственные, обладающие ингибирующим воздействием на гладкую мускулатуру бронхов человека. Нарушение бронходилататорной вазоинтестинальной не адренергической иннервации при БА может объяснить полную бронхоконстрикцию (Ollerenshaw и соавт.,1989). Чувствительные нейропептиды, включающие субстанцию Р, нейрокинины и кальцитонин, могут высвобождаться из С-волоконных окончаний с возможным вовлечением в действие механизма аксон-рефлекса (Р. Barnes,1986). Бронхиальная гиперреактивность также подвержена циркадным колебаниям. О том, что бронхиальный ответ при ингалировании в течение ночи гистамина и аллергенов повышается, показано в ряде работ (De Vries,1962; Gervais,1972). В гиперреактивности бронхов в ночное время играют роль повышение бронхомоторного тонуса и проницаемость слизистой, а также состояние рецепторов. Таким образом, несмотря на достаточно обширные изыскания, механизмы возникновения ночных приступов на сегодня являются не достаточно ясными. Крайне трудно выявить отдельный патогенетический фактор.
Ночная астма может быть определена как довольно частое, сложное клинико-морфологическое и патофизиологическое состояние, в основе которого лежит гиперчувствительность бронхов. Это обусловлено различными механизмами, включающими как повышение активности различных физиологических циркадных ритмов (ритмические изменения просвета дыхательных путей, изменение симпатической, парасимпатической, НАНХИ), так и снижение уровня циркуляции кортизола, адреналина, обладающих противовоспалительным действием. Вся эта сложная гамма явлений ведет к развитию спазма гладкой мускулатуры бронхов, повышению проницаемости капилляров, развитию отека слизистой оболочки дыхательных путей и как следствие к обструкции бронхов в ночное время.
Лечение ночной астмы