Малина помогает от головной боли
Вот что я ем, чтобы избавиться от головной боли
Долгое время я просыпалась по утрам в состоянии полной разбитости, хотя ночной сон обычно составляет полноценные 8 часов. Часто одолевала беспричинная усталость и мучительная, пульсирующая головная боль. Чтобы хоть как-то облегчить свое состояние мне приходилось горстями пить обезболивающие. Пока мне не подсказали, что причиной болей может являться нехватка магния и калия в организме. Этой информацией я и хочу с вами поделиться.
Природные анальгетики
Тщательно изучив влияние полезных элементов, я выяснила, что без магния не усваивается кальций, концентрацию магния в крови побуждает калий, улучшающий деятельность головного мозга. Они глубоко взаимосвязаны между собой и играют основополагающую роль в жизненно важных процессах на клеточном уровне.
Магний содержится во многих продуктах, но он имеет свойство вымываться из организма. Поэтому, когда у меня начинает болеть голова, появляются мерцающие точки перед глазами, я бегу не в аптеку, а на кухню за вкусными и полезными лекарствами.
Цельнозерновые продукты
Сюда входят такие крупы, как бурый рис, овсянка, пшено, киноа, гречка, а также хлеб из муки грубого помола и отруби – это источники витаминов группы В и оказывают положительное влияние на состояние нервной системы. Переутомление и стресс является самой частой причиной головной боли. Они участвуют в правильной работе ЖКТ, а нарушения обмена веществ также вызывают подобные ощущения.
Как ни странно, она тоже помощник в борьбе с мигренью. Часто боль появляется при обезвоживании (мозг сжимается, вызывая спазмы) и служит в некотором смысле индикатором жажды. Яркий пример этому – похмелье, когда очень болит голова. Алкоголь способствует потере магния и калия в организме. Поэтому следует пить в среднем 2 л чистой воды в день. Но я советую рассчитать для себя индивидуальное количество: на один кг веса – 30 мл воды.
Овощи
Максимальное количество полезных веществ мы получаем из свежих овощей. В вареном варианте тоже неплохо, но бульон забирает в себя львиную долю пользы, поэтому я стараюсь не выливать его.
Калий, содержащийся в картофеле, помогает облегчить мучительные страдания. Любители чили и кайенского перца знают об их пользе и не только в снижении веса. В нем содержится капсаицин, который эффективно влияет на нервные импульсы, способствует снижению интенсивности болевых ощущений и блокирует боль.
Брокколи и шпинат (не так часто употребляю, а зря) – кладезь полезных минеральных веществ, в т.ч. витаминов группы B, способствующих снижению давления и избавлению от хронической мигрени.
Имбирь
Я знала, что он обладает противовоспалительным и антигистаминным свойствами, но была удивлена, что он блокирует приступы мигрени. Чай из имбиря и меда (который, кстати, богат калием) приведет в порядок нервы и сосуды.
Ягоды и фрукты
Практически во всех ягодах и фруктах содержится достаточно полезных минералов. Мои любимые и эффективные лекарства – малина, клубника и ежевика, как и все цитрусовые, богаты витамином C и аскорбиновой кислотой. В бананах много калия, способного бороться с болью. Но хочу предупредить, что в кожуре (особенно, переспевшей и потемневшей) содержится тирамин, который, напротив, провоцирует спазмы головного мозга.
Яблочный уксус
Эликсир здоровья, влияние которого на жизненно важные процессы организма доказаны. Аминокислоты и витамины в его составе обладают обезболивающими свойствами, содействуют избавлению от мигрени и раздражительности. Кроме того, это чемпион по содержанию калия – нормализует состояние нервной системы.
Рыба и морепродукты
Омега-3 уменьшает частоту и интенсивность приступов хронической мигрени. Рыба жирных и полужирных видов (лосось, форель, тунец, скумбрия, а также креветки, кальмары и мидии) – источник витамина D. Его недостаток связан с нейрососудистыми недугами. Лекарством от многих болезней считается и морская капуста. В ней магний, йод, калий, кальций и фосфор, а это залог здоровья всех систем. Кроме того, ламинария – незаменимый компонент для щитовидной железы.
Семечки
Тыквенные семечки – главный источник цинка и фосфора, нормализующих зрительные связи глаза и деятельность головного мозга. Сухой экстракт семян, как и орехов, входит в состав обезболивающих средств широкого спектра.
Кунжут – лидер по содержанию кальция. Проверено на себе, когда только начинает болеть голова, съедаю ложку семян или кунжутного масла, и боль постепенно отходит.
Кофеин
Кофе или крепкий черный чай действительно помогают при головной боли, особенно, если ее вызывает пониженное давление. Многие эффективные болеутоляющие содержат кофеин, и людям с гипертонией следует принимать их с осторожностью. Можно добавить мед, лимон или немного сахара, т.к. глюкоза тоже идет на пользу “больной голове”. Но запомните – не больше 3 чашек в день, иначе кофеин способен спровоцировать мигрень, не говоря о нагрузке на сердце.
Какао
Эффективный способ избавления от любого характера боли. В нем содержатся нейромедиаторы, которые регулируют настроение, повышают качество сна, расслабляют нервную систему.
Нужно пить напиток горячим, без молока и сахара. Мне без добавок трудно его выпить, поэтому я позволяю себе какао в дуэте с плиткой черного шоколада.
Как избавиться от мигрени дома
Когда настигает приступ мигрени, кажется, ничего в жизни уже не имеет значения. Все мысли о том, как избавиться от нестерпимой боли. Мигрень отличается от обычной головной боли, и средства, спасающие от нее тоже особенные.
Что такое мигрень
Мигренью называют состояние недомогания, которое связано в первую очередь с сильной головной болью. Его провоцируют сосуды головного мозга. Они, расширяясь, пережимают нервные окончания и создают давление на мозг.
Когда человека одолевает мигрень, он не может вести полноценный образ жизни. Каждое движение, даже медленное и плавное усиливает болевой синдром. Если приступы мигрени повторяются с определенной периодичностью, нужно немедленно обратиться к неврологу. Этот специалист назначит ряд обследований, которые помогут выяснить причины патологии.
Симптомы мигрени
Как правило, мигрень не наступает внезапно. Сначала больной испытывает некоторые странности состояния, называемые предвестниками мигрени. Чаще всего это легкая спутанность сознания и нечеткость зрения. Отмечается сегментарная утрата угла зрения. Пациенты, жалующиеся на регулярные приступы мигрени, говорят о том, что сначала они теряют постепенно периферическое зрение. Вместо четкой картинки они видят дребезжащее пятно, распространяющееся по всей области фокуса. Спустя 20 минут этот симптом сам исчезает, зрение нормализуется, но приходит давящая головная боль, которая превращается в пульсирующую.
Часто мигрень сопровождается тошнотой, а также выраженной светобоязнью. При попытке встать больной испытывает головокружение. А каждое движение отдает сильной пульсацией в голове.
Причины мигрени
Причинами мигрени могут быть многие факторы или комбинации факторов. В первую очередь, это связано с состояние сосудов. Если они не способны своевременно сужаться и расширяться, любой температурный перепад может спровоцировать приступ. Если сосуду необходимо расшириться в ответ на повышение температуры или какой-то другой фактор, а он остается в прежнем состоянии, возникают аневризмы.
Кроме того, мигрени часто вызывает голод. Когда мозг долго не получает глюкозу, он сигнализирует об опасности через головную боль. Прежде чем, глотать таблетки, нужно хорошо поесть. Если человек находится в условиях, где нечем перекусить, спасет раствор глюкозы или какая-либо сладость, положенная на язык. Мозг, получив глюкозу, сам начнет снижать выраженность головной боли.
Еще одна причина возникновения мигрени – гормональный сбой. Он может возникнуть на фоне беременности. Многие будущие мамы страдают от нестерпимой головной боли, против которой нельзя принять таблетку – интересное положение является противопоказанием для приема большинства эффективных обезболивающих средств. Гормоны, в связи с беременностью, вырабатываются в других объемах. Акушеры отмечают, что будущие мамы, ждущие мальчиков, чаще страдают от мигреней, чем те, что носят девочек, что напрямую связано с балансом женских и мужских гормонов.
Нервное перенапряжение также нередко вызывает мигрени. Если трудовая деятельность вынуждает постоянно пребывать в состоянии стресса, а ситуация требует быстрого принятия серьезных и ответственных решений, может наступить нервное истощение. Оно ведет к смене артериального давления и учащению пульса. Если сосуды не успевают среагировать на это расширением, возникают мигрени.
Как избавиться от мигрени дома
В связи с особенностями симптоматики, важно снизить уровень раздражающих факторов:
Положить больного в темную комнату без ярких источников света. Если это день, окна нужно зашторить.
Исключит все шумы, особенно громкие (выключить телевизор, приглушить звук на телефоне).
Обеспечить дыхание свежим воздухом. Для этого можно открыть окно, если на улице нежарко. В противном случае лучше использовать кондиционер, по возможности. Выставить температуру нужно на +16˚C.
Сделать массаж шейного и воротникового отдела. Разогнав кровь в этой области, удастся отвести избыток давления от мозга.
Горячий чай с имбирем – отличное средство для снятия боли. Капсаицин, входящий в состав корня, обладает выраженным обезболивающим эффектом.
Положить на язык что-то сладкое.
Популярным бальзамом «Звездочка» можно натереть виски, лоб и шею вдоль линии роста волос. При сильных приступах натирают еще и переносицу.
Холодные компрессы на лоб позволят сузить некоторые сосуды, расширение которых и стало причиной приступа.
Для полного избавления от боли нужно постараться уснуть. Как правило, сон в течение 8-10 часов спасает от приступа мигрени, позволяя проснуться здоровым человеком.
Профилактика мигреней
Когда есть предрасположенность к такому тяжелому состоянию как мигрень, нужно уметь предотвращать такие приступы.
Прежде всего, это режим сна и бодрствования. Когда человек истощается на работе, и на сон отводится не более 4-6 часов, организм ослабевает, в том числе и сосуды теряют свою эластичность. Важно приучить себя, невзирая ни на какие трудности и обязанности, ложиться в одно и то же время, и вставать в определенный час. Правильным временем отхода ко сну считается 22:00, тогда подниматься можно в 7:00 полностью отдохнувшим.
Регулярный самомассаж шейного отдела с меновазином поможет избавиться от застоя кровотока, что очень важно для профилактики мигреней.
Своевременное питание – еще одно важное условие, которое защитит от мигрени, возникающей из-за голода. Если больной часто сталкивается с потемнением в глазах во время резкой смены положения тела, например, когда встал из положения лежа, нужно стараться делать это плавно, не торопясь.
Тренировка сосудов – обязательное условие в вопросах профилактики мигреней. Ежедневно нужно стоять под контрастным душем. Начинать можно с умываний. Сначала теплой водой до появления румянца, а затем холодной. Когда домашняя тренировка войдет в привычку, можно будет вписать в свой график еженедельное посещение бани или сауны и последующим погружением в ледяную купель.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
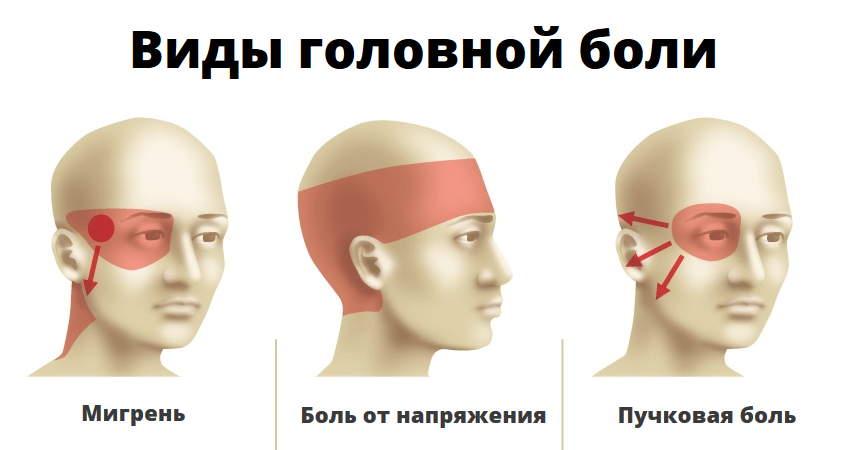
Мигрень: причины возникновения и лечение
Мигрень – хроническое неврологическое заболевание; характеризуется повторяющимися мучительными приступами интенсивной головной боли и вегетативными нарушениями. Существенно ухудшает качество жизни, при этом никогда не вызывает угрожающих жизни состояний. Характерна для ограниченного жизненного периода – 40±10 лет. Как правило, к 40-60 годам приступы мигрени прекращаются.
Заболевание выявляют у каждого 10-го жителя планеты, среди пациентов в 3-4 раза больше женщин, чем мужчин. Частота приступов – от повторяющихся ежедневно до нескольких раз в год; на практике – чаще 2-3 раз в месяц. Во время приступа человек нетрудоспособен.
Причины возникновения
Патогенез заболевания до конца не изучен. Нередко мигрень развивается на фоне аномалий центральной нервной системы, дистонии церебральных сосудов, нарушений сна или обмена веществ, эндокринного дисбаланса. Также болезнь может возникнуть из-за отягощенной наследственности: если мигренью страдают и мать, и отец, то она разовьется у ребенка с вероятностью 60%.
В группы риска развития заболевания входят:
Спровоцировать приступ могут:
Триггерные – пусковые – факторы:
Симптоматика
Перед приступом мигрени могут появляться характерные признаки:
Виды мигрени и их симптомы
Существует два основных вида мигрени – классическая и с аурой. Аура – фаза-предшественник, который появляется за 10-30 минут до начала приступа. Проявляется:
Зрительные аномалии при мигрени
Симптомы классической мигрени:
Иногда бывает мигрень без головной боли – офтальмологическая или вестибулярная. При ней боль возникает в области глаз. Кроме этого нарушается зрение (иногда в одном глазу), появляется головокружение. Сопутствующая симптоматика – как у классической мигрени, но менее интенсивная.
Особенности головной боли при мигрени
Где болит и как отличить
Чаще приступ мигрени начинается утром или ночью, но может появиться в любое другое время. У человека начинает мучительно болеть левая или правая половина (реже – вся голова), в височной или глазной области. Боль сначала пульсирующая, затем – сдавливающая либо распирающая.
Она усиливается от внешних раздражителей – громких звуков, резких запахов, яркого света. Часто сопровождается слезотечением из одного глаза. На стороне боли глазная щель сужается, иногда заметна пульсация височной артерии.
Характерные для мигрени зрительные аномалии – светящиеся круги, двоящиеся очертания окружающих предметов. Иногда поле зрения как-бы выпадает. Приступ часто заканчивается долгим тяжелым сном. У женщин и мужчин заболевание проявляется одинаково.
У детей
Как правило мигрень развивается у детей со сверхчувствительной нервной системой. Чаще диагностируют простую форму заболевания с головной болью в лобной области, приступами тошноты и рвоты.
Реже у детей бывает осложненная мигрень ‒ с опущением века и нарушениями движений глазных яблок. Для редко встречающейся осложненной гемиплегической мигрени характерна односторонняя слабость мышц конечностей.
Диагностика
Диагноз ставят по клиническим признакам – однообразным приступам с предвестниками, наследственности, периодичности. Также учитывают характерные нарушения обоняния, зрения, слуха и, вкусовых ощущений, онемение рук, лица и вегетативные расстройства – тошноту, рвоту, учащенные мочеиспускания, жидкий стул.
По показаниям назначают дифференциальные диагностические исследования:
Лечение
Головная боль при мигрени чаще не купируется стандартными обезболивающими препаратами, а только специфическими – например, из группы триптанов. Их может назначить только невропатолог, а аптеки отпускают по рецепту.
Если вы обнаружили у себя признаки мигрени – обратитесь к врачу и он определит наиболее эффективную индивидуальную тактику.
Лекарственное средство и дозу специалист подбирает персонально. Лечебно-профилактическая тактика при мигрени разная на разных этапах состояния, поэтому самолечение недопустимо.
Лечение головной боли напряжения и мигрени
Головную боль можно назвать одной из наиболее частых жалоб при обращении к врачу. К самым распространенным первичным цефалгиям относится головная боль напряжения [G44.2]. Выделяют эпизодическую и хроническую формы головной
Головную боль можно назвать одной из наиболее частых жалоб при обращении к врачу.
К самым распространенным первичным цефалгиям относится головная боль напряжения [G44.2]. Выделяют эпизодическую и хроническую формы головной боли напряжения [1, 6].
Диагностические критерии эпизодической головной боли напряжения следующие.
1. Как минимум 10 эпизодов головной боли в анамнезе, отвечающих пунктам 2–4. Число дней, в которые возникала подобная головная боль — менее 15 в месяц (менее 180 в год).
2. Длительность головной боли от 30 мин до 7 дней.
3. Наличие как минимум 2 из нижеперечисленных характеристик:
4. Наличие перечисленных ниже симптомов:
5. Наличие как минимум одного из перечисленных ниже факторов:
Эпизодическая головная боль напряжения встречается у людей всех возрастов независимо от пола.
Чаще всего эпизодическая головная боль провоцируется усталостью, длительным эмоциональным напряжением, стрессом. Механизм ее возникновения связан с длительным напряжением мышц головы.
Боль отличается постоянством и монотонностью, сдавливающим или стягивающим характером. Локализуется в затылочно-шейной области, часто становится диффузной.
Эпизодическая головная боль напряжения проходит после однократного или повторного приема ацетилсалициловой кислоты (АСК) — АСК «Йорк», анопирина, аспирина, упсарина упса, ацифеина (для детей старше 2 лет разовая доза составляет 10–15 мг/кг, кратность приема — до 5 раз в сутки; для взрослых разовая доза варьирует от 150 мг до 2 г, суточная — от 150 мг до 8 г, кратность применения — 2–6 раз в сутки) или ацетаминофена: панадола, парацетамола, проходола, цефекона, далерона, эффералгана (разовые дозы для детей 1–5 лет — 120–240 мг, 6–12 лет — 240–480 мг, взрослым и подросткам с массой тела более 60 кг — 500 г, кратность назначения препарата — 4 раза в сутки), а также после полноценного отдыха и релаксации.
Хроническая головная боль напряжения аналогична эпизодической головной боли, однако средняя частота эпизодов головной боли значительно выше: более 15 дней в месяц (или более 180 дней в год) при длительности заболевания не менее 6 мес.
Хроническая головная боль напряжения возникает на фоне продолжительного стресса и не проходит до тех пор, пока не будет устранена вызвавшая ее причина.
Пациенты с хронической головной болью испытывают тревогу и подавленность. Головная боль всегда двусторонняя и диффузная, но наиболее болезненная зона может мигрировать в течение дня. В основном головная боль тупая, средней степени выраженности, возникает в момент пробуждения и может длиться в течение всего дня, но не усиливается при физической нагрузке. Большинство пациентов описывают головную боль как ежедневную, непрекращающуюся в течение длительного времени с короткими интервалами ремиссий. Очаговая неврологическая симптоматика при этом заболевании не выявляется. Рвота, тошнота, фото- и фонофобия и транзиторные неврологические нарушения не характерны.
Диагноз хронической головной боли напряжения следует рассматривать в качестве диагноза исключения. В первую очередь данное заболевание стоит дифференцировать с мигренью и состоянием, вызванным отменой анальгетиков. Оба заболевания могут сосуществовать с хронической головной болью напряжения. С помощью нейрорадиологических методов исследования следует исключить такую возможную причину повышения внутричерепного давления, как опухоль мозга.
Хроническая головная боль плохо поддается лечению. Большинство пациентов еще до обращения к врачу начинают принимать большое количество обезболивающих препаратов, и поэтому сопутствующим состоянием часто является головная боль вследствие отмены анальгетиков. Использование лекарственных средств, уменьшающих мышечное напряжение, и более сильных анальгетиков не всегда приносит успех, но может привести к осложнениям со стороны желудочно-кишечного тракта. Наиболее эффективным препаратом является амитриптилин в дозе 10–25 мг 1–3 раза в сутки. При его неэффективности целесообразен курс психотерапии.
Мигрень [G43] — это хроническое состояние с непредсказуемыми, остро возникающими приступами головной боли.
Слово «мигрень» имеет французское происхождение («migraine»), а во французский язык оно пришло из греческого. Термин «гемикрания» впервые был предложен Галеном. Первая клиническая характеристика мигрени («гетерокрании») относится ко II в. нашей эры и принадлежит Areteus из Cappadocia. Однако уже в папирусах древних египтян были обнаружены описание типичной мигренозной атаки и рецепты лекарственных средств, применяемых для устранения головной боли.
По данным разных авторов, распространенность мигрени колеблется от 4 до 20% случаев в общей популяции. Мигренью страдают 6–8% мужчин и 15–18% женщин. Она является вторым по частоте видом первичной головной боли после головной боли напряжения. Принято считать, что каждый восьмой взрослый страдает от мигрени. По данным мировой статистики, 75–80% людей хотя бы один раз в жизни испытали приступ мигрени [1, 2, 10, 19].
Мигрень — заболевание лиц молодого возраста, первый приступ отмечается до 40-летнего возраста, а пик заболеваемости приходится на 12–38 лет. До 12 лет мигрень чаще встречается у мальчиков, после пубертата — у лиц женского пола. У женщин приступы мигрени регистрируются в 2–3 раза чаще, чем у мужчин [14].
Немаловажную роль в развитии мигрени играет наследственная предрасположенность. У 50–60% больных родители страдали мигренью. У детей заболевание встречается в 60–90% случаев, если приступы мигрени отмечались у обоих родителей. В 2/3 случаев заболевание передается по линии матери, в 1/3 случаев — по линии отца [17, 23].
Патогенез мигрени чрезвычайно сложен, многие его механизмы до конца не изучены [4, 16, 20, 21, 22, 24]. Для возникновения приступа мигрени необходимо взаимодействие множества факторов: нейрональных, сосудистых, биохимических. Современные исследователи полагают, что церебральные механизмы являются ведущими в возникновении приступа мигрени.
С 1988 г. применяют классификацию и критерии диагностики мигрени, предложенные Международным обществом по изучению головной боли [15, 18]. Таким образом, в настоящий момент выделяют:
80% всех случаев мигрени приходятся на мигрень без ауры. Диагностическими критериями этой формы мигрени являются следующие.
1. Не менее 5 приступов, соответствующих перечисленным в пунктах 2–5 критериям.
2. Длительность головной боли от 4 до 72 ч (без терапии или при неэффективной терапии).
3. Головная боль соответствует не менее чем 2 из нижеперечисленных характеристик:
4. Головная боль сочетается с одним из нижеперечисленных симптомов:
5. Как минимум один фактор из нижеперечисленных:
Мигрень с аурой встречается значительно реже (20% случаев). Диагностические критерии мигрени с аурой идентичны мигрени без ауры, но в первом случае добавляются дополнительные критерии, характеризующие ауру.
В зависимости от характера фокальных неврологических симптомов, возникающих во время ауры, выделяют несколько форм мигрени: наиболее часто встречающуюся — офтальмическую (ранее «классическую») и редкие (2% случаев мигрени с аурой) — гемиплегическую, базилярную, офтальмоплегическую и ретинальную.
Факторы, провоцирующие возникновение приступа мигрени, многообразны: психотравмирующая ситуация, страх, положительные или отрицательные эмоции, шум, яркий мерцающий свет, переутомление, недосыпание или избыточный сон, голод, употребление в пищу шоколада, какао, кофе, орехов, сыра, красного вина, пребывание в душном помещении, резкие запахи, определенные климатические и метеорологические условия, применение препаратов, активно влияющих на состояние сосудов (нитроглицерин, гистамин и др.), менструальный цикл [24].
Клинические проявления мигрени подразделяются на 4 фазы, большинство из которых незаметно переходят одна в другую на протяжении всей атаки. Продромальную фазу испытывают 50% больных. Симптомы ее возникают скрытно и развиваются медленно на протяжении 24 ч. Клиническая картина включает в себя изменения эмоционального состояния (обостренное или сниженное восприятие, раздражительность), снижение работоспособности, тягу к конкретной пище (особенно сладкой), чрезмерную зевоту. Часто эти симптомы удается выявить только при целенаправленном опросе пациента.
Зрительные симптомы являются наиболее часто описываемыми нарушениями мигренозного приступа с аурой.
В типичных случаях пациент видит вспышки света (фотопсии), мерцающие зигзагообразные линии. Сенсорные симптомы могут возникать в виде покалывания и онемения в руках, дисфазии и других речевых расстройств, которые вызывают сильный стресс у больного. Эти симптомы длятся не менее 4 и не более 60 мин и фаза головной боли возникает не позже, чем через 60 мин после ауры. Головная боль пульсирующего характера, чаще локализуется в одной половине головы, но может быть и двусторонней, усиливается при движении и физическом напряжении, сопровождается тошнотой и рвотой, свето- и шумобоязнью. Является наиболее стойким симптомом мигрени и длится от 4 до 72 ч. В постдромальной фазе, длительностью до 24 ч, после стихания головной боли, больные испытывают сонливость, вялость, разбитость, боль в мышцах. У некоторых пациентов возникают эмоциональная активация, эйфория.
К осложнениям мигрени относят мигренозный статус и мигренозный инсульт. Мигренозный статус — это серия тяжелых, следующих друг за другом приступов, сопровождающихся многократной рвотой, со светлыми промежутками, длящимися не более 4 ч, или 1 тяжелый и продолжительный приступ, продолжающийся более 72 ч, несмотря на проводимую терапию. Риск возникновения инсульта у пациентов, страдающих мигренью без ауры, не отличается от такового в популяции. При мигрени с аурой мозговой инсульт возникает в 10 раз чаще, чем в популяции. При мигренозном инсульте один или более симптомов ауры не исчезают полностью через 7 дней, а нейрорадиологические методы исследования выявляют картину ишемического инсульта.
В межприступном периоде в неврологическом статусе больных мигренью, как правило, отклонений не наблюдается. В 14–16% случаев, по данным О. А. Колосовой (2000), имеют место нейроэндокринные проявления гипоталамического генеза (церебральное ожирение, нарушения менструального цикла, гирсутизм и т. п.), у 11–20% больных в соматическом статусе выявляется патология желудочно-кишечного тракта.
Данные дополнительных методов исследований не информативны. С помощью исследования, проведенного нейрорадиологическими методами в межприступный период, патологических изменений обнаружить не удается. Лишь при частых и тяжелых приступах мигрени в веществе головного мозга выявляют участки пониженной плотности, расширение желудочков мозга и субарахноидальных пространств [3, 11].
При анализе характера приступа мигрени и критериев его диагноза необходимо обращать внимание на такие симптомы, как:
Данные симптомы требуют детального неврологического обследования и проведения нейрорадиологических методов исследования (КТ, МРТ) для исключения текущего органического процесса.
Дифференциальный диагноз мигрени проводят: с головной болью при органическом поражении мозга (опухоль, травма, нейроинфекция); головной болью при синуситах; головной болью при артериальной гипертензии; головной болью напряжения и пучковой (кластерной) головной болью; эпилепсией; абузусной головной болью.
Методы лечения мигрени подразделяется на превентивную терапию и терапию острого болевого приступа. Превентивная терапия направлена на снижение частоты, длительности и тяжести приступов и применяется у больных в следующих случаях:
При проведении профилактического курса препараты рекомендуется принимать ежедневно, а лечение считается успешным, если частота, длительность и интенсивность приступов снижаются на 50% или более. Если в течение нескольких месяцев (обыкновенно 6 или более) приступы мигрени хорошо контролируются или не беспокоят пациента, дозы препаратов постепенно сокращаются и решается вопрос о целесообразности их дальнейшего применения.
При выборе лекарственных препаратов опираются на патогенез мигрени, а также учитывают наличие сопутствующих заболеваний у пациента и побочных действий лекарственных средств. Препараты следует назначать в минимальных дозировках, постепенно увеличивая их до максимально рекомендуемых, либо до появления побочных реакций или достижения терапевтического эффекта. Курс профилактической терапии может длиться от 2 до 6 мес.
Наиболее широко используемыми лекарственными средствами являются:
Для профилактической терапии используются как лекарственные, так и немедикаментозные методы лечения. Например, диета с ограничением продуктов, содержащих тирамин (красное вино, шоколад, сыр, орехи, цитрусовые и др.); лечебная гимнастика с акцентом на шейный отдел позвоночника; массаж воротниковой зоны; водные процедуры; иглорефлексотерапия; биологическая обратная связь, психотерапия.
Для купирования приступов мигрени используют 3 группы препаратов [4, 8, 12, 19]. Оценивается эффективность препарата, согласно международным стандартам, по следующим критериям:
Первая группа. При легких и средних по интенсивности приступах могут быть эффективны парацетамол, ацетилсалициловая кислота и ее производные, а также комбинированные препараты: седальгин, пенталгин, спазмовералгин и др. Действие препаратов этой группы направлено на уменьшение нейрогенного воспаления, подавление синтеза модуляторов боли (простагландинов, кининов и др.), активацию антиноцицептивных механизмов мозгового ствола. При их применении необходимо помнить о противопоказаниях к назначению ацетилсалициловой кислоты: наличие заболеваний желудочно-кишечного тракта, склонность к кровотечениям, повышенная чувствительность к салицилатам, аллергия, а также о возможности развития абузусной головной боли при длительном и бесконтрольном применении этих средств.
Вторая группа. Препараты дигидроэрготамина (редергин, дигидроэрготамин, дигидергот) обладают мощным сосудосуживающим действием, благодаря влиянию на серотониновые рецепторы, локализованные в сосудистой стенке, предотвращают нейрогенное воспаление и тем самым купируют мигренозную атаку. Дигидроэрготамин является неселективным агонистом серотонина и обладает также допаминергическим и адренергическим действием. При передозировке или повышенной чувствительности к эрготаминовым препаратам возможны загрудинная боль, боли и парестезии в конечностях, рвота, понос (явления эрготизма). Наименьшими побочными действиями обладает назальный спрей дигидроэрготамина. Достоинством данного препарата является удобство применения, быстрота действия и высокая эффективность (75% приступов купируются в течение 20–45 мин) [7].
Третья группа. Селективные агонисты серотонина (имигран, нарамиг, зомиг). Обладают избирательным воздействием на серотониновые рецепторы мозговых сосудов, блокируют выделение субстанции Р из окончаний тройничного нерва и предотвращают нейрогенное воспаление. Побочными явлениями агонистов серотониновых рецепторов являются: чувство покалывания, давления, тяжести в разных частях тела, гиперемия лица, усталость, сонливость, слабость. Противопоказаны при сопутствующей патологии сердечно-сосудистой системы и диабете [9].
Существенным для проведения эффективной терапии селективными агонистами серотонина является соблюдение следующих правил [4]:
Имигран (суматриптан) применяется в таблетированной (50, 100 мг), инъекционной форме по 6 мг для подкожного введения и в виде назального спрея. Эффективность имиграна при любой форме применения равна 70–80%. Работоспособность пациентов восстанавливается, как правило, через 1–2 ч при подкожном и через 3–4 ч при пероральном применении, причем независимо от дозы [4, 5].
Нарамиг (наратриптан) — таблетки по 2,5 мг. Поскольку у наратриптана период полувыведения равен 5 ч, препарат может быть эффективен при купировании продолжительных мигренозных атак. «Возврат головной боли» в ближайшие 24 ч отмечается в меньшем проценте случаев, чем при приеме имиграна [6, 13].
Зомиг (золмитриптан) — таблетки по 2,5 мг. Эффект наступает через 20–30 мин. Преимуществами золмитриптана по сравнению с другими триптанами являются: более высокая клиническая эффективность при пероральном приеме, более быстрое достижение терапевтического уровня препарата в плазме крови, меньшее вазоконстрикторное влияние на коронарные сосуды [9].
Препараты второй и третьей групп являются в настоящее время базовыми средствами, используемыми для купирования мигренозных приступов.
Превентивная терапия, а также эффективное и безопасное купирование приступов головной боли у пациентов с частыми приступами позволяют в значительной степени улучшить качество жизни больных с мигренью.
По вопросам литературы обращайтесь в редакцию.
М. Ю. Дорофеева
Е. Д. Белоусова, кандидат медицинских наук
МНИИ педиатрии и детской хирургии МЗ РФ, Детский научно-практический противосудорожный центр МЗ РФ, Москва