Полынь при панкреатите рецепты
Полыни горькой трава : инструкция по применению
Инструкция
Польши горькой трава содержит горькие гликозиды (абсинтин, анаб- синтин и артабсин), эфирное масло, флавоноиды, дубильные вещества, аскорбиновую кислоту, витамин К, каротин.
Полыни горькой трава, измельченное сырье.
Цветочные корзинки, кусочки стеблей и листьев различной формы, проходящие сквозь сито (5600). В сырье видны кусочки листовой пластинки зеленовато-серого или серебристо-серого цвета, покрытые многочисленными прижатыми волосками; кусочки слегка ребристых войлочноопушенных зеленовато-серых стеблей, обычно в продольном сечении, с беловатой рыхлой сердцевиной; кусочки цветочных корзинок, покрытых черепитчатой обверткой, листочки которой опушены прижатыми волосками; кусочки беловатого цветоложа, покрытого чешуйчатыми пленками; отдельные трубчатые и воронковидные цветки желтого цвета. Запах ароматный, сильный, своеобразный
Лекарственные средства для повышения аппетита.
Средство растительного происхождения. Настой полыни горькой травы рефлекторно усиливает секрецию желудочного сока, оказывает желчегонное действие, способствует повышению аппетита.
Показания к применению
Внутрь: в комплексной терапии функциональных расстройств пищеварительного тракта (отсутствие аппетита, диспепсия).
Повышенная чувствительность к лекарственному средству, а также к растениям семейства астровых (сложноцветных), таким как, арника, амброзия, пижма, полынь, астра, хризантема. Беременность, период лактации, детский возраст до 18 лет; эпилепсия, повышенная желудочная секреция, гиперацидный гастрит, язвенная болезнь желудка и 12-перстной кишки, язвенный колит, рефлюкс-эзофагит, острый холецистит, обструкция желчевыводящих путей, холангит, заболевания печени.
Способ применения и дозировка
(1 чайная ложка) травы помещают в эмалированную посуду, заливают 200 мл (1 стакан) кипяченой воды комнатной температуры, закрывают крышкой и нагревают в кипящей воде (водяной бане) 15 мин. Охлаждают при комнатной температуре 45 мин, процеживают. Оставшееся сырье отжимают. Объем полученного настоя доводят кипяченой водой до 200 мл.
Взрослые принимают внутрь в теплом виде по 1 столовой ложке 3-4 раза в день за 30 мин до еды. Не принимать более 2 недель.
Продолжительность приема определяется врачом индивидуально с учетом характера заболевания, достигнутого эффекта и переносимости лекарственного средства.
Перед употреблением настой рекомендуется взбалтывать.
Аллергические реакции при повышенной индивидуальной чувствительности. При длительном применении может вызвать изжогу, гастралгию, тошноту, рвоту, диарею. В случае возникновения побочных реакций, в том числе не указанных в данной инструкции, следует прекратить прием настоя и обратиться к врачу.
При передозировке оказывает возбуждающее действие на центральную нервную систему (головная боль, головокружение, тремор, судороги, галлюцинации).
В случае появления симптомов передозировки необходимо прекратить применение лекарственного средства и обратиться к врачу. Лечение симптоматическое.
Применение у детей в возрасте до 18 лет не рекомендовано в связи с отсутствием достаточных данных.
Применение во время беременности и кормления грудью
В связи с отсутствием достаточных данных принимать во время беременности и лактации не рекомендуется. Туйон, входящий в состав полыни горькой травы, может оказать неблагоприятное влияние на течение беременности.
Взаимодействие с другими лекарственными средствами
Прием препаратов травы полыни может повлиять на эффекты лекарственных средств, действующих через GABA рецепторы.
В случае одновременного приема других лекарственных средств необходимо проконсультироваться с врачом.
Пациентам с желчнокаменной болезнью и заболеваниями желчевыводящих путей перед приемом лекарственного средства необходимо проконсультироваться с врачом. Не следует принимать лекарственное средство более 2 недель. Если во время приема лекарственного средства симптомы сохраняются или происходит ухудшение состояния необходимо обратиться к врачу.
Влияние на возможность вождения автомобиля и работу с техникой
Прием лекарственного средства может повлиять на способность управлять автомобилем и работать с механизмами. В случае возникновения нарушений со стороны нервной системы пациентам не следует управлять автотранспортом и работать с движущимися механизмами.
Принимают внутрь в теплом виде за 30 мин до еды.
Условия и срок хранения
По50 г и в пачке картонной с внутренним бумажным пакетом. Предусмотрено вложение листка-вкладыша в пачку.
Роспотребнадзор (стенд)
Роспотребнадзор (стенд)
Полынь горькая
Полынь горькая
Растение токсичное, соблюдайте дозировку и длительность приёма!
Существует очень много видов полыни, их насчитывается около 400 и приблизительно 170 видов распространено на Украине и в России.
Большинство видов полыни очень отличаются как внешне, так и за своими лечебными и другими свойствами: это полынь цитварная, лимонная, серебристая, таврическая (крымская), древовидная (божье дерево, лечебная, метельчатая), горькая, обыкновенная (чернобыльник), австрийская, морская, янтарная. и т. д.
Йоги и буддисты используют эфирное масло полыни при медитации, как одно из лучших средств, помогающих сосредоточиться. Многие и сейчас уверенны, что аромат (запах) полыни отпугивает злых духов, бережёт от сглаза и порчи.
Горький вкус полыни стимулирует жизнедеятельность организма, дает прекрасный тонус, обладает лечебными и очистительными свойствами. Ценность полыни горькой и её применение, ещё больше возросла с рядом открытий в области микроорганизмов, населяющих наш организм. Не все из них, как оказывается, полезны для нас.
Такие из них как токсоплазма, хламидия, трихомонада, гонококк, дрожжевые грибки, вирусы, микоплазмы, уреаплазмы, гарднереллы и др. медленно, но уверено разрушают организм человека, приводя его к хроническим и тяжелым заболеваниям. Как показали научные исследования паразитами поражено около 90% всего населения планеты, в той или иной стапени.
Наличие такой гноеродной инфекции вызывает нарушение обмена веществ в организме, ведет к воспалению тонкого кишечника, разнообразным болезням печени и желчных путей, кожным заболеваниям (диатез, аллергия, крапивница, экзема, псориаз и др.), инфаркту, разнообразным простудным заболеваниям с выделением слизи и гноя.
Полынь же одно из эффективных, доступных и натуральных средств в борьбе с этими микроорганизмами.
Полынь также очень ценится при очистке организма от различных видов глистов (паразитов), как сама, так и в комплексе (в сборе) с другими травами.
Бывали случаи, когда людям, зараженных глистами ставили диагноз онкобольные, поскольку те чахли на глазах, и естественно, лечили, облучая и травя химией, а когда те помирали, то после вскрытия выяснилось, что всё это из-за большого количества глистов.Вот несколько эффективных народных рецептов с применением полыни, как избавиться от глистов (паразитов):
1. Полынь и гвоздика (порошок): измолоть траву полыни, гвоздики и семена льна в порошок, взять всё поровну по пол чайной ложки и смешать. Сухую смесь положить в рот и запить стаканом морковного сока. Данный рецепт помогает избавиться от глистов и некоторых других паразитов.
2. Настойка полыни и семян тыквы (рецепт от Ванги): смешать взятые в равных количествах листья полыни и толченые семена тыквы, залить эту смесь водкой в соотношении 1:3. Настаивать неделю в тепле или на солнце.
Пить настойку два раза в день по одной рюмке натощак, лучше всего за полчаса до обеда и до ужина. Курс лечения – несколько недель, пока желудок полностью не очистится от глистов. Применять как общее противоглистное средство.
3. Очистка (очищение) сухой полынью от паразитов. Берем заготовленную сухую полынь и измельчаем ее в порошок, понадобиться примерно 100 г. Почему именно сухую? Отвар, как показала практика, не доходит в отдаленные участки кишечника (толстого кишечника), он всасывается по пути и остается в не губительной концентрации для глистов. Важно чтобы полынь прошла через весь пищеварительный тракт и пролечила (очистила) все участки.
В качестве раствора для клизм и спринцевания использовать настой полыни по такому рецепту: 1-2 чайн. ложки сухой и измельченной травы полыни залить 1 литрой кипятка, настоять до остывания (примерно до температуры тела), затем процедить.
Во время очистки сухой полынью может наблюдаться слабость, обострение на некоторое время старых болезней (боль в боку, в суставах, при движении камней могут возникать режущие боли и т.п.).
Также хороший эффект при очищении организма от различных паразитов дает тройчатка (три компонента), это смесь настоя кожуры грецкого ореха, сухой полыни и семян гвоздики. Или русская тройчатка В. А. Иванченка: в состав которой входит пижма (цеточные корзинки), полынь (листья и молодые побеги) и гвоздика перетертая в порошок (семена, которые используют в кулинарии)Полынь и пижма, действуют на круглые и ленточные глисты, бактерии, простейшие, грибки и вирусы многих видов, а гвоздика уничтожает личинки и яйца.
Нельзя полынь горькую принимать беременным женщинам, при язвенной болезни желудка и эрозивных гастритах.
Настой полыни (рецепт): берем 1-2 чайные ложки измельчённой травы полыни заливаем 1 стаканом кипятка, настаиваем 20 минут, после процедить. Выпить настой в течении дня в 3 приема, за полтора часа до еды.
Настой полыни уничтожает гноеродные микроорганизмы, помогает при недостаточном выделении желчи, вялости пищеварения, чувстве переполненности желудка, вздутиях и газах, желчнокаменной болезни, при желтухе, песке и камнях в почках, активизирует кровообращение и улучшает обмен веществ.
Полынь также хорошо помогает при проносах, при анемии, бессоннице, снимает боль (при воспалении слепой кишки), снимает изжогу, устраняет неприятный запах изо рта.
Полынь для улучшения (возбуждения) аппетита: смешивают 8 частей травы полыни и 2 части травы тысячелистника, затем берут 1 чайную ложку смеси и заваривают 2 стаканами кипятка, настояв, принимают по 1 /4 стакана 3 раза в день.
Есть ещё один способ употребления полыни: закатывать несколько цветочков полыни в хлебные шарики и проглатывать их.
Принимают отвар корени полыни при онкологических опухолях и раке желудка, раке прямой кишки, раке матки. При раке матки дополнительно таким же отваром делают наружные процедуры (ежедневные спринцевания), предварительно разведя кипяченной водой полученный 1 стакан отвара до 1 литры.
Также корень полыни горькой применяют для лечебных ванн при подагре и неврозе. Курс лечения – 2 недели.
Масло полыни. Берем свежую полынь кладем ее в банку (из под майонеза) до верху, не утрамбовывая, заливаем оливковым маслом (можно кукурузным или льняным) и плотно закрываем, чтобы во внутрь не попадал воздух и настаиваем 10 дней. Масло станет темно-зеленого или перламутрового цвета. Затем процедить его и хранить в холодильнике или в другом прохладном месте.
При болезнях печени советуют принимать порошок из горькой полыни и шалфея, в соотношении компонентов 1:5. Принимают его по 0,2-0,5 г 3 раза в день.
Также, кроме перечисленных выше болезней, травой полыни лечат золотуху и туберкулёз, геморрой и суставный ревматизм, эпилепсию; принимают при белях, недостаточных и нерегулярных менструациях.
Настой из полыни активизирует кровообращение и улучшает обмен веществ. Поэтому его рекомендуют при ожирении и других нарушениях обмена веществ.
Полынь для похудения. Берем выше написанный рецепт (настой полыни), только принимать его надо по 1 столовой ложке 3 раза в день за 15 минут до еды. Также для похудения эффективна смесь трав: крушина, полынь, пижма.
Для изгнания глистов отвар с добавлением чеснока применяют в виде клизм
(2 стакана отвара полыни и 1 стакан отвара из одной головки чеснока). Наличие азулена в составе полыни горькой оправдывает её назначение внутрь при аллергических заболеваниях кожи.
Наружно сок полыни горькой рекомендуется при мозолях (делают повязку), травмах. Сок содействует остановке кровотечения при травмах, он действует обеззараживающее и способствует затягиванию ран.
Свежая размятая трава полыни хорошо успокаивает боль при сильных ушибах и вывихах, так же она действует при растяжениях.
Настой полыни наружно используют при лечении чесотки, мозолей. Выделенный из полыни препарат камазулен имеет противовоспалительное и спазматическое действие и используется при ожогах рентгеновскими лучами, при экземах, ревматизме и бронхиальной астме.
Разведённую тёплой кипячёной водой в соотношении 1:10 настойку полыни используют для примочек при воспалении глаз, а также для компрессов при воспалениях надкостницы, ушибах, суставном ревматизме.
Настойку полыни пополам с водой используют для дезинфицирования дёсен и полости рта.
Полынь, противопоказания. Большие дозы полыни или длительное её применение (несколько месяцев) недопустимо, так как она способна вызывать расстройство нервной системы, интоксикацию организма и как следствие почечную недостаточность, что в некоторых случаях может закончится трагично. Курс лечения не должен превышать 2-х недель, максимум месяц, при условии что самочувствие нормальное. После чего необходимо сделать перерыв, как минимум на две недели, а лучше на месяц и больше.
Современные возможности терапии хронического панкреатита
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатит
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатите морфологические изменения поджелудочной железы сохраняются после прекращения воздействия этиологического агента. В настоящее время распространенность хронического панкреатита, по данным аутопсий, составляет от 0,01 до 5,4%, в среднем — 0,3-0,4%, при этом за последние 40 лет заболеваемость выросла примерно в два раза, что связывают с тем, что население стало употреблять больше алкогольных напитков, а также с воздействием вредных факторов окружающей среды (см. диаграмму 1).
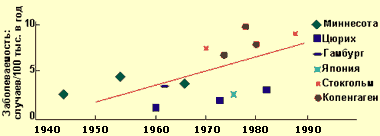 |
| Диаграмма 1. Заболеваемость ХП в 1945—1985 гг. (Worning H., 1990) |
В патогенезе хронического панкреатита важную роль играют несколько факторов. Одним из основных является обструкция главного панкреатического протока при конкрементах, воспалительном стенозе или опухолях. При алкогольном панкреатите повреждение поджелудочной железы связано с повышением содержания белка
в панкреатическом секрете, что приводит к возникновению белковых пробок и обструкции мелких протоков железы. Другим фактором, влияющим на патогенез алкогольного панкреатита, является изменение тонуса сфинктера Одди: его спазм вызывает внутрипротоковую гипертензию, а релаксация способствует рефлюксу дуоденального содержимого и внутрипротоковой активации панкреатических ферментов.
Разрушение экзокринной части поджелудочной железы вызывает прогрессирующее снижение секреции бикарбонатов и ферментов, однако клинические проявления нарушения переваривания пищи развиваются лишь при деструкции более 90% паренхимы органа. В первую очередь возникают проявления недостаточности липазы в виде нарушения всасывания жиров, жирорастворимых витаминов: A, D, E и K, что нечасто проявляется поражением костей, расстройствами свертывания крови. У 10–30% больных хроническим панкреатитом развивается сахарный диабет, обычно на поздних стадиях заболевания, нарушение толерантности в глюкозе наблюдается гораздо чаще. Для таких больных характерно развитие гипогликемических реакций на инсулин, недостаточное питание или злоупотребление алкоголем. Кетоацидоз развивается редко, что связано с одновременным снижением продукции инсулина и глюкагона.
Приступ хронического панкреатита проявляется иррадиирующими в спину болями в верхней половине живота, развивающимися после приема пищи, которые могут продолжаться в течение многих часов или нескольких дней. Нередко наблюдается тошнота, рвота, у 30–52% пациентов — снижение веса, у 16–33% — желтуха. Преходящая желтуха возникает вследствие отека железы при обострениях хронического панкреатита, постоянная — связана с обструкцией общего желчного протока вследствие фиброза головки поджелудочной железы. При разрывах протоков поджелудочной железы, на месте предыдущего некроза ткани происходит скопление секрета, что приводит к формированию псевдокист. Кисты могут быть бессимптомными или вызывать боли в верхней половине живота. При длительном течении заболевания, при уменьшении объема функционирующей паренхимы до 10% от нормы появляются признаки мальабсорбции (полифекалия, жирный стул, похудание).
В течении хронического панкреатита можно выделить несколько стадий (Lankisch P.G., Moessner Y.), умение различать которые важно для правильного подбора терапии. Так, на первой стадии заболевания клиническая симптоматика отсутствует: в этот период характерные для ХП изменения данных КТ или ЭРХПГ выявляются лишь при случайном обследовании.
На второй стадии возникают начальные проявления, характеризующиеся частыми эпизодами обострения ХП (которые могут быть ошибочно расценены как острый панкреатит). Заболевание видоизменяется от повторных приступов боли в животе до постоянных умеренных болей и похудания. С течением времени рецидивы становятся менее тяжелыми, но симптоматика сохраняется в периоды между приступами. На этой стадии может существенно ухудшаться качество жизни. Вторая стадия обычно продолжается на протяжении четырех—семи лет. Иногда заболевание быстро прогрессирует, развивается атрофия ПЖ, и нарушается функция органа.
У больных на третьей стадии постоянно присутствует симптоматика ХП, прежде всего — абдоминальная боль. Пациенты могут стать зависимыми от анальгетиков, значительно сокращают объем принимаемой пищи из-за опасения усиления боли. Появляются признаки экзокринной и эндокринной панкреатической недостаточности.
Особенность панкреатита на четвертой стадии — это атрофия ПЖ, развитие экзокринной и эндокринной недостаточности, что проявляется стеатореей, похуданием и сахарным диабетом. Снижается интенсивность боли, прекращаются острые приступы заболевания, могут развиваться тяжелые системные осложнения ХП и аденокарцинома поджелудочной железы.
Терапия панкреатита проводится по нескольким направлениям: отказ от употребления алкоголя; соблюдение диеты с низким содержанием жира (до 50–75 г/сут) и частым приемом небольших количеств пищи; купирование боли; ферментная заместительная терапия, борьба с витаминной недостаточностью; лечение эндокринных нарушений.
Лечение приступа хронического панкреатита, а также острого панкреатита проводиться по аналогичной схеме. Обязательные компоненты терапии: внутривенное введение растворов электролитов и коллоидов, голодная диета (полное голодание до двух дней) и анальгезия (например, меперидин). Рекомендуется введение свежезамороженной плазмы или альбумина. Диуретики не показаны большинству больных: олигурия разрешается при исчезновении гиповолемии и нормализации перфузии почек. Для облегчения рвоты, купирования пареза желудочно-кишечного тракта и уменьшения стимуляции поджелудочной железы может быть использована аспирация содержимого желудка через назогастральный зонд. Коагулопатия, возникающая при панкреатите, обычно требует назначения гепарина, свежей плазмы. В последние годы при остром панкреатите показана эффективность антагониста тромбоцит-активирующего фактора лексипафанта (60–100 мг/сут), однако его действие при хроническом панкреатите еще нуждается в уточнении.
Применение ингибиторов протеолитических ферментов (например, апротинина, габексата) является спорным. Исследования показывают, что при остром панкреатите не наблюдается дефицита ингибиторов протеаз, кроме того, проведенные клинические исследования не выявили преимуществ этих препаратов по сравнению с плацебо. Однако существуют данные, что габексат, низкомолекулярный ингибитор трипсина, эффективно используется для профилактики развития острого панкреатита, связанного с ЭРХПГ.
Ингибиторы секреции поджелудочной железы: глюкагон, соматостатин, кальцитонин, ингибиторы карбоангидразы, вазопрессин, изопреналин, также было предложено применять для лечения острого панкреатита, однако их эффективность к настоящему времени не получила достаточного подтверждения. Препараты пищеварительных ферментов можно использовать для лечения как в разгар заболевания с целью подавления панкреатической секреции, так и в период выздоровления, когда пациент снова получает возможность принимать пищу орально.
При билиарном обструктивном панкреатите должна быть проведена своевременная эндоскопическая декомпрессия желчных путей. Выполняется папиллосфинктеротомия, дилатация или стентирование панкреатического протока. Хирургическое лечение обструктивного панкреатита, безусловно, является основным методом, в то же время целесообразность проведения вмешательства в первые сутки после развития тяжелого приступа должна быть признана спорной. После стихания остроты воспаления целесообразно проведение холецистэктомии.
Схему длительной терапии при хроническом панкреатите можно разделить на две основные части, в соответствии с ведущими клиническими синдромами (см. диаграмму 2).
Боль могут облегчить большие дозы панкреатических ферментов. Попадание ферментов поджелудочной железы (прежде всего — трипсина) в двенадцатиперстную кишку по механизму отрицательной обратной связи вызывает снижение панкреатической секреции, снижение внутрипротокового давления и уменьшает боль. Традиционно для этой цели использовались порошок или таблетированные препараты панкреатина.
Если болевой синдром резистентен к терапии, при расширении главного протока более 8 мм, у 70–80% пациентов облегчение может принести латеральная панкреатоеюностомия. В случаях, когда панкреатический проток не расширен, показано проведение дистальной панкреатэктомии (при преимущественном поражении хвоста железы) или операция Уиппла (Whipple) (при поражении в основном головки железы). Альтернативой операции является чрезкожная денервация солнечного сплетения введением алкоголя, однако эффект этой процедуры сохраняется лишь в течение нескольких месяцев. Весьма перспективно эндоскопическое лечение под контролем эндоскопического УЗИ (дренирование псевдокист, невролиз солнечного сплетения).
Показаниями для заместительной терапии экзокринной панкреатической недостаточности являются исключительно клинические показатели: похудание, стеаторея, метеоризм. Классическая рекомендация, предусматривающая определение содержания жира в кале перед назначением лечения, в настоящее время потеряла свое значение из-за трудоемкости и низкой чувствительности данного метода. Для купирования внешнесекреторной панкреатической недостаточности используют различные препараты экстрактов поджелудочной железы (см. таблицу 1).
При выборе препарата для заместительной терапии следует учитывать следующие показатели:
Способность препарата активироваться только в щелочной среде — очень важное свойство, которое резко повышает эффективность ферментов; так, при использовании препарата, имеющего энтеросолюбильную оболочку, всасывание жиров повышается в среднем на 20% по сравнению с такой же дозой обычного средства. Однако при хроническом панкреатите происходит значительное снижение продукции бикарбонатов, что приводит к нарушению щелочной среды в двенадцатиперстной кишке. Это создает несколько проблем. Первая касается нарушения активации частиц ферментного препарата, покрытых энтеросолюбильной оболочкой. Вторая проблема заключается в том, что в кислой среде происходит преципитация желчных солей и нарушение эмульгации жира, что делает его малодоступным для расщепления липазой. Поэтому эффективность ферментной терапии (см. рисунок 1) может быть повышена благодаря одновременному назначению антацидов за 30 мин до и через 1 ч после еды или антисекреторных препаратов (Н2-блокаторы, омепразол), но необходимо помнить, что антациды, содержащие кальций или магний, ослабляют действие ферментных препаратов. Возможно использование препаратов, содержащих протеолитические ферменты растительного происхождения, которые сохраняют активность в гораздо более кислой среде, чем животные.
Значительное снижение качества жизни больного панкреатитом связано с такой проблемой, о которой обычно забывают, как стойкое вздутие живота. Нередко вздутие не купируется даже при приведении заместительной терапии высокими дозами ферментов. В этом случае к проводимой терапии необходимо добавить адсорбенты (симетикон, диметикон) или использовать комбинированные ферментные препараты, содержащие адсорбирующие вещества.
Разовая доза ферментов, которая рекомендуется для лечения внешнесекреторной панкреатической недостаточности, должна содержать не менее 20–40 тыс. ед. липазы. Обычно пациенту назначают две—четыре капсулы препарата (по 20—25 тыс. ед. липазы) при основных приемах пищи и по одной-две капсуле (по 8—10 тыс. ед. липазы) или таблетки панкреатина при употреблении небольшого количества пищи. При клинически выраженной панкреатической недостаточности обычно не удается полностью устранить стеаторею даже с помощью высоких доз препаратов, поэтому критериями адекватности подобранной дозы пищеварительных ферментов являются: прибавка веса, нормализация стула (менее трех раз в день), снижение вздутия живота.
Причины неэффективности заместительной терапии могут быть связаны как с неточной диагностикой заболевания, так и с неадекватным назначением терапии больному (см. рисунок 2).
Побочные эффекты ферментной терапии (см. рисунок 3) обычно не носят тяжелого характера, наиболее известный опасный побочный эффект — развитие фиброзирующей колопатии — возникает при длительном приеме очень высоких доз ферментов в виде микротаблеток: более 50 тыс. ед. липолитической активности на 1 кг веса тела в сутки.
Таким образом, терапия хронического панкреатита должна проводиться дифференцированно, в зависимости от ведущего клинического синдрома и стадии заболевания. Заболевание, которое удается обнаружить на первой стадии, как правило, не требует медикаментозной коррекции, в этом случае обычно достаточно изменения образа жизни и диетотерапии. Лечение ХП на второй стадии включает назначение таблетированного панкреатина, антисекреторных препаратов и спазмолитиков. Третья стадия обычно требует использования всего арсенала средств, которые имеются у врача для купирования панкреатической боли: микрогранулы панкреатина, антисекреторные препараты, октреотид, спазмолитики, мощные анальгетики, психотропные препараты. На последней, четвертой, стадии лечение основывается, прежде всего, на использовании микрогранул панкреатина в высокой дозе с целью проведения заместительной терапии.
По вопросам литературы обращайтесь в редакцию
А. В. Охлобыстин, кандидат медицинских наук
Э. Р. Буклис, кандидат медицинских наук
ММА им. И. М. Сеченова, Москва
