Нарушение сна и сахарный диабет
Бессонница при сахарном диабете: Почему возникает и как с ней бороться
Сахарный диабет — тяжелое эндокринное заболевание, которое приводит к нарушению работы многих органов и систем. Его сопровождает быстрая утомляемость, упадок сил, проблемы с иммунитетом. Нередко все это сопровождается также нарушением ночного сна. Бессонница при диабете — опасный симптом, с которым обязательно необходимо бороться.
Почему ночью не спится
Проблемы со сном у больных диабетом возникают на фоне сбоев работы в разных системах. Самая частая причина — гипогликемическое состояние, когда организм испытывает острый недостаток глюкозы. Больной может несколько раз за ночь просыпаться из-за сильного голода или жажды, головных болей и кошмаров.
Периодически вставать ночью с кровати вынуждает и мочевой пузырь. У пациентов с диабетом частые ночные мочеиспускания — практически норма.
Внимание! Самая большая опасность бессонницы при диабете заключается в том, что она может еще больше усугубить и так непростое состояние больного. Не восстанавливая свои силы, организм не может противостоять заболеванию. Повышается нервозность больного. Не справляется с нагрузками иммунитет.
Причины нарушений сна и варианты лечения
Бессонницу при диабете провоцируют:
Что еще поможет восстановить сон
Борьба с бессонницей заключается не только в своевременном приеме всех прописанных доктором лекарств. Помочь себе можно также с помощью соблюдения гигиены сна.
Чтобы ночью спалось крепче, каждый вечер устраивайте себе прогулку! Час-два на свежем воздухе, побольше движения и позитивных эмоций — и организм сам придет в норму и попросит отдыха.
Не ешьте много на ночь! Переполненный желудок (тем более, в сочетании с диабетом) — не самый лучший друг крепкого сна. Врачи советуют всегда переносить последний прием пищи на время, удаленное от засыпания часа на 4. За этот промежуток времени еда переварится, в организме появится приятная легкость.
Очень важно также ложиться всегда в одно и тоже время и спать не меньше 8-ми часов. Психика привыкнет к такому режиму и будет уже автоматически переключаться в режим сна в нужное время.
Если все правила соблюдены, а сон все равно не идет, может быть, у вас неудобная кровать? Замените свой старый матрас на новый, ортопедический! Вот увидите, сон станет гораздо более глубоким и приятным.
Важность полноценного сна для диабетика с сердечно-сосудистыми осложнениями
Нарушение нормального процесса ночного сна, которым, как правило, сопровождается сахарный диабет второго типа (СД), и которое многие специалисты считают одной из причин его развития, приводит не только к отягощению течения самого заболевания, но и к быстрому прогрессированию связанных с диабетом нарушений работы сердечно-сосудистой системы (ССС).
В этой статье мы рассмотрим связь диабета и сердечно-сосудистых патологий, профилактику заболеваний ССС у больных с гипергликемией и способы нормализации сна, как важной составляющей:
Диабет – мощный фактор развития хронических заболеваний сердечно-сосудистой системы
Риск возникновения проблем с сердцем и сосудами при СД
К серьезным осложнениям диабета со стороны сердечно-сосудистой системы относятся как инфаркт миокарда и инсульт, так и поражение сосудов конечностей, а также артериальная гипертензия. Основная опасность в том, что развиваются они длительное время и, чаще всего, бессимптомно.
Сердечно-сосудистые заболевания при сахарном диабете возникают не только в зрелом или пожилом возрасте, но и у молодых людей до 40 лет.
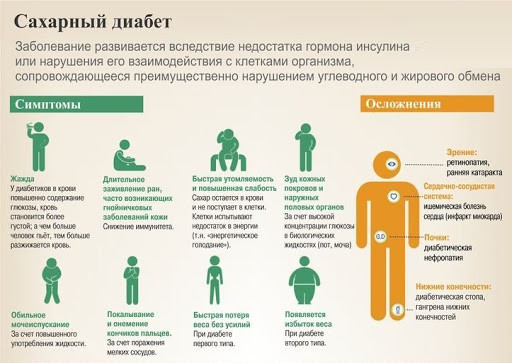
Симптомы и осложнения сахарного диабета
Что приводит к развитию сердечно-сосудистых заболеваний при диабете?
Можно выделить такие причины развития сердечно-сосудистых заболеваний при СД2, как повреждение сосудов и нарушение их проницаемости, а также изменение метаболизма. Из-за того, что при СД уровень сахара в организме повышен, прежде всего страдают кровеносные сосуды – сначала мелкие капилляры, а затем крупные артерии. Сосуды перестают быть гибкими, их проницаемость уменьшается, полноценно выполнять свою функцию питания тканей и органов (в частности, сердца) они уже не могут. В результате сосудистых нарушений при таком заболевании сердечно-сосудистой системы как сахарный диабет, ухудшается общее состояние всего организма.
При сахарном диабете от недостатка кислорода страдают как мелкие, так и крупные сосуды
Особенно высокому риску возникновения сердечно-сосудистых осложнений при СД подвержены:
Неконтролируемый высокий уровень сахара в крови способствует осложненному течению заболеваний сердца и сосудов
Осложнения со стороны сердца и сосудов
Основные осложнения со стороны сердечно-сосудистой системы при сахарном диабете:
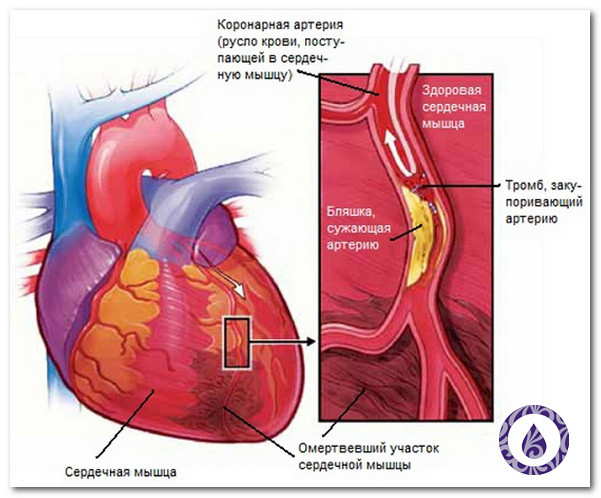
Ишемическая болезнь сердца (ИБС) – самое распространенное осложнение, оно характеризуется блокированием или сужением кровеносных сосудов, которые отвечают за питание сердца. Среди пациентов, страдающих сахарным диабетом, ИБС встречается в два раза чаще у женщин, чем у мужчин.
Важно отметить, что для ИБС характерны не только неприятные болевые ощущения – чувство страха, слабость, сдавление в груди, но и нарушение сна из-за кислородного голодания. А это, в свою очередь, может усугубить течение обоих заболеваний и вызвать дополнительны проблемы со здоровьем.
Инфаркт миокарда – некроз клеток сердечной мышцы из-за кислородного голодания
Существует два основных варианта проявления ИБС:
Инсульт – это острое нарушение мозгового кровообращения, при котором часть клеток головного мозга погибает от недостатка кислорода. Сахарный диабет является провоцирующим фактором поражения мозга атеросклеротическими бляшками. По статистике, развитие инсульта у пациента с диагностированным сахарным диабетом в 2,5 раза выше, чем при отсутствии у него данного заболевания.
Риск инсульта при сахарном диабете значительно выше, чем у здорового человека
Атеросклероз нижних конечностей характеризуется поражением сосудов ног, из-за чего появляются боли в области икроножных мышц при ходьбе, которые постепенно стихают в покое. Особенно часто поражение сосудов ног встречается у курильщиков.
Рациональная профилактика осложнений сердечно-сосудистой системы обязательна при сахарном диабете
Профилактика сердечно-сосудистых заболеваний
При сахарном диабете с целью профилактики хронических заболеваний сердечно-сосудистой системы необходимо:
Влияние сна на диабет, сердце и сосуды
Сон – важнейший физиологический процесс. Нормальная продолжительность ночного сна взрослого человека составляет 7-8 часов в сутки. При этом сон должен проходить все свои фазы, быть глубоким и спокойным.
Нарушение нормальных механизмов сна так же, как и хроническое недосыпание, истощает организм и приводит к выработке избыточного количества гормонов стресса. В результате клетки становятся устойчивыми к инсулину, человек набирает вес, изменяется его настроение и нарушается нервная деятельность. Избыток сахара в крови приводит к изменениям в стенках артерий и кислородному голоданию сердечной мышцы, вместе с постоянными стрессами создавая условия для инфарктов и инсультов.
Таким образом, восстановление нормального ночного сна для человека, страдающего сахарным диабетом, особенно осложненным сердечно-сосудистыми заболеваниями, является первостепенной задачей.
Полноценный ночной сон будет способствовать нормализации метаболических процессов, поможет контролировать содержание сахара в крови, стабилизировать нервно-психическую деятельность, снизить риск возникновения патологий сердца и сосудов и остановит их прогрессирование.
Как нормализовать ночной сон
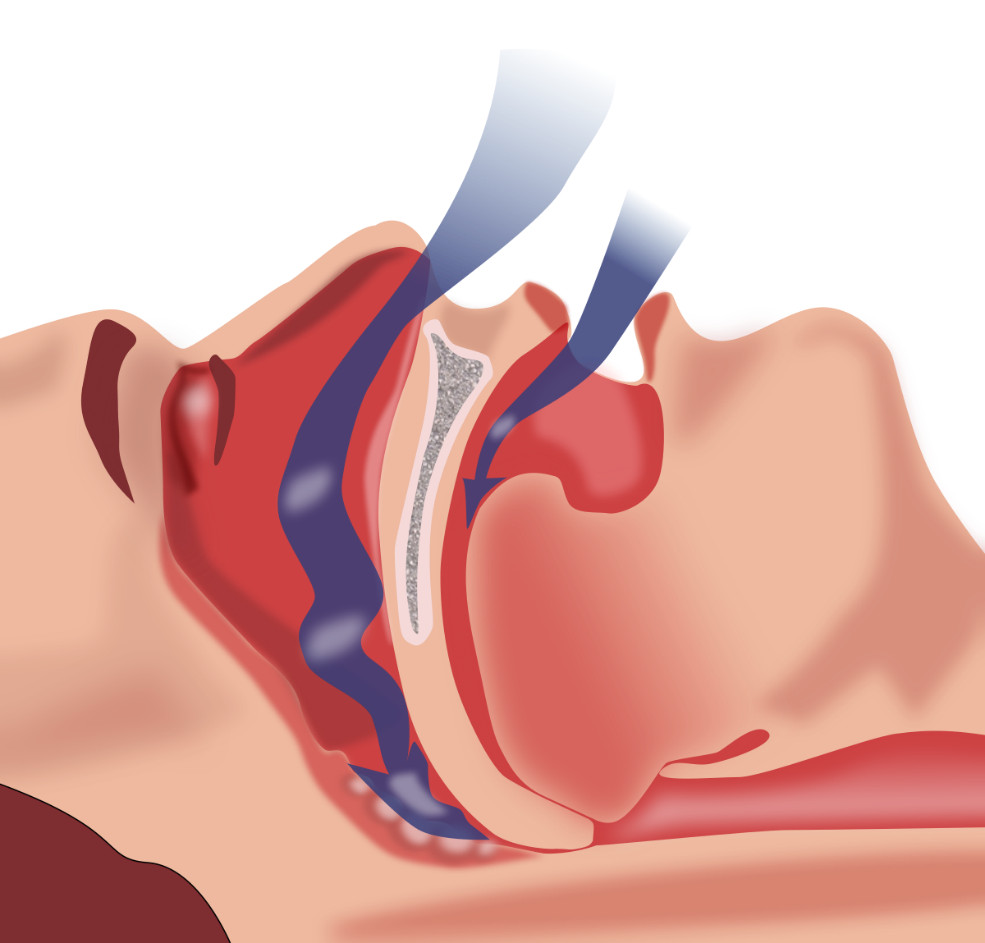
Нарушения сна при диабете часто связаны с апноэ
Помните! При своевременном обращении к врачу, целесообразном лечении, постоянном контроле уровня глюкозы, правильном образе жизни и полноценном ночном отдыхе можно предотвратить развитие тяжелых осложнений со стороны сердца и сосудов и сохранить нормальное качество жизни на долгие годы.
Как вернуть здоровый сон при диабете
Проблема бессонницы на определенном этапе жизни отмечается у 30% взрослого населения. Процент растет, когда речь заходит о вопросах засыпания и качества сна. Большинство взрослого населения спит менее 6,5 часов, что катастрофически мало. Такое лишение сна может иметь различные последствия для нашего физического и психического здоровья.
Недостаток сна оказывает влияние даже на разумность нашего выбора. Исследования показывают, что после ночи со сном, который длился менее 7 часов, люди склонны выбирать более калорийную, жирную и сахаристую пищу, а также потребляют значительно больше, чем в день после полноценного сна в 7,5-8 часов. Поскольку для организма сон и бодрствование (кроме периодов повышенной физической активности) примерно одинаково энергозатратные периоды, то один час лишения сна не компенсирует ту энергию, которую человек потребит после недосыпа.
Когда вы почувствуете себя хорошо отдохнувшими, вы будете более способны принимать разумные решения в отношении еды и вашего общего образа жизни. Это значит, что противостоять соблазнам будет гораздо легче, что также возымеет положительное влияние на сахара крови.
Как вернуть здоровый сон?
1. Время сна и пробуждения
Точно так же, как вы помните о своих временах приема пищи, у вас должно быть какое-то расписание и на сонное время. Чтобы тело и разум приняли правила игры, вы должны ложиться и вставать примерно в одно и то же время регулярно. Вам будет гораздо проще быстро засыпать, когда график станет привычным.
Чтобы мотивировать себя установить режим сна, воспользуйтесь помощью приложений. Есть множество вариантов, которые позволят превратить процесс приобретения привычки в игру.
2. Вечерняя рутина
3. НЕТ технике перед сном
Подробнее о хитростях, чтобы уснуть читайте.
4. Coffee Time
Хотя люди с диабетом могут извлечь пользу из потребления кофе, следует помнить, что слишком большая доза может вызвать выброс континсулярного гормона кортизола.
Но в вопросе сна важно помнить, что кофе оттягивает момент усталости, а не устраняет ее. О механизме взаимодействия кофеина с аденозиновым рецепторами мы писали тут.
Важно понимать, что пока кофеин гуляет в нашем теле, нам сложно уснуть и сон более поверхностный. Кроме того кофеин, принятый близко ко времени отхода ко сну, может вносить разбалансировку между процессами, которые отвечают за регулирование сон/бодрствование. Это процесс накопление аденозина (когда настает усталость и сонливость) и циркадный ритм организма.
Однако, возможно вас обманывало чувство, когда после после бессонной ночи открывалось второго дыхания и вы вдруг чувствовали прилив сил? Это так циркадный ритм выводит организм в состояние активной бодрости. К сожалению, к вечеру, когда он идет на спад, вчерашний и в дополнение сегодняшний аденозин наваливаются на организм с удвоенной силой. И это в том случае, если вы в течение дня не пополняли организм кофе, загоняя себя в ловушку замкнутого круга.
Чтобы избежать такой проблемы, установите правило приема кофеина. Период полувыведения этого вещества составляет 5-6 часов. Чтобы уснуть было легко, а сон был глубоким, старайтесь пить последнюю кружку кофе за 10 часов до сна. У вас есть своеобразное 6-часовое утреннее окно для кофе.
5. Безалкогольный режим
Возможно, после спиртосодержащих напитков уснуть можно быстрее. Однако, как показывают исследования, сон после алкоголя фрагментарный, а процессы перевода информации в долгосрочную память происходят с 50% эффективностью от той, которую мы имеем после ночей без алкоголя.
О действии алкоголя на сахара мы писали тут.
Лишение сна, путешествия и диабет
В путешествиях вы можете сильнее уставать Многие диабетики замечают, что в это время контролировать сахара сложнее. Попробуйте дать себе время на хороший сон, чтобы не пришлось сильно повышать дозы инулина, увеличивая риск гипогликемию.
Введите здоровый 8-часовый сон, как привычку. Это поможет лучше контролировать сахара. Лучшие сахара позволят вам крепче спать. Сон и самоконтроль имеют двустороннюю связь. Позвольте себе быть более отдохнувшими, более мотивированным и более здоровыми!
Первые признаки сахарного диабета
Изменение метаболизма нередко приводит к нефропатии, осложнениям со стороны сердечно-сосудистой системы. СД болеют более 15% жителей планеты, но на самом деле показатели намного выше ввиду латентной формы патологического процесса. Какие признаки сахарного диабета существуют и на что обратить внимание?
Основная классификация
Клинически значимую классификацию составляют два основных типа заболевания:
Истинную патологию классифицируется на следующие типы:
Отдельную группу составляет патология у беременных. Значимость имеет степень тяжести СД – I, II, III – и стадия компенсации нарушений углеводного обмена: компенсированная (хорошо контролируемое течение болезни), декомпенсированная (полное отсутствие эффекта от лечения) или субкомпенсированная (лечение проводится, но его недостаточно).
Группа риска
СД может быть врожденным и приобретенным, протекать в латентной форме, манифестировать в периоды высокой гормональной активности (пубертат, беременность, климакс и др.). Если врожденному нарушению метаболизма у детей способствует отягощенная наследственность или тератогенное воздействие на плод в период беременности женщины, то приобретенный может возникать на фоне следующих заболеваний или состояний:
Повлиять на развитие СД могут любые заболевания, при которых нарушается метаболизм, а также неотложные состояния: острое отравление, обезвоживание, тяжелое течение инфекционного процесса, вирусы.
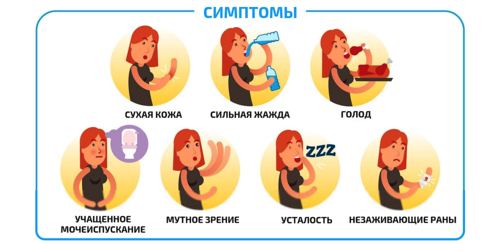
Общие симптомы
Ключевым различием 1 и 2 типа является нарастание клинических симптомов. Симптомы сахарного диабета 1 типа манифестирует стремительно, когда инсулиннезависимый 2 тип развивается постепенно. Именно для этого типа характерно длительное бессимптомное течение. В целом, оба типа проявляются по-разному, но имеют несколько общих симптомов:
Нередко больные жалуются на следующие симптомы сахарного диабета у взрослого человека: сухость и выпадение волос, гинекологические болезни у женщин и урологические проблемы у мужчин. При устойчивом развитии болезни снижается иммунитет, организм становится восприимчивым к инфекциям, происходит разрыхление или истощение костной ткани. СД приводит к серьезным осложнениям, которые резко снижают качество жизни больного, приводят к инвалидизации.
Первые признаки сахарного диабета 1 типа
Основные симптомы сахарного диабета I типа специфичны. Пациентам следует обратить внимание на следующие изменения в состоянии здоровья:
Какие внешние признаки бывают при сахарном диабете 1 типа? Симптомы со стороны кожных покровов, волос или слизистых оболочек возникают не всегда.
СД 1 типа развивается внезапно, к сожалению, манифестирует острыми симптомами. При развитии гипогликемии или гипергликемии пациенты нуждаются в экстренной госпитализации в отделение реанимации.
Первые признаки диабета 2 типа
Какие симптомы бывают при сахарном диабете II типа? 2 тип регистрируется у взрослых старше 35-45 лет, страдающих ожирением. Механизм развития обусловлен тем, что увеличение объема подкожно-жировой клетчатки снижает чувствительность рецепторов к инсулину, глюкоза прекращает нормально усваиваться. Основные признаки сахарного диабета 2 типа:
Косвенно указывать на признаки начинающегося инсулинонезависимого сахарного диабета могут частые обострения хронических заболеваний, инфекционных процессов, ухудшение состояния кожи и волос.
Профилактика
Профилактика симптомов начинающегося диабета заключается в устранении токсического влияния на поджелудочную железу, снижением сопротивляемости к инфекционным процессам. Профилактические меры против 2 типа обоснованы контролем массы тела, коррекцией питания, особенно у лиц с осложненным наследственной историей.
Пациенты с симптомами начала сахарного диабета нуждаются в консультации врача-терапевта и эндокринолога. При сочетанных патологиях показаны консультации профильных специалистов: кардиолога, нефролога, ревматолога. Прогноз зависит от отягощающих течение патологического процесса заболеваний жизненно важных органов и систем.
Диабет приходит ночью
«Ночной» гормон мелатонин может провоцировать развитие диабета второго типа у тех, кто обладает мутантной формой рецептора к нему. Такие рецепторы не более и не менее чувствительны к гормону, однако их оказывается слишком много на поверхности клеток, синтезирующих инсулин. В результате организму становится трудно контролировать уровень глюкозы.
Красивым словом «хронобиолог» до сих пор могут именовать себя только ученые, но не врачи – к сожалению для миллионов людей по всему миру, страдающих бессонницей. До сегодняшнего дня этим несчастным за советом приходилось обращаться к невропатологу. Но уже в ближайшее время с подобной проблемой можно будет прийти и к специалисту по гормонам, эндокринологу.
Сразу три исследовательские группы обнаружили генетическую связь между развитием диабета, ожирением и нарушениями суточного (циркадного) ритма.
Материальная основа этой связи – гормон мелатонин, а точнее рецептор MTNR1B (melatonin receptor 1beta) к нему, располагающийся на поверхности многих клеток нашего тела. В том числе, как отдельно показали Лейф Гроп и его коллеги в одной из трех упомянутых работ, и на клетках островков Лангерганса, ответственных за синтез инсулина.
Мелатонин – основной гормон шишковидного тела мозга (эпифиза). От него зависит циркадианный ритм. Изменения концентрации мелатонина имеют заметный суточный ритм в шишковидном теле и в крови, как правило, с высоким уровнем гормона в течение ночи и низким уровнем в течение дня. Максимальные значения мелатонина в крови наблюдаются между полуночью и 4 часами утра.
Основной физиологический эффект мелатонина заключается в торможении секреции гонадотропинов. Кроме того, снижается, но в меньшей степени, секреция других тропных гормонов передней доли гипофиза – кортикотропина, тиротропина, соматотропина.
Секреция мелатонина подчинена суточному ритму, определяющему, в свою очередь, ритмичность гонадотропных эффектов и половой функции. Синтез и секреция мелатонина зависят от освещённости – избыток света тормозит его образование, а снижение освещённости повышает синтез и секрецию гормона. У человека на ночные часы приходится 70% суточной продукции мелатонина.
Одним из основных действий мелатонина является регуляция сна. С возрастом активность эпифиза снижается, поэтому количество мелатонина уменьшается, сон становится поверхностным и беспокойным, возможна бессонница. Мелатонин способствует устранению бессонницы, предотвращает нарушение суточного режима организма и биоритма. Бессонница и недосыпание уступают место здоровому и глубокому сну, который снимает усталость и раздражительность. Мелатонин оказывает влияние на деятельность эндокринных желез, например, регулирует менструальный цикл у женщин, а также стимулирует сексуальную жизнь и замедляет процессы старения.
Хотя об истинной причинно-следственной связи можно спорить, ученые считают, что мелатонин, секретируемый шишковидным телом головного мозга, управляет выбросом инсулина, а точнее замедляет его, вне зависимости от концентрации глюкозы в крови. Еще давно было установлено, что концентрация мелатонина и инсулина в крови меняется «в противофазе»: уровень инсулина возрастает днем даже натощак, а падает он ночью, когда господствует мелатонин, отчасти определяя нормальную работу циркадных ритмов нашего тела.
И если работа мелатонинового цикла нарушится, это неизбежно повлечет за собой нарушение регуляции глюкозы. Вне зависимости от того, в какую – дневную или ночную – сторону склонится чаша весов, рано или поздно это приведет к развитию диабета второго типа.
Сахарный диабет второго типа – метаболическое заболевание, характеризующееся хронической гипергликемией (увеличенным содержанием глюкозы в крови), которая является результатом нарушения секреции инсулина или механизмов его взаимодействия с клетками тканей (определение Всемирной организации здравоохранения 1999 года).
Этот тип заболевания обусловлен снижением чувствительности тканей к действию инсулина (инсулинорезистентность), который на начальных стадиях заболевания синтезируется в нормальных или даже повышенных количествах.
Диета и снижение веса пациента в некоторых случаях помогают нормализовать углеводный обмен организма и снизить синтез глюкозы на уровне печени. Однако с течением заболевания выделение инсулина клетками поджелудочной железы снижается, что делает необходимыми инъекции инсулина.
Диабет 2 типа составляет 85-90% от всех форм диабета, наиболее часто развивается у людей старше 40 лет, и, как правило, связан с ожирением. Заболевание протекает медленно. Для него характерны второстепенные симптомы, кетоацидоз развивается редко. С течением времени развиваются такие осложнение как микро- и макроангиопатия, нефро- и нейропатия, ретинопатия и другие.
Сахарный диабет проявляется, прежде всего, повышением уровня глюкозы в крови, понижением способности тканей захватывать и утилизировать глюкозу и повышением мобилизации альтернативных источников энергии – аминокислот и свободных жирных кислот.
Высокий уровень глюкозы в крови и различных биологических жидкостях вызывает повышение их осмотического давления. Вследствие этого возникает осмотический диурез (повышенная потеря воды и солей через почки), приводящий к дегидратации (обезвоживанию) организма и развитию дефицита катионов натрия, калия, кальция и магния, анионов хлора, фосфата и гидрокарбоната.
У больного с сахарным диабетом развивается повышенная жажда, частое обильное мочеотделение, слабость, повышенная утомляемость, сухость слизистых оболочек несмотря на обильное питьё воды, мышечные подёргивания, сердечные аритмии и другие проявления дефицита электролитов.
Рецептор MTNR1B встречается у человека в нескольких видах. Обладатели одного из вариантов отличаются мутацией в позиции rs10830963 на 11-й хромосоме, встречающейся у 30% европейцев. Гроп установил, что такие рецепторы обладают той же чувствительностью к мелатонину, однако их оказывается непропорционально много на поверхности клеток, синтезирующих инсулин. В результате та же концентрация мелатонина в крови гораздо сильнее притормаживает выделение инсулина. Это замедляет утилизацию глюкозы тканями, ее уровень растет, а вместе с ним повышается и риск развития диабета.
Всего в исследовании приняло участие почти 40 тыс. здоровых на момент начала работы финнов и шведов. Наблюдение за ними на протяжении нескольких лет показало, что обладатели мутации имеют на 11% больший риск получить диабет второго типа.
Гонсало Абекасис и соавторы второй публикации в Nature Genetics сосредоточились на той же мутации, но проследили, как влияет количество мутантных копий в генотипе на уровень глюкозы и риск развития диабета. Поскольку каждый человек несет два набора хромосом (от отца и матери), таких копий может вовсе не быть, может быть одна, а может быть две.
Как показали Абекасис и его коллеги, каждая копия ведет к повышению уровня глюкозы примерно на 1,5%. При этом вероятность заболеть диабетом второго типа возрастает на 5–12% на каждую копию! Значительный разброс авторы связывают с «широкой национальной представительностью» выборки почти в 37 тыс. европейцев.
Примерно такие же результаты получили и Филипп Фрогуэль и его коллеги, изучавшие исключительно французов на протяжении 9 лет. Правда, они рассмотрели другую мутацию – в позиции rs1387153.
Хотя внутриклеточный механизм развития диабета авторы последних двух работ детально не исследовали, не исключено, что он может быть гораздо проще, чем в первой. Врачи не раз замечали, что расстройства сна зачастую связаны с депрессивным состоянием и ожирением, как и наоборот. А ожирение – основной фактор риска для диабета второго типа, так что нарушения циркадного ритма, связаны они с мелатонином или нет, сами по себе могут повышать риск развития диабета.
Получится ли с помощью этих находок разработать новый способ профилактики и лечения диабета, пока неизвестно, а вот необходимость соблюдать режим в очередной раз получила подтверждение.