Нарушение сна с покраснением лица
Последствия недосыпа для кожи
Работа человеческого организма, в том числе и кожи, подчинена определенным биоритмам. Однако темп современной жизни и ненормированный график все чаще лишают нас сна.
Екатерина Турубара Эксперт
Как сон влияет на кожу
«Активность нашей кожи днем и ночью различается так же, как и активность всего организма. Днем он настроен на защиту от внешних воздействий, ночью — на восстановление».
Пока мы отдыхаем, она работает: запускаются регенеративные процессы и синтез необходимых веществ, усиливается кровоснабжение, становится более интенсивным отшелушивание верхнего слоя кожи для обновления.
Последствия недосыпа для кожи
Пренебрегая сном, мы жертвуем не только отдыхом, но и красотой. И результат такого беспечного отношения к собственному организму отражается на лице в буквальном смысле.
Синяки под глазами
Тусклый цвет кожи
Кожа лица из-за нехватки сна лишается возможности полностью восстановиться после тяжелого дня и избавиться от ороговевших клеток (тот самый процесс отшелушивания протекает недостаточно эффективно). В результате лицо приобретает тусклый, близкий к серому, оттенок. При систематическом недосыпе это состояние может стать хроническим.
Преждевременное старение
Проверьте, как ваш образ жизни может сказаться на биологическом возрасте.
Как правильно спать «для красоты»
Максимальная активность важных для кожи процессов происходит с 23:00 вечера до 4:00 утра, когда уже упомянутый мелатонин, гормон сна, ответственный за все восстановительные процессы, достигает наибольшей концентрации.
Для полноценной выработки мелатонина рекомендуют спать в максимальной темноте, чтобы на радужную оболочку глаз не попадал свет. Если у вас нет возможности полностью затемнить спальню, попробуйте воспользоваться маской для сна. Мерцающие лампочки гаджетов тоже мешают мелатонину вырабатываться, сбивая наши биологические часы.
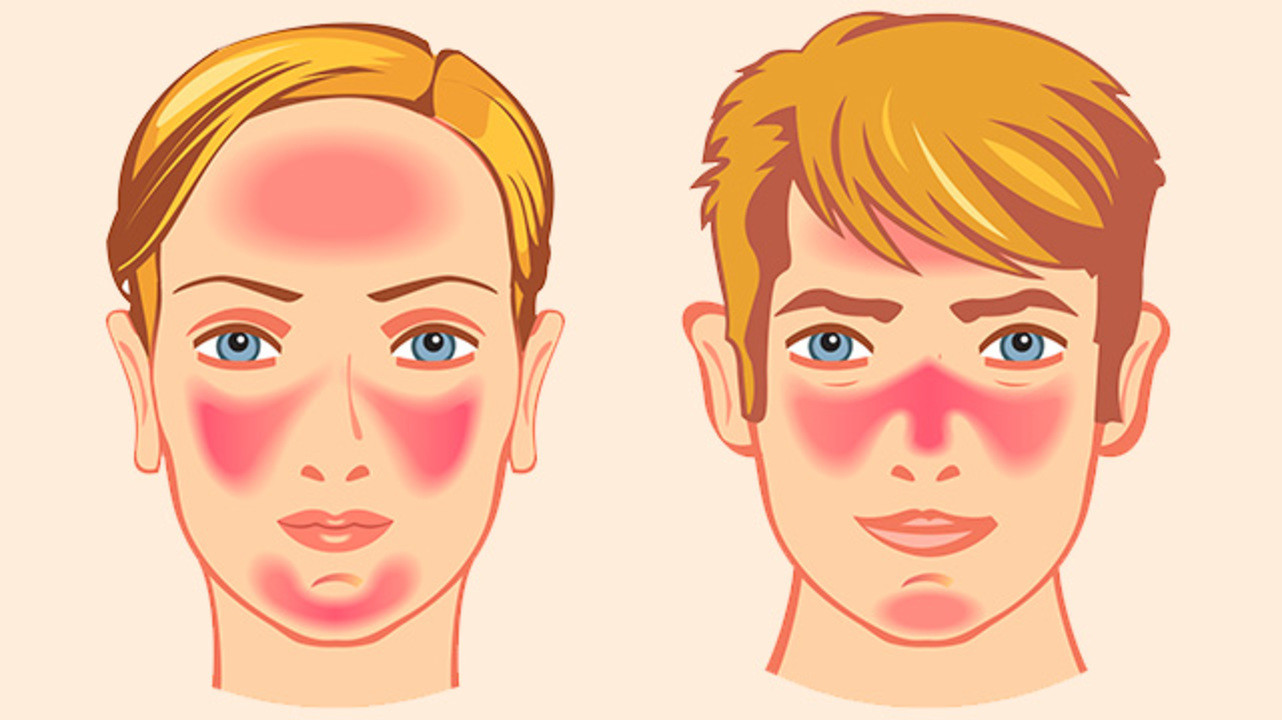
Вечно красное лицо
Что такое розацеа? Это покраснение лица, которое может переходить в воспалительные изменения (высыпания, шелушение, зуд, болезненность).
Что такое розацеа?
Это покраснение лица, которое может переходить в воспалительные изменения (высыпания, шелушение, зуд, болезненность).
Клинические проявления розацеа.
Заболевание начинается после 25-30 лет. Сначала наблюдается склонность к частому покраснению лица, реже шеи и декольте. Появляются «лопнувшие сосудики» (телеангиоэктазии). Затем краснота в отдельных участках становится стойкой. Впоследствии на месте стойкого покраснения может развиться воспаление, шелушение, высыпания (внешне напоминающие прыщи). Без лечения количество таких элементов увеличивается. Нередко развивается сухость и покраснения глаз. У небольшой части пациентов с возрастом образуется так называемая ринофима, утолщение и разрастание кожи носа («шишковидный бугристый нос»).
Причиной розацеа являются нарушенный тонус сосудов лица и воспаление в сосудистой стенке. Вызывать их могут разные факторы: гормональные нарушения, особенности психо-эмоционального статуса, заболевания сердечно-сосудистой или пищеварительной системы, микробные факторы. Разбираться в возможных причинах развития розацеа у конкретного человека, анализировать степень влияния той или иной особенности здоровья, должен врач. Главная задача — свести к минимуму внешние и внутренние факторы, усугубляющие розацеа, и заняться непосредственным воздействием на сосуды лица. Схемы терапии выбирает врач,они носят строго индивидуальный характер.
Внешние факторы развития розацеа
Перепады температур (сауна, жара, мороз), длительное пребывание на солнце, сильном ветре. Физические нагрузки, приготовление горячей пищи, использование декоративной косметики.
Внутренние факторы развития розацеа.
Питание: алкоголь, горячие напитки (выше 60 градусов), пряности, цитрусовые. «Острые» эмоциональные реакции (злость, ярость, напряжение, волнение и т.д.).
Влияние микроорганизмов.
При микроскопии и посевах соскобов кожи у пациентов с розацеа может определяться как нормальная микрофлора, так и патогенные микроорганизмы. Болезнетворные микробы обнаруживаются у пациентов с розацеа далеко не всегда. В некоторых случаях розацеа может сочетаться с демодекозом — заболеванием кожи, вызываемым клещом демодексом.
Что происходит в коже?
Покраснения, независимо от того, чем они вызваны, представляют собой усиление кровотока в коже. Сосуды сильно расширяются и с трудом сокращаются. Часть жидкости из переполненных сосудов может просачиваться в окружающие ткани — возникает отёк.
Также могут просачиваться белки и клетки крови. Ухудшается состояние волокон соединительной ткани и мышц, помогающих сосудам сокращаться и отводить кровь и лимфу от кожи. В сосудистой стенке и вокруг нее возникает застой и вялотекущее воспаление. К этому воспалению, ослабляющему защитные силы кожи, могут присоединяться условно-патогенные и патогенные микроорганизмы.
Лечение розацеа.
Терапия этого заболевания зависит от совокупности проявлений и особенностей у конретного человека.Существует классическая схема лечения розацеа, принятая в дерматологии. Это антибиотики, метронидазол, ретиноиды, антигистаминные препараты, местная терапия.
Основное лечение должно быть направлено на устранение провоцирующих факторов и восстановление нормального состояния сосудов. Провоцирующие факторы индивидуальны, но несомненный лидер — это чрезмерные эмоциональные реакции.
Для нормализации состояния сосудов и кожи лица, необходимо:
— уменьшить отек в коже вокруг сосудов; — укрепить сосудистую стенку; — нормализовать работу нервно-мышечного аппарата, отвечающего за сокращение сосудов; — устранить воспаление; — усилить местный иммунитет кожи.
Всеми этими качествами обладает физиотерапия.
Первый этап терапии, самый длительный, — это уменьшение отека и воспаления в сосудистой стенке и вокруг нее. Для этого подходят два метода. Лазеро-магнитная терапия — сочетание красного и инфракрасного лазерного излучения с постоянным магнитным полем. Мощное противоотечное и противовоспалительное действие на сосудистую стенку способствует оттоку избытка крови и лимфы от лица.
Mens-терапия, больше известная под названием «микротоки». Мягкое противовоспалительное действие, восстановление нормального тонуса нервно-мышечного аппарата, регулирующего сокращение сосудов, нормализует реакции сосудов на внешние воздействия.
Обе процедуры назначаются 2 раза в неделю, всего требуется не менее 12-20 процедур. В зависимости от преобладания конкретных симптомов можно начать с микротоков (преобладают краснота и «приливы») или лазеро-магнитной терапии (преобладает отек и воспаление). Для оптимального эффекта желательно применить обе методики. Процедуры недорогие и неболезненные, однако требуют регулярного посещения врача (2 раза в неделю по 30-40 минут). Чем раньше начато лечение, тем более эффективным и менее продолжительным оно будет. После процедур назначается поддерживающая терапия.
Дополнительно к физиотерапии могут назначаться лекарственные средства, которые подбираются индивидуально. Эффективность оценивается по ходу лечения, препараты могут меняться или сочетаться.
Второй этап. После стабилизации ситуации проводится удаление стойко расширенных сосудов, которые не удается устранить терапевтическими методами.
Одним из самых эффективных и щадящих методов удаления «сосудиков» является применение неодимового лазера с коротким мощным импульсом. Подача такого импульса со спектром поглощения в оксигемоглобине (компонент крови) способствует удалению сосудов без повреждения окружающей ткани.
Отличия розацеа от купероза
Купероз — появление на лице и теле «лопнувших» сосудиков (телеангиоэктазий). Это может быть начальным проявлением розацеа или самостоятельным заболеванием. Отличие от розацеа в том, что нет прогрессирования в виде воспаления и появления элементов сыпи. Беспокоит не столько стойкое разлитое покраснение, сколько наличие «сосудиков». Если купероз слабовыражен, проявлен единичными сосудами, то лечение ограничивается их удалением. Если наличие «сосудиков» сопровождается «приливами» к лицу, тяжестью и отеками в ногах и т.д., надо обратиться к врачу, чтобы он провел консультацию и выяснил, нет ли признаков розацеа или, если «сосудики» расположены наногах, варикоза.
Редакция благодарит специалистов клиники БиоМИ Вита за помощь в подготовке материала.
Гиперемия лица
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Гиперемия лица – это покраснение кожи на лице, которое проявляется на щеках в морозную погоду, на жаре или в душном помещении.
Тоническая гиперемия лица и шеи наблюдается в случае повышения температуры тела во время простуды, в стрессовых ситуациях, при сильном эмоциональном возбуждении и повышенных физических нагрузках. В принципе, это нормальное явление, так как под влиянием перечисленных факторов происходит повышенное поступление крови (прилив) в расположенные на лице кровеносные сосуды. Так называемая преходящая гиперемия лица в клинической медицине не считается патологией.
Однако часто гиперемия кожи лица имеет вид пятен, которые появляются на щеках, подбородке, на носу и носогубных складках, и при этом явные причины для переполнения сосудов вроде бы отсутствуют.

Причины гиперемии лица
На самом деле причины гиперемии лица могут быть представлены весьма солидным списком заболеваний и патологий, для которых покраснение кожи на лице является одним из симптомов. Остановимся на самых распространенных.
У людей, злоупотребляющих алкоголем, лицо и шея краснеют из-за расширения сосудов не только после выпитого спиртного, но постоянно имеют багровый цвет вследствие ферментной недостаточности печени и ее неспособности трансформировать уксусный альдегид, который получается при окислении этанола.
Гиперемия лица и шеи появляется при наступлении менопаузы у женщин. Так называемые климактерические приливы с внезапным увеличением притока крови к лицу вызывает перестройка системы половых гормонов и реакцией на нее практически всех систем организма, в том числе вегето-сосудистой.
Причинами гиперемии лица могут быть:
Эритрофобия или гиперемия лица, вызванная блашинг-синдромом, проявляется в неожиданном покраснении лица, возникающем регулярно и без очевидной причины (при самом незначительном волнении человека). С точки зрения физиологии здесь также происходит расширение капилляров и повышается их наполнение кровью. А вот с патогенетической стороны гиперемия кожи лица при блашинг-синдроме связана с функциональными нарушениями нервной системы.

Диагностика гиперемии лица
В принципе, диагностика гиперемии лица должна проводиться дерматологом. Но, учитывая, что покраснение кожи на лице сопутствует целому ряду заболеваний, пациентам с данной патологией следует пройти всестороннее обследование.
Для этого врачу нужно собрать анамнез и внимательно осмотреть пациента; назначить сдачу анализов крови и мочи; провести измерение пульса и артериального давления. Если покраснение связано с дерматологическими патологиями, то специалист может сразу же определить тактику его лечения.
Когда гиперемия представляет собой симптом нарушения обмена веществ, онкозаболевания или проблем с сердечно-сосудистой системой, то необходимо обращение к врачу соответствующей специализации для проведения обследования и постановки диагноза.

Лечение гиперемии лица
Сразу заметим, что кратковременная преходящая гиперемия лица не нуждается в лечении, так как после прекращения действия причинивших ее факторов, краснота пропадает сама собой.
Другое дело, когда гиперемия кожи лица является частью комплекса симптомов определенной патологии. Но и тогда отдельному лечению она не подлежит, поскольку симптоматическая терапия не решает проблем избавления от основной болезни. Поэтому необходимо лечить именно ее.
Остановимся на лечении гиперемии кожи лица при блашинг-синдроме, о котором шла речь выше. В данном случае может помочь психиатр, психотерапевт или хороший психолог, владеющий методиками преодоления повышенного волнения (самовнушение, мышечная релаксация, дыхательные упражнения, медитация и т.д.). Что касается лекарственных препаратов, в частности, седативных средств и бета-блокаторов, то назначить их может только врач – после обследования пациента и постановки правильного диагноза. К примеру, для снижения нервного напряжения могут быть рекомендованы настойки валерианы, пустырника, а также Корвалол, Валокордин, Валокормид (по15-20 капель 2-3 раза в день).
Применяемые при сердечно-сосудистых заболеваниях бета-блокаторы препятствуют воздействию адреналина на кардиорецепторы, что приводит к снижению частоты сердечных сокращений и артериального давления. Стандартные побочные эффекты таких препаратов: головокружение, нарушения сна, затрудненное дыхание, проблемы в сексуальной сфере, ощущение усталости и др.
Предлагается хирургическое лечение гиперемии лица при блашинг-синдроме – эндоскопическая симптэктомия, при которой проводится удаление участка симпатического нервного ствола. В результате прекращается прохождение нервных импульсов, которые вызывают расширение сосудов и повышение их наполнения кровью. Операция малоинвазивная, но чревата множеством вероятных побочных эффектов.
Также возможно проведение эндоскопического пережатие нервного ствола в области подмышки с помощью специальной клипсы. Эффективность данного метода – до 85%, а его наиболее частым побочным последствием является рефлекторное повышение выделения пота.
Профилактика гиперемии лица
Среди наиболее распространенных рекомендаций специалистов по профилактике гиперемии лица отметим следующие:
Гиперемия кожи лица (повышенное кровенаполнение)
Гиперемия кожи лица (повышенное кровенаполнение) обусловлено множеством причин. Обычно является следствием взаимодействия различных внешних факторов. Проявляется, как самостоятельное заболевание, не представляющее опасности здоровью, или может быть вторичным проявлением вследствие различных патологических процессов в организме.
Серьезной проблемой могут обернуться длительные, постоянные или внезапные покраснения на лице. Данный факт свидетельствует о патологическом нарушении функций внутренних органов или систем организма. Состояние внешнего вида кожи лица зависит от состояния кровеносных сосудов в ее дермальном слое, которые способны реагировать на различные воздействия. Именно влияние сосудистого компонента определяет гиперемию кожи лица.
Виды гиперемии
Застойные процессы крови обусловлены тремя причинами – активацией функций артерий, несостоятельностью венозных функций, либо совокупностью причин. По механизму проявления повышенного кровенаполнения кожных покровов заболевание разделяют на активную форму, пассивную и смешанную.
Проявление активной формы обусловлено фактором усиленного притока крови к тканям, вызывая на определенном участке сосудистое расширение и ускоренный кровоток.
Основные признаки артериальной гиперемии характеризуются:
— высокой скоростью кровотока, провоцирующего повышение АД на данном участке. При затяжном процессе, возможны тяжелые последствия;
— уменьшением разницы количества кислородного наполнения в крови венозных и артериальных сосудов, что провоцирует усиленную работу легких и сердца;
— увеличенным объемом прилива горячей крови, вызывающей локальное повышение температурных показателей в тканях и увеличение их в объеме;
— повышенным процессом лимфо-образования, что вызывает отечность в гиперемированных тканях;
— проявлением ярко-красных пятен на дермальном слое.
Сосудистое сужение или расширение не происходит самопроизвольно, а является следствием действия симпатических нервных волокон. Формирование артериальной гиперемии кожи лица происходит по двум сценариям:
2. Нейропаралитическому типу, характеризующегося падением тонуса нервных волокон. После временной анемии происходит повышенный приток крови к тканям. Причиной могут быть, как физиологические причины (в виде сдавливания), так и причины патологического характера (скопление жидкости, что препятствует артериальному притоку крови).
Проявление пассивной формы является следствием венозной гиперемии, обусловленной несостоятельностью венозных функций:
— в виде нарушения функциональных свойств венозных клапанов;
— нарушения циркуляции крови из-за повышенной вязкости;
— венозной гиперемии, провоцирующей нарушения функциональных свойств сердечной нагнетательной мышцы;
— образования тромбов или эмболии.
Признаки проявляются:
— локальным снижением температуры на пораженном кожном покрове лица;
— синюшной окраской дермального слоя;
— заметным набуханием кровеносных сосудов;
— отеками, замедлением или остановкой кровообращения в капиллярных сосудах;
— признаками наружного и внутреннего кровоизлияния;
— нарушением обменных процессов.
Причины проявления
Клинические проявления гиперемии кожи лица обусловлены увеличенным притоком крови в артериальных сосудах, которая, не успевая передать кислород тканям, вызывает переизбыток оксигенированного гемоглобина в крови, что провоцирует выраженное кожное покраснение, отечность, локальный подъемом температурных показателей и зуд.
Причина может быть вызвана разнообразными факторами (внешними и внутренними). Кратковременное покраснение, как следствие физических раздражителей, относят к физиологической форме заболевания. Является естественным процессом, не вызывающим последствий.
Патологическая форма болезни обусловлена влиянием необычных факторов, вызывающих чрезмерное кровенаполнение. Чаще всего, является признаком или результатом заболевания.
Причины физиологической формы
Физиологические причины не связаны с заболеваниями. Могут быть следствием:
— длительного воздействия холода, ветра или солнца;
— эмоциональных проявлений. Внутренние переживания способствуют усиленному притоку крови, что проявляется признаками покраснения лица;
Причины патологической формы
Генезис патологической гиперемии обусловлен внешними и внутренними патологическими факторами:
— тяжелой формой ацетонемии, вызванной внешним воздействием химических веществ;
— в результате обморожения и ожогов;
— повышенной аллергической реакцией сосудов на раздражители;
— провокационного фактора инфекционных заболеваний;
— в результате повышенного уровня гемоглобина (эритроцитоза).
Иногда, следствием патологической формы болезни являются серьезные системные заболевания в виде:
— слизисто-кожного лимфонодулярного синдрома (синдром Кавасаки);
— асимметрии кожной окраски у детей (синдрома Арлекина);
— лицевое покраснение с бледным ореолом вокруг рта свидетельство развития скарлатины.
Клиническое проявление патологической формы болезни способно проявляться острым и хроническим течением.
Острая форма течения обусловлена воспалительными процессами, инфекционными болезнями или отравлениями.
Хроническая форма болезни является следствием нарушений в обменных процессах или сопровождаться воспалительными процессами внутренних органов. Покраснение лица может свидетельствовать о неполадках в органах пищеварения, а характер расположения гиперемии может подсказать настоящую причину патологии.
Основные признаки заболевания
Распознать признаки гиперемии кожи лица от других специфических кожных проявлений помогут характерные симптомы в виде:
— неестественной и болезненной красноты;
— регулярных и не проходящих покраснений;
— красных и багровых пятен на лице;
— чувства пылающего лица в сопровождении кожного покраснения.
Симптоматика начала заболевания характеризуется изменением цвета кожи на лице. Постепенное развитие процесса изменяет цвет кожных покровов. Кожа приобретает алый, бордовый и даже синюшный оттенок. Изменения проходят неравномерно. Начинаются с небольших пятен. Постепенное увеличение пятен приводит к их слиянию в сплошное пятно с неровными контурами.
Отмечаются резкие перепады изменения цвета. При внешнем осмотре можно заметить признаки расширения сосудов. Повышенная температура в верхних слоях кожного покрова может вызвать шелушение и растрескивание. На проявление повышенного кровенаполнения кожи лица влияют и некоторые дерматологические заболевания.
Дерматологи относят кожное покраснение на лице к проявлению трех видов кожных патологий:
1. Болезни Лане (эритроза), проявляющейся постоянным или временным покраснением кожного покрова в зоне носа и щек.
3. Стойким сосудистым поражением кожи лица (розацеа), проявляющегося гиперемией в области лба, подбородка, щек и лба, ярко-розовыми высыпаниями и расширением сосудов в виде звездочек.
Обширность этиологических факторов проявления гиперемии кожи лица, не допускает самолечения. Возникшее само по себе заболевание, без каких-либо видимых причин, нуждается в тщательной диагностике и лечении под контролем специалиста.
Методики лечения
Методы лечения гиперемии кожи лица зависят от диагностических показаний. Если краснота на лице обусловлена чисто физиологическим воздействием, то избавиться от проявления нежелательных симптомов поможет правильный уход и исключение провоцирующих факторов.
При патологической форме заболевания, мало избавиться от симптомов, исправить ситуацию можно при комплексном лечении фонового заболевания. Устранив причину, избавимся от последствий.
Для устранения дерматологических патологий существует множество методик, подобрать которые поможет врач. Применяется комплексное лечение включающее:
— коррекцию диеты и витаминный комплекс.
В качестве физиотерапевтических процедур применяются:
— микро-токовая терапия, улучшающая венозный и лимфатический отток;
— парафиновые и термо-активные маски;
— массаж и вапоризацию;
— мезотерапию и локальную криотерапию;
— глубокий химический пилинг и дермабразию;
— фото, лазерную и электрокоагуляцию;
— радиоволновую и озоно-кислородную терапию.
Правильный комплексный подход в лечении успешно устраняет образование любой формы гиперемии кожи лица.
У этой статьи пока нет комментариев 🙁
Напишите в комментарии, если статья оказалась полезной для вас или остались какие-то вопросы.
Что такое расстройства сна? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бочкарева Михаила Викторовича, сомнолога со стажем в 17 лет.
Определение болезни. Причины заболевания
К основным расстройствам сна у взрослых относятся:
Короткий или длительный сон не является расстройством, но может серьёзно повлиять на состояние здоровья, поэтому тоже требует коррекции.
Расстройства сна часто сочетаются: у одного человека может быть несколько заболеваний, например, синдром обструктивного апноэ сна и инсомния.
Причины расстройств сна многочисленны. Среди причин развития инсомнии прежде всего стоит отметить нарушение гигиены сна-бодрствования:
Повышенная тревожность и депрессия являются факторами, приводящими к хронизации инсомнии.
Нарушения ритма сна-бодрствования могут быть вызваны неправильной гигиеной сна, сменной работой и частыми перелётами, которые нарушают синхронизацию работы внутренних органов с основным регулятором биологических ритмов — освещением.
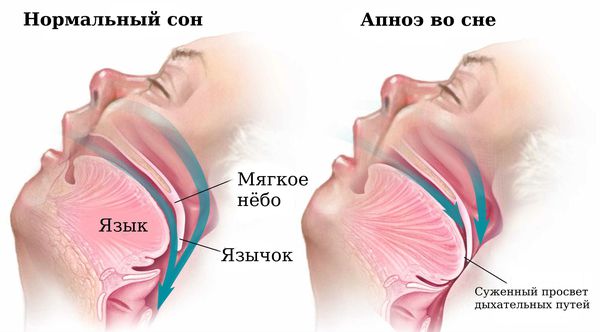
Причиной храпа и синдрома обструктивного апноэ сна является сужение и перекрытие просвета ротоглотки во сне. Сужение просвета дыхательных путей возникает из-за патологии носа и миндалин, смещения назад или недоразвития нижней челюсти, увеличения толщины тканей ротоглотки при ожирении, акромегалии (нарушении функции передней доли гипофиза) и гипотиреозе (недостатке гормонов щитовидной железы). Провоцирующим фактором в этом случае может стать приём алкоголя и снотворных препаратов.
Недостаток железа в организме является одной из причин двигательных нарушений во сне.
Гиперсомнии могут быть вторичными на фоне заболеваний нервной системы: опухоли и травмы головного мозга, заболевания с поражением гипоталамуса, таламуса и ствола мозга, инсульт, нейродегенеративные заболевания. Также могут возникнуть при психических расстройствах.
Причины парасомний в большинстве случаев неизвестны. Спровоцировать данное расстройство могут некоторые психические заболевания, патологии головного мозга и приём различных препаратов. Кроме этого влияют стрессовые ситуации, недосыпание, остановки дыхания во сне и др.
Симптомы расстройства сна
Очень часто встречается сочетание нескольких расстройств сна, поэтому необходимо уточнять все симптомы. Основным признаком нарушений является сонливость или усталость в течение дня. Но есть и другие характерные симптомы, по которым можно установить конкретное расстройство.
Инсомния:
Нарушения дыхания во сне:
Циркадианные нарушения ритма сна-бодрствования:
Двигательные расстройства:
Парасомнии:
Гиперсомнии (нарколепсия):
Однако нужно иметь в виду, что дневная сонливость может быть симптомом и других заболеваний (гипотиреоза, депрессии, онкологических проблем), а также побочным эффектом приёма некоторых лекарственных средств.
Патогенез расстройства сна
Кратковременная инсомния может быть вызвана стрессом. В дальнейшем люди с гиперактивацией нервной системы начинают переживать по поводу трудностей засыпания и поддержания сна. Их беспокоят возможные последствия недосыпания, в результате ухудшается гигиена сна. В этом случае бессонница становится хронической.
При синдроме обструктивного апноэ сна происходит нарушение проходимости верхних дыхательных путей и их регулярное перекрытие, что затрудняет поступление кислорода в лёгкие. При остром недостатке кислорода возникает стрессовая реакция организма, активизируется симпатическая нервная система и повышается артериальное давление, что приводит к неощущаемым во время сна микропробуждениям. В этот момент мозг открывает дыхательные пути и дыхание восстанавливается.
Такие микропробуждения нарушают структуру сна, уменьшают стадии сна, которые важны для восстановления организма, в результате чего появляются различные по степени тяжести симптомы:
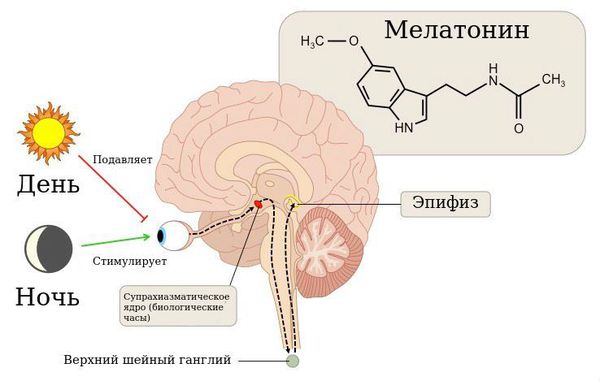
В патогенезе развития циркадианных нарушений сна важную роль играет гормон эпифиза мелатонин, отвечающий за установку цикла сна и бодрствования. В норме он вырабатывается только в вечерние и ночные часы. Время начала его секреции (19.30-22.00) определяет наступление биологического вечера в организме и способствует засыпанию примерно через два часа. Под влиянием освещения время начала выработки мелатонина может сместиться на более поздние или ранние часы. Это приведёт к трудностям засыпания в желаемое время или ранним утренним пробуждениям.
Двигательные расстройства сна возникают при нарушении процесса передачи электрических импульсов от нейронов к мышечной ткани, что связано с недостатком дофамина.
Нарколепсия развивается в результате снижения выработки нейромедиатора орексина А и B, стимулирующего бодрствование. Это происходит из-за развития аутоиммунной реакции, то есть организм сам уничтожает клетки мозга, вырабатывающие орексин, что приводит к его недостатку.
При парасомниях возникает диссоциация сна, то есть человек воспринимает ситуацию так, как будто она происходит не с ним. Такое состояние активирует стереотипную двигательную активность, и за счёт этого во время сна совершаются определённые движения.
Классификация и стадии развития расстройства сна
Согласно международной классификации нарушений сна, существуют следующие формы расстройств [1] :
Инсомния имеет две формы:
Нарушения дыхания во сне делят на три группы в зависимости от типа апноэ во сне:
Также выделяют отдельные симптомы — храп и катафрению (стоны во сне).
Остановки дыхания во сне оценивают при длительности более 10 секунд. В зависимости от выраженности остановок выделяют полные остановки — апноэ и неполные — гипопноэ.
Степени тяжести апноэ во сне:
Циркадианные нарушения ритма сна-бодрствования разделяют в зависимости от причин на две категории:
Двигательные расстройства во сне :
Парасомнии выделяют в зависимости от того, в какую стадию сна возникают нарушения:
Осложнения расстройства сна
Невыспавшийся человек не может качественно наслаждаться жизнью. Усталость, нарушение внимания, координации и памяти, сонливость, раздражительность — частые последствия нарушений сна.
Важным является длительность сна и его качество. Так, даже привычная короткая продолжительность сна (менее 6 часов) оказывает негативный эффект на здоровье по сравнению с нормальной (7-8 часов).
При циркадианных нарушениях сна кроме вышеописанных нарушений часто возникают желудочно-кишечные расстройства: учащение или урежение частоты стула, связанное с десинхронизацией работы внутренних органов и нарушением усвоения пищи.
Помимо этого, есть и другие негативные последствия, например, страдающие СОАС чаще разводятся.
Во время эпизодов внезапного засыпания при гиперсомниях повышается вероятность травм, дорожно-транспортных происшествий. Из-за высокой сонливости затрудняется или значительно ограничивается по времени профессиональная деятельность.
При парасомниях высок риск самоповреждений, а также повреждения партнёра.
Диагностика расстройства сна
Диагностика нарушений сна осуществляется на основании данных опроса пациента, осмотра, инструментальных и лабораторных исследований.
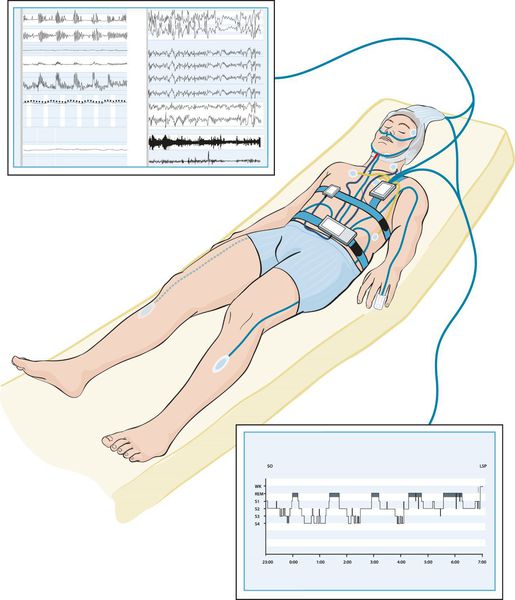
Для постановки диагноза инсомнии достаточно жалоб пациента на трудности засыпания, ночные или ранние пробуждения с затруднением последующего засыпания и ухудшение дневного самочувствия. Однако для исключения других нарушений сна, приводящих к симптомам инсомнии, могут потребоваться дополнительные исследования. Для диагностики СОАС, синдрома периодических движений конечностей, парасомний и всех основных нарушений сна применяют полисомнографию. Циркадианные нарушения ритма сна-бодрствования выявляют с помощью актиграфии.
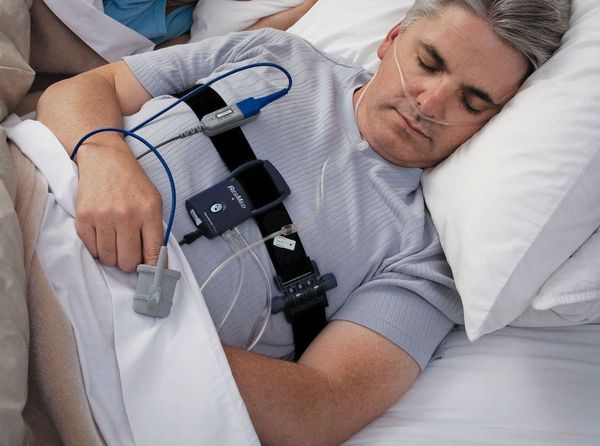
Наиболее оптимальным видом диагностики основных нарушений сна является полисомнография [7] — исследование, позволяющие оценить изменения, происходящие с человеком во время сна. Это единственный метод обследования, с помощью которого можно записать энцефалограмму, оценить одновременно стадии сна, дыхание во сне, выявить связь различных событий (храпа, остановки дыхания, движений ног, жевательных мышц, положения тела и электрокардиограмму) со стадиями сна и пробуждениями. Однако сложность постановки и анализа исследования, необходимость нахождения в отдельной палате, стоимость оборудования и выполнения диагностики ограничивают его применение.
При диагностике синдрома обструктивного апноэ сна во время осмотра обращают внимание на наличие патологии ЛОР-органов: увеличение миндалин, хронический ринит, утолщение языка. Суммарно просвет дыхательных путей оценивается по шкале Маллампати, когда пациент открывает рот и высовывает язык. Если в таком положении не видно задней стенки глотки и миндалин, вероятность нарушений дыхания за счёт перекрытия просвета ротоглотки корнем языка высока. Оперативное лечение ЛОР-патологии в этом случае будет малоэффективным. Оценивается окружность шеи — важный прогностический параметр синдрома обструктивного апноэ сна. Его риск значительно повышается при окружности шеи более 43 см у мужчин и более 41 см у женщин.
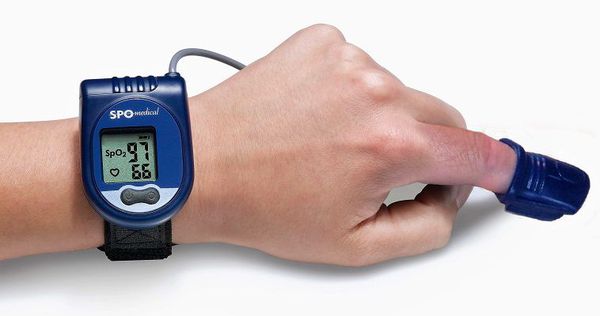
Самым точным методом диагностики СОАС является полисомнография, но в российских рекомендациях для определения обструктивного апноэ сна при различных заболеваниях чаще упоминается компьютерная пульсоксиметрия или респираторный мониторинг.
Кардиореспираторный мониторинг — метод оценки нарушений дыхания во сне в амбулаторных условиях, когда часть датчиков прибора устанавливается на грудной клетке в поликлинике, а остальные пациент ставит самостоятельно на время сна: в носовые ходы для записи носового дыхания и на палец руки для оценки насыщения гемоглобина крови кислородом. Датчики на грудной клетке кроме её движений записывают электрокардиограмму и позволяют оценить влияние нарушений дыхания во сне на ритм сердца и их связь с аритмиями.
Компьютерная пульсоксиметрия — простой метод исследования, при котором на палец руки ставится датчик пульсоксиметрии. Ещё одним скрининговым методом оценки дыхания является запись реопневмограммы при холтеровском мониторировании электрокардиограммы. При этом записываются движения грудной клетки по данным с датчиков ЭКГ. Если по пульсоксиметру или по реопневмограмме выявляются отклонения, то необходимо проводить более полное обследование для постановки диагноза.
Стоит заподозрить СОАС если при суточном мониторировании артериального давления выявляется нарушение его суточного ритма — отсутствие снижения артериального давления или повышение в ночные часы.
При высокой дневной сонливости для исключения нарколепсии состояние пациента оценивают по тесту множественного засыпания. При этом после полисомнографии все датчики остаются на пациенте и ему дается возможность уснуть в течение дня по 20 минут каждые два часа.
Для диагностики нарушений сна дополнительно используются опросники, оценивающие основные симптомы.
Лечение расстройства сна
Лечение нарушений сна зависит от конкретного расстройства сна.
Основным методом лечения хронической инсомнии является когнитивно-поведенческая терапия — коррекция поведения и установок, касающихся сна. Стандартная схема лечения состоит из шести сеансов, требуется заполнение дневника сна и/или применение актиграфии для оценки продолжительности и паттерна сна.
Для лечения инсомнии могут кратковременно использоваться снотворные препараты, которые ускоряют засыпание, уменьшают ночные пробуждения и увеличивают продолжительность сна. Однако нужно учитывать, что нарушение дыхания во сне является ограничением, а в некоторых случаях противопоказанием, к приёму большинства снотворных. Это связано с тем, что препараты расслабляют мускулатуру мягкого нёба и стенок глотки, что приводит к перекрытию дыхательных путей и усугублению проблем с дыханием. Препараты мелатонина замедленного высвобождения используются у пациентов старше 55 лет.
При лечении синдрома обструктивного апноэ сна [6] рекомендуется отказ от курения и употребления алкоголя, снижение веса (уменьшает тяжесть СОАС на 20-25 %), лечение хронической патологии ЛОР-органов. Основной метод лечения средней и тяжёлой степени СОАС, особенно при сочетании с патологией сердечно-сосудистой системы, — неинвазивная вентиляция лёгких в режиме постоянного положительного давления (СИПАП-терапия или CPAP-терапия, от англ. Continuous Positive Airway Pressure Therapy). Терапия осуществляется с помощью СИПАП-аппарата. Это небольшой компрессор, который через гибкую трубку и герметичную носовую маску постоянно подает поток воздуха под давлением. Этот поток воздуха не позволяет дыхательным путям смыкаться и блокировать поступление кислорода. Аппарат используется каждую ночь. Все показания прибор записывает на карту памяти, которая доступна пациенту. Более подробную информацию врач видит после скачивания данных при помощи специальных программ.
Также в лечении СОАС используются внутриротовые приспособления (капы), которые делают врачи-ортодонты. Капы устанавливаются на время сна и выдвигают нижнюю челюсть на 6-10 мм вперед.
При наличии патологии ЛОР-органов может применяться оперативное лечение у ЛОР-врача. Не доказали своей эффективности операции, выполняемые на отдельных структурах, например, удаление язычка или миндалин. Наиболее оптимальны комплексные операции, когда восстанавливается носовое дыхание и производится пластика структур в ротоглотке.
При наличии связи СОАС с положением тела рекомендуется не ложиться на спину (чаще всего нарушения дыхания возникают именно в этом положении). Можно использовать мячик для большого тенниса, поместить его в карман, пришитый на футболке между лопаток, он будет мешать лечь на спину. При сохранённом носовом дыхании возможно применение одноразовых наклеек на носовые ходы Provent, они примерно в два раза уменьшают тяжесть СОАС.
Синдром периодических движений конечностей лечится у невролога. При уровне ферритина менее 75 мкмоль/л применяются препараты железа, также рекомендуется отказ от чая, кофе и других стимулирующих напитков. При нормальном уровне ферритина невролог назначает специальные препараты.
Циркадианные нарушения ритма сна-бодрствования требуют прежде всего изменения гигиены сна. При возможности стоит отказаться от сменной работы и частых перелётов или оптимизировать график работы. Настроить циркадианную систему возможно путём изменения интенсивности и времени освещения, что достигается при помощи разных подходов.
При парасомниях, которые проявляются ночными кошмарами эффективна консультация психолога, проведение терапии повторением образов. Лекарственная терапия парасомний включает применение:
Лечение гиперсомний в России ограничено действующим законодательством, так как подходящие для этого препараты входят в список наркотических и психотропных средств (например, модафинил).
Прогноз. Профилактика
Для профилактики расстройств сна следует придерживаться рекомендаций:
При парасомниях для профилактики самоповреждения не следует спать на втором этаже двухъярусной кровати. Необходимо убрать острые предметы и мебель рядом с кроватью, на полу положить матрас, лицам с сомнамбулизмом не спать рядом с окном. Если есть провоцирующие лекарственные средства, то следует их избегать.
Экспериментальные работы по увеличению продолжительности сна на 30-60 минут (за счёт более раннего отхода ко сну и/или более позднего пробуждения) приводили к позитивным сдвигам в состоянии здоровья: снижению веса и артериального давления, уменьшению аппетита и склонности к перекусам, увеличению работоспособности.
При отсутствии лечения инсомнии возникают серьёзные последствия для здоровья описанные ранее. Основной метод лечения инсомнии — когнитивно-поведенческая терапия — позволяет избавиться от нарушений сна за шесть сеансов и обладает более долговременным эффектом, чем приём снотворных препаратов. Рецидивы возможны при повторных нарушениях гигиены сна, невыявленных других нарушениях сна, отсутствии лечения сопутствующих тревоги и депрессии. Приём снотворных препаратов при лечении инсомнии без изменения образа жизни (коррекции гигиены сна, светового режима и физической активности) скорее всего приведёт к возврату инсомнии после отмены снотворных.
Своевременное оперативное лечение ЛОР-патологии позволяет предотвратить негативные последствия синдрома обструктивного апноэ сна для здоровья. При выявлении СОАС средней и тяжёлой степени только снижение веса и СРАР-терапия показали значительное уменьшение риска развития тяжёлых сердечно-сосудистых заболеваний (инфаркта и инсульта). Если не лечить факторы приводящие к СОАС, то СРАР-терапия проводится длительно, иногда пожизненно.
Циркадианные нарушения ритма сна-бодрствования, обусловленные внутренним смещением ритма, лечатся дольше, чем нарушения, связанные с внешними факторами. Так, приём мелатонина при инсомнии в условиях сменной работе необходим только после смены, а в другие дни может не требоваться. Применение светотерапии может быть необходимо больше в зимние часы, а в летние достаточно естественного освещения.
Двигательные расстройства во сне эффективно лечатся приёмом препаратов железа или агонистов допамина.
При отсутствии провоцирующих факторов, отмене стимулирующих парасомнии лекарственных средств, лечении сопутствующих нарушений сна (например, синдрома обструктивного апноэ во сне) соблюдении гигиены сна, парасомнии также можно вылечить.