после операции дисплазии шейки матки можно забеременеть
Беременность после конизации шейки матки
Если вы перенесли конизацию шейки матки и хотите зачать ребенка, либо вам поставили диагноз «дисплазия шейки матки» во время беременности – запишитесь на прием в клинику «Скандинавия АВА-ПЕТЕР». Опытные специалисты приложат все усилия, чтобы помочь вам достичь желанной цели.
Что такое конизация шейки матки
Конизация шейки матки – операция по удалению участка эпителия с ее поверхности. Чаще всего ее проводят для уточнения диагноза «дисплазия шейки матки» (нарушение структуры клеток ее наружного и внутренних слоев). Дисплазию можно обнаружить с помощью цитологического исследования, но только операция позволяет подтвердить диагноз и сразу провести лечение. Такие серьезные меры необходимы потому, что дисплазия – предвестник рака шейки матки. Удаленный участок эпителия отправляют на гистологию, по результатам которой врачи определят стадию болезни и назначат дальнейший курс лечения. Это исследование также позволяет подтвердить или опровергнуть наличие инвазивного рака шейки матки.
Редко конизацию проводят по другим причинам, некоторые из них:
Дисплазия и беременность
Перед тем, как делать конизацию шейки матки, нужно исключить вероятность беременности, потому что процедура приведет к самопроизвольному аборту. Дисплазия, выявленная во время беременности, не является показателем для ее прерывания. Но женщине нужно знать, что риск невынашивания плода с таким диагнозом велик. Если заболевание диагностировано в третьей стадии, необходимо пройти диагностику рака шейки матки.
Беременность после конизации шейки матки
Дисплазия, перенесенная в прошлом, практически не уменьшает шансы женщины на зачатие и вынашивание беременности. Между операцией и зачатием должно пройти не меньше года. Прежде чем приступить к зачатию, необходимо пройти:
Дисплазия первой и второй стадии, вылеченная при помощи конизации, редко становится причиной осложнений во время беременности. Третья стадия заболевания, перенесенная в прошлом, повышает риск выкидыша – особенно, в сочетании с другими факторами (гормональные нарушения, возраст больше 30 лет).
Во время и после родов
В некоторых случаях беременным женщинам, которые перенесли конизацию шейки матки, делают кесарево сечение из-за того, что матка после оперативного вмешательства становится менее эластичной и не может раскрыться.
Иногда после рождения ребенка (особенно, если роды были естественными), у женщины вновь обнаруживают дисплазию. Чтобы вовремя выявить повторное заболевание, необходимо в первый год после родов проходить обследование каждые три месяца, в последующие годы – каждые шесть месяцев.
Разновидности дисплазии у беременных и прогноз
Основные рекомендации для пар, собирающихся стать родителями – пройти необходимые медицинские обследования. Будущая мать должна следить за своим здоровьем и лечить существующие заболевания, особенно патологии шейки матки. Ведь матка – это орган, в котором происходит зачатие и вынашивание будущего ребёнка. В некоторых случаях зачатие малыша происходит в то время, когда существует наличие определённой патологии – например, эрозии. К сожалению, под влиянием гормонов беременной женщины, эрозия может перерасти в дисплазию.
Виды и признаки дисплазии
Дисплазия имеет 3 стадии развития: первая, вторая и третья. Дисплазия 1-й стадии считается лёгкой. Соответственно, 2-я стадия – это средняя тяжесть, 3-я – тяжёлая степень дисплазии (предрак).
Выявить данное заболевание может только врач-гинеколог, исследующий мазок женщины на онкоцитологию. Больная дисплазией практически не чувствует никаких изменений, так как болезнь протекает бессимптомно.
Беременной необходимо внимательно следить за любыми изменениями в своём организме. Особенно должны насторожить нехарактерные серозные выделения с неприятным запахом. Хотя их может и не быть.
Особенности лечения заболевания
В случае подтверждения диагноза женщину направляют в онкологический центр для последующего наблюдения в течение беременности и послеродовой период. Поэтому очень важно сдать мазок на онкоцитологию ещё на этапе планирования зачатия малыша.
Как правило, устранение дисплазии проводят уже после родового процесса, когда организм восстанавливается. Ведь женщине необходимо проводить кольпоскопию и биопсию, что запрещено делать беременным. Кроме того, удаление образования во время беременности имеет ряд рисков:
Само заболевание не имеет влияние на течение беременности и развитие плода. Поэтому лечение откладывается на послеродовый период. Существуют медикаментозные средства, разрешённые беременным. Они способны приостановить течение заболевания и уменьшить степень дисплазии.
Причины и лечение заболевания
Самой распространённой причиной возникновения дисплазии является наличие в организме женщины вируса папилломы человека (ВПЧ). Под влиянием гормонов он начинает проявлять активность и вызывать заболевания женской половой сферы. Поэтому специалисты выписывают беременным женщинам специальные спреи, гели и свечи, влияющие на данный вирус. К причинам активизации папилломавируса относятся:
Самым серьёзным исходом дисплазии шейки матки является ее переход в стадию онкологии. В зависимости от стадии, индивидуальных особенностей организма и возраста, назначается лечение. При первой стадии рака с незначительной инвазией (до 3 мм) бывает достаточно оперативного вмешательства. В случае благоприятного исхода, спустя несколько дней после проведения операции, женщина может продолжить кормить грудью своего младенца.
Методы лечения дисплазии шейки матки
Следует помнить, что любое заболевание лучше предупредить заранее. В случае удаления дисплазии до планирования беременности, зачатие нужно производить не раньше, чем через 3 месяца после проведения лечения.
Дисплазия шейки матки
Дисплазия шейки матки – патология, которая сопровождается нарушением дифференциации и роста клеток эпителия соответствующего органа. Она относится к числу предраковых заболеваний.
Беременность и проведение экстракорпорального оплодотворения на фоне дисплазии являются крайне нежелательными. Очень важно предварительно провести лечение для устранения проблемы.
Дисплазия и бесплодие
Сама по себе дисплазия не является причиной бесплодия. Тем не менее, она достаточно часто выявляется вместе с другими заболеваниями, которые могут привести к нарушению фертильности.
Часто дисплазия шейки матки сочетается с инфекциями, влияющими на фертильность. Они вызывают воспалительные процессы не только в матке, но и в маточных трубах, нарушая их проходимость.
При хирургическом лечении патологии достаточно часто используется метод прижигания измененного участка. На его месте формируется рубец, который может выступать физической преградой для продвижения сперматозоидов.
Для повышения шансов на беременность и её нормальное протекание, а главное – для профилактики рака шейки матки, необходимо вовремя проводить лечение дисплазии с использованием современных хирургических методов (аргоноплазменная коагуляция).
Дисплазия и беременность
Сама по себе дисплазия практически никогда не вызывает никаких симптомов. Признаками, которые иногда могут её сопровождать, являются:
Из-за скудности симптоматики дисплазия очень часто диагностируется уже во время беременности или при плановом осмотре у гинеколога. Она требует лечения, которое проводится медикаментозным путем. Оперативные вмешательства во время беременности противопоказаны. Хирургическое лечение назначается только после родов.
Беременность после дисплазии, а точнее после её обнаружения и излечения, наступает как обычно, если операция прошла без осложнений.
Дисплазия и ЭКО
Еще одним предраковым заболеванием, которое может стать причиной бесплодия или снижения шанса на беременность, является лейкоплакия. ЭКО в случае наличия этих патологических процессов обычно проводится только после лечения.
ЭКО при дисплазии шейки матки не относится к числу абсолютных противопоказаний к применению ВРТ. Тем не менее, процедура нежелательна, так как беременность может стать пусковым фактором в малигнизации очагов измененного эпителия.
Чтобы избежать риска развития рака шейки матки необходимо вначале удалить очаги дисплазии. Это делают при помощи:
Процедура проходит в амбулаторных условиях. После лечения и реабилитационного периода длиною несколько месяцев женщина может вступить в протокол ЭКО или забеременеть естественным путем.
Врачи «ВитроКлиник» проводят тщательное обследование женщины перед вступлением в программу ЭКО. Наши пациенты могут быть спокойны, что стимуляция овуляции не нанесёт вреда их здоровью.
Беременность у женщин после лечения цервикальных интраэпителиальных неоплазий
Адекватным лечением преинвазивной карциномы (тяжелой дисплазии) шейки матки у женщин репродуктивного возраста, согласно современным представлениям, является конизация шейки матки, которая подразумевает одновременно диагностическую и терапевтическую процедуру (4).
Не менее важным является вопрос о возникновении рецидивов во время беременности и после родов у женщин, перенесших инвазивные методы лечения предрака шейки матки (1, 5).
Частота наступления беременности после инвазивных методов лечения заболеваний шейки матки колеблется, по данным различных авторов, от 15,9 до 36,7% (2, 5). В литературе имеются разноречивые мнения о течении беременности и родов после деструктивных и инвазивных методов лечения.
Так, по данным M. Кasum (1991), частота срочных родов у пациенток после конусовидной эксцизии шейки матки составляет 66,2%, преждевременных – 14,7%, спонтанных абортов – 19,1% (8).
По данным Булгаковой С.В. (2007), частота самопроизвольного прерывания беременности у пациенток после ампутации шейки матки составила 20,3%, искусственное прерывание – 34,4%, оперативные роды – 14,1% и роды через естественные родовые пути – 29,6% (2).
В связи с этим целью данного исследования являлось определение особенностей течения беременности и родов у пациенток после инвазивных методов лечения цервикальных интраэпителиальных неоплазий шейки матки.
Материалы и методы
Для достижения поставленной цели нами проведен анализ течения беременности и родов у 50 беременных после инвазивных методов лечения CIN.
У 22 (44%) беременных в анамнезе была выявлена цервикальная интраэпителиальная неоплазия II (CIN II), что соответствует средней степени дисплазии, из них 10 (20,0%) пациенткам была произведена диатермокоагуляция (ДЭК) и 12 (24,0%) – радиокоагуляция.
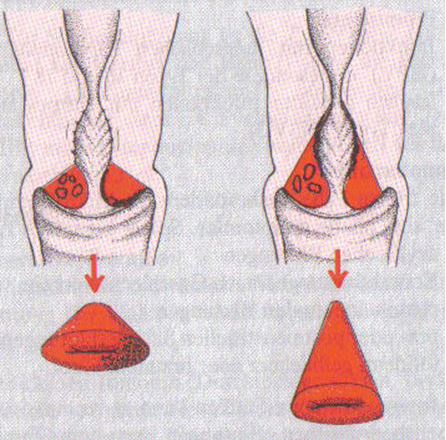
У 28 (56%) пациенток была диагностирована цервикальная интраэпителиальная неоплазия III (CIN III), включающая тяжелую дисплазию 20 (71,4%) и рак in situ 8 (28,6%). Из них 21 (42,0%) пациентке была произведена конизация шейки матки и 7 (14,0%) – ампутация шейки матки (см. рисунок).
Всем беременным проводилось комплексное обследование, включая общеклиническое, микроскопическое, бактериологическое исследования, выявление урогенитальных инфекций, включая вирус папилломы человека (ВПЧ) и его высокоонкогенные штаммы, методом полимеразной цепной реакции (ПЦР), расширенную кольпоскопию, цитологическое исследование мазков с экзо- и эндоцервикса, ультразвуковое исследование.
Результаты и обсуждение
Средний возраст обследуемых пациенток с CIN II в анамнезе составил 26,5 ± 3,2 года и с CIN III – 30,2 ± 4,5 лет. При анализе репродуктивной функции было выявлено, что данная беременность была первой у 4 (18,2%) беременных с CIN II и лишь у 3 (10,7%) пациенток с CIN III. У 18 (36,0%) женщин в анамнезе имелись выкидыши.
У 2 пациенток с CIN III беременность наступила после применения вспомогательных репродуктивных технологий. Первые роды предстояли 17 (34,0%) беременным.
Промежуток времени, прошедший после лечения цервикальной интраэпителиальной неоплазии до наступления настоящей беременности, составлял от 2 до 6 лет.
Учитывая этиологическую роль ПВИ в развитии предрака и рака шейки матки (1, 3, 7, 9), все пациентки на этапе лечения CIN проходили обследование с целью выявления ВПЧ. Интересным представляется факт обнаружения ВПЧ высокого риска (16, 18, 31, 33) до беременности у всех пациенток с CIN III и у 20 (90,9%) пациенток с CIN II. В связи с наличием ВПЧ все пациентки до и после проведения инвазивных методов лечения получали противовирусную и иммунокорригирующую терапию.
Основными жалобами беременных в первом и втором триместрах были ноющие и тянущие боли внизу живота, обильные выделения, тошнота, слабость. Обращало внимание отсутствие жалоб только у 12 (24,0%) обследованных беременных.
В I триместре беременности наиболее частым осложнением являлась угроза прерывания (74,0%) с ранних сроков, ранний токсикоз (28,0%), анемия (18,0%), кольпит (38,0%) бактериальный вагиноз (58,0%).
Во II триместре беременности также наблюдалась высокая частота угрозы прерывания беременности преимущественно у пациенток после конизации и ампутации шейки матки. Достаточно часто выявлялось диффузное утолщение плаценты (24,0%) и нарушение адекватной продукции околоплодных вод (8,0%), что являлось косвенными признаками нарушения функции фетоплацентарного комплекса (ФПК). Однако выраженные признаки внутриутробного страдания плода были выявлены лишь у 1 беременной с дихориальной диамниотической двойней. Одной из причин сохраняющейся угрозы прерывания беременности была истмико-цервикальная недостаточность (ИЦН), которая диагностирована у 18 (36,0%) беременных: у всех (7) пациенток после ампутации шейки матки, а также у 9 пациенток после конизации и у 2 пациенток после диатермокоагуляции (таблица 1). Отсутствие или выраженная деформация влагалищной порции шейки матки способствуют нарушению ее барьерной функции, обусловливают органическую или функциональную ИЦН, что в совокупности приводит к угрозе прерывания беременности и создает условия для восходящего инфицирования.
Доминирующим осложнением III триместра беременности была угроза преждевременных родов (64,0%), высокой оставалась частота анемии (22,0%) и гестоза (14,0%). Признаки внутриутробного страдания плода и фетоплацентарной недостаточности (ФПН) выявлены у 19 (38,0%) беременных, синдром задержки развития плода (СЗРП) – у 3 (6,0%), косвенные признаки дисфункции ФПК, такие, как маловодие или многоводие – у 5 (10,0%) беременных. Антенатальная гибель плода диагностирована у одной пациентки после ЭКО с дихориальной диамниотической двойней, перенесшей до беременности ампутацию шейки матки по поводу CIN III (таблица 2).
Бактериологическое и ПЦР-исследование соскобов из цервикального канала выявило практически у всех беременных нарушение микробиоценоза влагалища, а также высокую частоту урогенитальных инфекций: ВПЧ (42,0%), ВПГ (34,0%), ЦМВ (26,0%), уреаплазмы (22,0%), микоплазмы (12,0%), хламидии (8,0%), гарднереллы (32,0%), кандиды (38,0%). Чаще всего наблюдались ассоциации вирусов, бактерий и грибов, моноинфекция выявлялась лишь у (10,0%) пациенток.
Интересным представляется факт выявления ВПЧ (42,0%) у беременных после инвазивных методов лечения CIN. Несмотря на проводимые ранее инвазивные методы лечения, в том числе и хирургические, нами выявлена высокая инфицированность беременных ВПЧ.
При осмотре шейки матки в зеркалах было обнаружено, что только у 12 (24,0) беременных (преимущественно после применения радиоволнового метода лечения) отсутствовали патологические визуальные изменения шейки матки. Гипертрофия шейки матки наблюдалась у 3 (6,0%) беременных, рубцовая деформация шейки матки – у 32 (64,0%), эктропион – у 6 (12,0%), отсутствие влагалищной порции шейки матки (после ее ампутации) – у 7 (14,0%) пациенток.
Расширенная кольпоскопия позволила выявить специфические особенности шейки матки у всех беременных после инвазивных методов лечения. У большинства пациенток кольпоскопическая картина была неудовлетворительной:
Характерными особенностями появления децидуоза у пациенток после инвазивных методов лечения являлось наличие множественных очагов, локализующихся в области предполагаемого края коагуляции. Кровоточивость при осмотре была выявлена у 5 (10,0%) беременных.
Только у 8 (16,0%) женщин отсутствовали патологические изменения шейки матки.
Таким образом, практически все используемые инвазивные методы лечения заболеваний шейки матки обусловливают патологические изменения, затрудняющие впоследствии оценку ее состояния.
При проведении цитологического исследования мазков с экзо- и эндоцервикса выявлено преобладание мазков II типа по Паппаниколау (РАР-тест) – 46 (86%) и у 2 (4,0%) пациенток определялись мазки III типа.
Мазки I класса ( РАР I) не определялись ни у одной пациентки.
Отсутствие цилиндрического эпителия в мазках наблюдалось у 22 (44,0%) пациенток, койлоциты – у 2 (4,0%) пациенток, гиперпаракератоз в 16 (32%) наблюдениях.
Несмотря на радикальное лечение и последующее наблюдение, частота рецидивов CIN составила 4,0%. Рецидивы наблюдались у пациенток после диатермокоагуляции на фоне папилломавирусной инфекции.
У 19 (38,0%) беременных при отсутствии кольпоскопических признаков ПВИ и цитологических изменений было диагностировано бессимптомное ВПЧ-носительство.
Особое значение при ведении беременных, перенесших инвазивное лечение CIN, имеет лечение урогенитальных инфекций как основного этиологического фактора всех гестационных осложнений. Она предполагает назначение антибактериальной терапии со II триместра. Все пациентки получали Вильпрафен в дозе 500 мг 3 р./сут. в течение 10 дней. Санация влагалища осуществлялась назначением местных форм антибактериальных препаратов. Наиболее безопасным препаратом является Гексикон, который разрешен к применению во время беременности, начиная с ранних сроков. Это наиболее удобная лекарственная форма для местного лечения вагинитов. Гексикон в качестве действующего вещества содержит хорошо известный антисептик хлоргексидина биглюконат, а также полиэтиленоксидную основу (ПЭО), которая потенцирует лечебное действие хлоргексидина. Механизм бактерицидного действия препарата связан с диссоциацией солей хлоргексидина, в результате которой катионы активного вещества препарата связываются с отрицательно заряженными оболочками бактерий, приводя к потере бактериальной клеткой калия, фосфора, нарушению осмотического давления внутри клетки и ее гибели. Гексикон назначали по 1 свече 2 раза в день в течение 5-10 дней.
После 22 недель гестации назначали иммуномодулирующую терапию препаратами интерферона.
Лечение угрозы невынашивания осуществлялось с помощью спазмолитических, седативных, токолитических средств, витаминов. Прогестероновая недостаточность компенсировалась приемом микронизированного прогестерона.
Для профилактики и лечения ФПН применялись лекарственные средства антиоксидантного, метаболического действия, а также улучшающие микроциркуляцию и реологические свойства крови.
Несмотря на высокую частоту развития ИЦН хирургическая коррекция была произведена лишь 1 пациентке, остальным хирургическую коррекцию произвести было невозможно из-за наличия технических трудностей и отсутствия условий.
Сравнительный анализ исходов беременности у пациенток после инвазивных методов лечения CIN – исход беременности определяется течением всего периода гестации и состоянием шейки матки – представлен в таблице 3.
У одной беременной после ампутации шейки матки произошел самопроизвольный выкидыш во II триместре; у одной пациентки констатирована антенатальная гибель плода в 27 недель, по поводу чего было произведено малое кесарево сечение. Неразвивающаяся беременность диагностирована у 2 (4,0%) женщин.
Общая частота преждевременных родов составила 12,0%.
Обращает внимание высокая частота (48,0%) оперативного родоразрешения после инвазивных методов лечения.
Показаниями к кесареву сечению являлись: конизация и ножевая ампутация шейки матки в анамнезе. Общая частота неблагоприятных исходов беременности (спонтанные аборты, неразвивающаяся беременность, антенатальная гибель плода) составила 4 (8,0%).
Эти данные являются убедительным аргументом, доказывающим необходимость и очевидную эффективность проведения прегравидарной подготовки женщинам, включающей лечение урогенитальной инфекции, выявление и лечение заболеваний шейки матки до наступления беременности. Учитывая минимальную частоту гестационных осложнений и патологических изменений шейки матки после применения радиоволнового метода лечения CIN, он может считаться наиболее целесообразным для женщин, планирующих беременность.
Таким образом, пациентки после инвазивных методов лечения цервикальных интраэпителиальных неоплазий представляют группу высокого риска по развитию гестационных осложнений, что диктует необходимость тщательного наблюдения, включающего оценку состояния шейки матки в динамике, адекватную терапию урогенитальных инфекций, профилактику невынашивания и ФПН.
Не верьте мифам – спросите эксперта! Дисплазия шейки матки при беременности: можно ли сохранить, выносить и родить?
Опасна ли дисплазия шейки матки при беременности
Д.м.н., профессор Сеченовского университета, онколог, хирург, онкогинеколог, гинеколог-иммунолог, эксперт по лечению дисплазии, предраковых и опухолевых заболеваний шейки матки.
В этом материале я не буду рассказывать, что такое дисплазия шейки матки. Об этом я много и подробно пишу в других своих статьях. Чтобы понять суть дисплазии, я настоятельно рекомендую предварительно ознакомиться с материалом про начальную форму дисплазии шейки матки, так как под этим диагнозом скрываются два разных по своему канцерогенному потенциалу заболевания. Соответственно, отличаются их риски в отношении беременности, подходы к лечению и озабоченность по поводу исхода.
Здесь мы не будем углубляться в особенности дисплазии. Мы будем говорить только о том, что делать, если диагноз «дисплазия» ставится во время планирования или во время беременности. Итак, начнем.
Можно ли забеременеть при дисплазии шейки матки
Меня часто спрашивают, мешает ли дисплазия шейки матки забеременеть. Если дисплазия обнаружена во время планирования беременности, влияет ли дисплазия на зачатие? Возможно ли забеременеть на ее фоне?
Да, она снижает шансы на зачатие, но ничуть не исключает его. Чисто физически забеременеть на фоне дисплазии вполне возможно. Но как врач я категорически не рекомендую беременеть на ее фоне.
Можно ли планировать беременность на фоне дисплазии?
Итак, можно ли беременеть при дисплазии?
К беременности я всегда советую готовиться – посетить гинеколога, сдать анализы на инфекции, пролечить их.
И не важно, когда был поставлен диагноз – год назад или вы только что узнали о нем. Даже если ваш лечащий врач когда-то принял решение о наблюдении дисплазии, планировать беременность на фоне этого диагноза нежелательно. Здесь возможны два варианта лечения.
Вариант 1. Ваш диагноз – легкая форма дисплазии (ее второе название – LSIL). В этом случае вам нужно провести дообследование и исключить возможность ВПЧ-ассоциированной дисплазии.
Если обследование исключает наличие вируса папилломы человека, можно говорить, что бактериальное воспаление на шейке вызвало лёгкую дисплазию. Например такие инфекции инфекция как хламидии или микоплазмы.
Такая дисплазия не относится к предраковым заболеваниям. Но любая длительно протекающая инфекция негативно сказывается на способности женщины к зачатию и вынашиванию. Соответственно, можно говорить, что в какой-то степени дисплазия мешает забеременеть. Воспалительный процесс также негативно отражается на развитии плода и повышает риск развития многочисленных врожденных заболеваний.
Очевидно, что ни один врач не даст вам совет, как забеременеть при дисплазии: в первую очередь вам нужно не беременеть, а найти причину дисплазии и пролечить ее. Только такой подход обоих родителей к планированию послужит залогом рождения здорового ребенка.
Вариант 2. Дисплазия спровоцирована вирусом папилломы человека. Легкую дисплазию на стадии LSIL гинекологи обычно наблюдают и не лечат, так как принято считать, что она способна к самоизлечению.
Но подготовка к беременности – другое дело, так как во время беременности есть риск злокачественной трансформации. Если на фоне легкой дисплазии определяется высокая вирусная нагрузка и экспрессия белка р16, такую форму дисплазии настоятельно необходимо пролечить еще на этапе планирования.
И ни в коем случае нельзя планировать беременность на фоне ЦИН 2, ЦИН 3, тем более – на фоне рака ин ситу. Такие формы дисплазии относятся к предраковым заболеваниям шейки матки (истинный предрак) и обязательно требуют лечения.
Я всегда рекомендую пройти лечение дисплазии методом фотодинамической терапии (ФДТ). В 2019 году исполняется 10 лет с тех пор, как я провёл первый сеанс ФДТ по поводу рака ин ситу шейки матки.
— это единственный нехирургический метод лечения дисплазии,
— лечит дисплазию с минимальной потерей тканей,
— восстанавливает здоровый эпителий здоровой шейки матки,
— отсутствие хирургической травмы исключает формирование рубца,
— сохраняет целостность шейки для зачатия, вынашивания и естественных родов,
— не увеличивает риск выкидышей,
— прицельно устраняет атипичные клетки,
— устраняет вирус папилломы человека в шейке матки,
— служит надежной профилактикой рецидивов дисплазии и раковой трансформации,
— в 95% случаев одной процедуры ФДТ достаточно для полного выздоровления.
Обычно же в качестве лечения предлагают лазерную вапоризацию, радиоволновую эксцизию или конизацию шейки матки. Но эти методы лечения ассоциированной с ВПЧ дисплазии вызывают осложнения, которые негативно сказываются на зачатии и увеличивают риски невынашивания. О них и поговорим.
Сложности планирования беременности после лечения дисплазии шейки матки методом конизации или эксцизии
Можно ли забеременеть после лечения дисплазии шейки матки – частое опасение планирующих беременность женщин. Я не буду тенденциозно утверждать, что женщина после конизации теряет способность зачать, выносить и самостоятельно родить.
Но как показывает практика, рисков у этой категории пациенток становится больше. Поэтому вопрос, можно ли родить после дисплазии, далеко не праздный. По определенным причинам конизация зачастую затрудняет зачатие, вынашивание и роды. А в ряде случаев беременность после «прижигания» дисплазии шейки матки становится попросту невозможной.
Этот отзыв я позаимствовал на форуме:
«Девочки, ситуация такая: после конизации шейки матки в 2014 году, во время беременности пришлось наложить швы на шейку в 16 недель (сейчас уже 28 недель), шейка по цервикометрии сейчас 1 см, была 28 мм. Были ли у кого такие ситуации, доносили ли ребёнка до положенного срока? Думаю, выдержит ли такая короткая шейка со швами. Мне отказались ставить дополнительно пессарий, типа не на что уже».
Единственное, что может предложить медицина этой женщине – строгий постельный режим. Фактически, ей придется «вылежать» беременность на протяжении еще трех месяцев.
Конечно, анатомия шейки матки у каждой женщины разная. И объем удаленного конуса шейки матки – тоже. Но в общем и целом конизация оказывает отрицательное влияние и имеет негативные последствия для планирующих беременность:
1. Даже самая щадящая конизация необратимо изменяет анатомию шейки матки и цервикального канала.
2. В цервикальном канале возможно образование так называемых рубцовых стриктур – рубцов, которые закрывают просвет шейки матки и являются препятствием для сперматозоидов, приводя в ряде случаев к бесплодию.
3. Вместе с конусом из цервикального канала удаляются и железы, ответственные за выработку цервикальной слизи. Она служит барьером для инфекции и помогает сперматозоидам попадать в матку в период овуляции. Потеря смазки повышает риск воспалительных заболеваний матки, труб и яичников и ухудшает прогноз на успешное зачатие.
Вот еще один показательный комментарий на форуме:
«– Моей подруге разрешили планировать только после повторного приёма у врача, чтобы убедиться, что точно всё зажило. Примерно, месяца через 2 она только планировать стала. К сожалению,так и не получилось у неё забеременеть после конизации(((.
– По идее конизация никак не влияет на зачатие. Скорее всего причина в другом,либо просто не время. Удачи ей и скорейшего малыша!)
– Нет, к сожалению, причина именно в конизации. Шейки нет, а в ней основной процесс капацитации спермотозоидов идёт. До этой процедуры подруга была супер плодовитой. Уже больше 10 лет прошло-нет детей ((((.»
4. Увеличенный риск воспалительных процессов также отрицательно влияет на успешное зачатие и вынашивание.
5. Изменяется анатомия шейки матки. Она хуже выполняет свою «запирающую» функцию, что повышает риск развития так называемой истмикоцервикальной недостаточности, когда на поздних сроках беременности шейка раскрывается под тяжестью плода. Возрастает риск невынашивания.
6. Иногда конизация шейки – это ее ампутация. У некоторых нерожавших женщин шейка матки настолько анатомически мала, что проведение полноценной конизации по объему приближается к полноценной ампутации шейки.
Нужно понимать, что конизация устраняет только видимые глазу участки дисплазии, но никак не лечит вирус папилломы человека. Даже при высокой конизации пораженный вирусом эпителий часто сохраняется в верхних отделах цервикального канала шейки матки.
Но проблема конизации не только в сохранении ВПЧ. Зачастую хирург в буквальном смысле действует «на ощупь», так как не имеет возможности оценить объем операции – определить размер и глубину зоны, которую необходимо отрезать. А в отношении цервикального канала ситуация становится патовой: там врач не видит абсолютно ничего.
Поэтому самое серьезное последствие конизации и классических методов лечения для планирующей беременность – это высокий риск рецидива дисплазии и перехода ее в рак.
Рецидив развивается в 50-70% случаев в течение года после операции и часто возникает на фоне желанной беременности. К сожалению, будущая мама получает в этом случае не только переживания, но и рекомендации к прерыванию.
ФДТ исключает саму возможность для врача «работать на глазок»: фотосенсибилизатор накапливается буквально в каждой атипической клетке, и при правильном облучении запустит фотохимические реакции, которые приведут к гибели всех измененных клеток.
Увы, не смотря на риски осложнений, конизация все еще остается самым распространенным методом лечения дисплазии шейки матки.
В качестве иллюстрации приведу еще один не придуманный отзыв с форума:
Сложность родов после конизации и эксцизии шейки матки
Любая операция на шейке матки (абляция, эксцизия, криодеструкция, вапоризация и конизация) отрицательно влияет на ее способность раскрываться перед родами до полноценного родового канала.
«конизация не показание к кесареву с. но учтите, что любое лечение шейки это всегда риск, что она не раскроется в родах. у меня, к сожалению, так и вышло. но в конце концов это не так важно))) главное здоровый малыш»
«мне делали диатермоконизацию шейки матки (онко).родов не было (категорически запретили,ибо рубцы после этой операции слишком большие).было КС.»
Зачастую после конизации женщине доступен только один способ родоразрешения методом кесарева сечения. Рожденные таким образом дети имеют свои особенности развития и адаптации.
Когда можно планировать беременность после дисплазии шейки матки
Вопрос планирования беременности после лечения дисплазии нужно решать с лечащим врачом.
Своим пациенткам после лечения я рекомендую планировать беременность через 5-6 месяцев после процедуры ФДТ, сразу после второго отрицательного контроля, который подтверждает выздоровление. Первый контрольный осмотр проводится через 2 месяца после ФДТ, второй – через 6 месяцев после первого.
После конизации, лазерной вапоризации, диатермокоагуляции и эксцизии нужно дождаться второго контрольного осмотра и «чистых» анализов с отсутствием атипии. Таким образом, беременность обычно можно планировать через 10-12 месяцев после операции.
Что делать, если вирусная дисплазия обнаружена во время беременности
В жизни часто бывает так, что желанная беременность наступает без какого-либо планирования. Дисплазия шейки матки во время беременности имеет массу тонких нюансов, которые считаю очень важным осветить.
Вне зависимости от тяжести дисплазии (CIN1, CIN2, CIN3 или рак in situ), ваш гинеколог направит вас на консультацию в онкодиспансер. А вот тактика лечения в этих ситуациях может очень сильно различаться. Здесь вариантов несколько:
— диагноз «дисплазия» LSIL поставлен на ранних сроках беременности,
— диагноз «дисплазия» LSIL поставлен поздних сроках беременности,
— диагноз «дисплазия» HSIL поставлен на ранних сроках беременности,
— диагноз «дисплазия» HSIL поставлен поздних сроках беременности.
Морально вы должны быть готовы к тому, что на ранних сроках беременности вам будут рекомендовать прерывание и безотлагательное лечение дисплазии. Почему?
Любой гинеколог опасается, что дисплазия на фоне беременности перерастет в рак. Особое опасение у врачей вызывает изменение гормонального фона беременной – считается, будто рак шейки матки гормонально зависим и на фоне беременности быстро прогрессирует.
О том, возможно ли сохранить беременность при таком настрое врачей и как это сделать, мы и поговорим ниже.
Диагноз «дисплазия» LSIL поставлен на ранних сроках беременности
При лёгкой и умеренной степени дисплазии шейки матки я рекомендую сохранять беременность и рожать. Опасения гинекологов о влиянии изменения гормонального фона на прогрессирование дисплазии и ее трансформацию в инвазивный рак не находят подтверждения.
Научные исследования не обнаруживают прямой связи между беременностью и скоростью перерождения ЦИН 3 в инвазивный рак. Таким образом, риски беременной не превышают обычные риски.
Вы успеете родить и вылечить дисплазию после родов.
Есть и еще один немаловажный момент. При беременности у женщины понижается иммунитет. Этот природный механизм называется иммуносупрессией. Он необходим, чтобы материнский организм не отторг плод с чужими генами и беременность благополучно развивалась.
На фоне пониженного иммунитета любые проявления инфекции обостряются. И ВПЧ не является исключением. Те изменения эпителия, которые активация вируса папилломы вызывает в шейке матки во время беременности, интерпретируются как более тяжелая степень дисплазии, чем это есть на самом деле. Об этой особенности знают далеко не все специалисты.
Диагноз «дисплазия» LSIL поставлен на поздних сроках беременности
Такая дисплазия шейки матки у беременных обычно не должна вызывать никаких опасений. Даже если дисплазия прогрессирует, после 23 недели врачи обычно сохраняют беременность. Практика показывает, что у вас будет достаточно времени родить и вплотную заняться ее лечением после родов.
Дисплазия HSIL обнаружена на поздних сроках беременности
Что делать, если во время беременности обнаружена тяжелая степень дисплазии HSIL – CIN 3 или рак in situ?
Эти серьезные диагнозы.
Такая дисплазия шейки матки во время беременности требует дообследования. Необходимо максимально объективно подтвердить диагноз и исключить наличие инвазивного процесса – то есть, рака. Вот порядок действий:
– МРТ органов малого таза для исключения объёмного образования в шейке матки,
– биопсия шейки матки. Рекомендую привезти ко мне стекла для пересмотра.
Тяжелая дисплазия во время беременности ставит гинеколога перед очень непростым выбором. Вам нужно быть готовой к тому, что ваш врач будет настаивать на прерывании.
Для жительниц столичного региона в такой ситуации я могу посоветовать компетентного онкогинеколога Короленкову Л.И., которая у своих пациенток старается сохранять беременность даже на фоне тяжелых форм дисплазии. Но должен предупредить, что Любовь Ивановна – сторонник конизации шейки матки, которую применяет для профилактики прогрессирования дисплазии.
Нужно ли делать аборт при дисплазии
В каких случаях и на каких сроках дисплазия при беременности требует прерывания?
Здесь я озвучу частное мнение, основанное но собственном опыте и опыте коллег. Но медицина пока не выработала общего взгляда на эту проблему, и ваш лечащий врач может смотреть на тот же вопрос иначе.
Повторюсь, что любая дисплазия на любой стадии, которая ассоциирована с ВПЧ инфекцией, относится к предраковым заболеваниям шейки матки и имеет риск злокачественной трансформации.
Если выявленная дисплазия стадируется как LSIL (ЦИН 1), нужно дообследоваться и под наблюдением гинеколога и онкогинеколога попытаться максимально сохранять беременность.
Есть вероятность, что ваш врач будет иметь другой взгляд на вопрос сохранения. Здесь медицинская практика не дает нам никакой подсказки, как действовать правильно.
Если дисплазия выявлена на ранней стадии беременности и диагноз звучит как ЦИН 3 или рак ин ситу, здесь очень сложно дать определенный ответ. Реальность такова, что в женской консультации и в онкодиспансере вам порекомендуют прервать беременность. Акушеры-гинекологи и онкологи опасаются, что на фоне иммуносупрессии или под влиянием гормональных изменений злокачественная трансформация дисплазии ускоряется.
На самом деле, опыт наблюдений и объективные литературные данные показывают, что дисплазия у беременных не прогрессирует в инвазивный рак быстрее, чем в любой другой ситуации, и обычно лечение возможно отложить до момента родов. Но риск прогрессии CIN III в инвазивный рак все равно сохраняется.
Поэтому рекомендовать прерывание я могу только на фоне угрожающей жизни беременной динамики. Например, женщина забеременела с легкой дисплазией, к 12 неделе дисплазия стадируется как тяжелая, а к 23 неделе есть подозрения на инвазию, подтвержденную на МРТ.
Пожалуй, единственный выход из этой сложной ситуации – искать «своего» врача, который будет готов вести беременность на фоне дисплазии.
С дисплазией шейки матки рожать можно. Примером может служить моя пациентка из Астрахани, которая проходила лечение методом ФДТ после родов. Она выносила своего малыша, имея диагноз «рак ин ситу» в начале беременности. Сейчас она счастливая здоровая мама и воспитывает двух детей.
Лечение дисплазии после родов методом ФДТ
Еще один частый вопрос – может ли дисплазия пройти после родов самостоятельно? В классической литературе считается, что LSIL часто излечивается самостоятельно. Но мой опыт наблюдения за вирус-ассоциированными дисплазиями не позволяет разделить это мнение.
Дисплазия шейки матки после родов нуждается в обязательном лечении. Это заболевание относится к предраковым и не терпит попустительского к себе отношения.
Через 1 месяц после родов вам нужно пройти обследование и сдать подготовительные анализы. Процедура ФДТ будет проведена на втором месяце после родов.
Алгоритм не меняется, если после родов наблюдается рецидив дисплазии после конизации. Выполнение ФДТ рекомендовано также для профилактики рецидивов.
Можно ли рожать при дисплазии шейки матки
Вопрос о том, каким способом можно рожать с дисплазией шейки матки – естественным путем или методом кесарева сечения – решается в каждом случае индивидуально.
Мои рекомендации имеют два основания.
С одной стороны, травмирование шейки матки с дисплазией при родах крайне нежелательно. Такая травма серьезнее, чем хирургическое воздействие, и может спровоцировать ощутимые проблемы.
С другой стороны, у некоторых моих пациенток ВПЧ 16 и 18 типов обнаруживаются еще до начала половой жизни. А коллеги наблюдают кондиломы в аноректальной области уже у пятилетних детей. Это означает, что вирус папилломы передается не только при половом контакте, но и через родовые пути, от матери к ребенку. И в процессе родов вероятность заражения новорожденного ВПЧ очень высока.
Впрочем, вам нужно быть готовой, что при отсутствии других показаний к кесареву сечению, ваш акушер сочтет ВПЧ недостаточным основанием для искусственного родоразрешения. В этом случае я могу дать только один совет – найти специалиста, взгляды которого на метод родоразрешения совпадают с вашим.
Дисплазия и ЭКО
Репродуктологи отказывают в ЭКО и ИКСИ женщинам с диагнозом «дисплазия», даже если вы пролечились и здоровы. Считается, что гормональная стимуляция повышает риски рецидива.
Основываясь на собственном опыте и литературных данных, я не вижу противопоказаний к ЭКО после дисплазии. Если в процессе планирования, стимуляции и вынашивания беременности вы будете находиться под регулярным наблюдением онкогинеколога (и только в этом случае!), этого вполне достаточно, чтобы вовремя предупредить возможные неприятности.
Поэтому, если вы хотите родить малыша, я рекомендую в общении с репродуктологом умолчать о перенесенной дисплазии и проведенной конизации, если таковая имела место быть.
Чтобы сохранить целостность матки и повысить успешность применения вспомогательных репродуктивных технологий, я в очередной раз буду рекомендовать сделать свой выбор не в пользу конизации, а пролечить дисплазию методом ФДТ. Здоровая шейка значительно увеличивает шансы на успешную беременность и роды.
Прием ведет Афанасьев Максим Станиславович, акушер-гинеколог, онкогинеколог, онколог, иммунолог, доктор медицинских наук, профессор и член ученого совета Первого МГМУ им. И.М. Сеченова МЗ РФ, эксперт по лечению дисплазии шейки матки.
После лечения я поддерживаю обратную связь со всеми пациентками и решаю все возникающие вопросы. Гепатит и положительный ВИЧ статус не является противопоказаниями для лечения методом ФДТ.