при тахикардии можно ли рожать самой у матери
Чем опасна синусовая тахикардия при беременности
При беременности женщина переживает особое состояние своего организма. И радость от предстоящего материнства не должна омрачиться проблемами с сердечно-сосудистой системой. Что делать, вы носите малыша, а вам поставили синусовую тахикардию? Разберемся с этим диагнозом.
Беременность – это не только приятный период в жизни девушки. Это еще и ответственное время, когда будущая мать должна с особым вниманием относиться к своему здоровью. Из-за возросшей нагрузки на организм, у женщин могут развиваться разнообразные нарушения работы сердечно-сосудистой системы.
Приступы тахикардии при беременности – это частое явление, которое сопровождает процесс беременности.
Причины

Отметим тот факт, что причины тахикардии при беременности на ранних сроках необходимо выявлять и контролировать с особым вниманием. Ведь от правильности диагностики женщины во многом зависит течение беременности, здоровье плода и будущей матери.
Легкая степень синусовой тахикардии у беременных считается нормальным явлением и не требует лечения. Приступы слишком частого ритма сердечной мышцы возникают и пропадают внезапно. Что делать в этот момент?
В это время просто нужно попытаться успокоиться и максимально расслабиться, не реагировать на нервные раздражители. Постараться остаться одной и успокоиться. Сердце будущей матери работает «за двоих», поэтому сокращается несколько более интенсивно от обычного, поэтому в последнем триместре синусовая тахикардия довольно часто встречается у женщин и не является поводом для беспокойства.
Но если у пациентки диагностируют патологическую форму болезни на фоне беременности, то такое состоянии требует внимания со стороны врачей.
Симптомы

Во время беременности женщине ни в коем случае не рекомендуется подвергать себя чрезмерным физическим нагрузкам или переживать какие-либо нервные потрясения. Если у пациентки возникла тахикардия на фоне вынашивания плода, то врачи настоятельно советуют ей уберечь себя от всяческой активности, больше отдыхать и расслабляться.
Подобные меры в большинстве случаев помогают избежать усиления ЧСС (частоты сердечных сокращений) и приступов тахикардии. Но если после отдыха пациентки этого не произошло, симптомы остались, ей стоит обратиться к врачам за помощью.
Если тахикардия при беременности имеет патологический характер, то решать эту проблему нужно только с помощью квалифицированных врачей в условиях современных клиник. Поэтому так важно своевременно диагностировать и начать лечить подобное заболевание.
Возможные осложнения
Какие осложнения может вызвать синусовая тахикардия для беременной? Беременность — это такой период в жизни женщины, когда повышаются риски возникновения множества заболеваний или осложняются имеющийся проблемы со здоровьем.
Если не лечить данное заболевания, пустив его развитие на самотек, может произойти нарушение работы нервной системы, изменится эмоциональный фон, могут усилиться перепады настроения, появиться нарушение сна и состояние вялости. В итоге иммунитет женщины снизится, а и без того ослабленный организм будет постоянно пребывать в ослабленном состоянии.
Такие проблемы у беременной женщины могут негативным образом повлиять на состояние ее организма и качество ее жизни. К тому же при подобном заболевании возрастает риск осложнений беременности и родоразрешения. Именно поэтому проблемы с сердцем у будущей мамы должны быть выявлены на ранних сроках для успеха их лечения.
Лечение и его особенности
Тахикардия у беременной женщины требует тщательной диагностики и правильной схемы лечения. В первую очередь, больной назначают исследования крови и ЭКГ. В отдельных случаях по настоянию врача можно пройти дополнительные процедуры.
Лечение тахикардии при беременности нельзя проводить непоследовательно. Если врач составил схему лечения при помощи медикаментов, консультаций у психоаналитика или невропатолога, этой схемы необходимо неукоснительно придерживаться.
Если вы переживаете за свое здоровье и здоровье будущего малыша, при появлении симптомов тахикардии обратитесь к врачу-гинекологу или посетите кардиолога. Безопасная для здоровья диагностика поможет точно установить диагноз или успокоить будущую маму, если опасения не подтвердятся.
При тахикардии можно ли рожать самой у матери
ГБУЗ «Московский областной научно-исследовательский институт акушерства и гинекологии», Москва
Введение
N. Ghosh и соавт. выявили в 2011 г. отсутствие рандомизированных контролируемых исследований по данной проблеме [1], проанализировав с 1950 по 2010 г. 38 работ, касающихся лечения пароксизмальных тахикардий у беременных. Таковых исследований не появилось и за последние годы. Целью настоящей статьи стала попытка обобщения данных литературы и собственного опыта работы в специализированном акушерском стационаре с точки зрения оптимизации подходов к медикаментозной коррекции пароксизмальных суправентрикулярных тахикардий у беременных.
Суправентрикулярная пароксизмальная тахикардия (СВПТ) определяется как внезапно возникающая и прекращающаяся с частотой сердечных сокращений более 120 в минуту [2]. Наиболее часто ее источником служит атриовентрикулярный узел (АВ-узловая реципрокная пароксизмальная тахикардия). Морфологической основой СВПТ могут быть и синдромы предвозбуждения миокарда (синдром Вольфа–Паркинсона–Уайта – WPW [Wolff-Parkinson-White] и Клерк–Леви–Кристеско – CLC [Clerc-Levy-Cristesco]). В такой ситуации СВПТ отмечается в 1,2 случая на 1 тыс. населения. У половины пациентов возникновение СВПТ сопровождается определенными жалобами и объективными симптомами (сердцебиение, одышка, гипотония, головокружение, синкопальные состояния) [3].
При беременности СВПТ встречается у 1 из 8000 женщин [3]. Наличие беременности обычно усиливает симптомы и утяжеляет ее течение, что отмечается в 20% наблюдений [4–6]. Развитие СВПТ может возникать при постуральном синдроме, связанном с синкопальными состояниями и тахикардией, возникающими в ортостазе из-за автономной дисфункции [7]. Прогноз при развитии постуральной тахикардии благоприятный. Прогноз неосложненной СВПТ также достаточно благоприятен, хотя данные о течении беременности у таких пациенток крайне скудны. Описано лишь 2 летальных исхода, связанных с СВПТ у беременных [8, 9]. Проводимое у таких пациенток кесарево сечение может приводить к увеличению риска в отношении матери, а в случаях недоношенности – для плода. Наличие пароксизмальной тахикардии до беременности и ее возникновение в дальнейшем ухудшает перинатальный прогноз независимо от других факторов риска [10].
Диагностика
Диагноз СВПТ верифицируется при регистрации электрокардиограммы (ЭКГ) или суточном мониторировании ЭКГ по Холтеру.
Беременность служит определенным фактором риска для возникновения СВПТ [5]. В основе этого лежат гемодинамические и гормональные изменения, свойственные беременности. Увеличение объема циркулирующей крови, характерное для беременных, может усиливать возбудимость миокарда, а учащение синусового ритма –
инициировать механизм re-entry («повторного входа»), лежащего в основе рассматриваемого нарушения ритма.
Кроме того, увеличение содержания эстрогенов, отмечаемое при беременности, усиливает возбудимость не только мышцы матки, но и миокарда [11, 12]. Эстрогены обладают способностью повышать чувствительность миокарда к катехоламинам, увеличивая число α-адренергических рецепторов [13]. Применение окситоцина, развитие гипоксии и болевого стресса могут потенцировать СВПТ при синдроме WPW [14].
Лечение
Лечение СВПТ у беременных может представлять определенные трудности. Во-первых, большинство антиаритмических препаратов и их метаболиты обладают способностью проходить плацентарный барьер и воздействовать на плод. Использование ряда антиаритмических препаратов до 8-й недели беременности потенциально тератогенно. Во-вторых, ряд физиологических эффектов, отмечаемых при беременности, таких как увеличение сердечного выброса и объема циркулирующей крови, гипопротеинемия, нарушение секреторной и моторной функции желудочно-кишечного тракта, гормональная стимуляция ферментов печени, могут влиять на абсорбцию, биодоступность и выведение большинства препаратов, в т.ч. антиаритмиков.
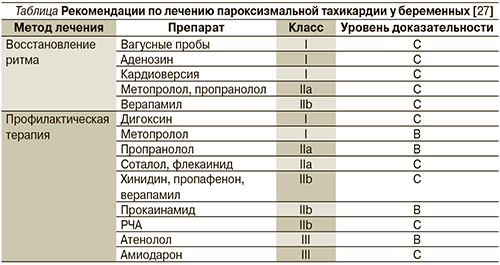
Купирование СВПТ осуществляется проведением наиболее эффективных из вагусных проб (проба Вальсальвы, массаж синокаротидной зоны) (Класс рекомендаций I, уровень доказательности IC) [15]. В отсутствие эффекта хорошо зарекомендовало себя использование аденозина, являющегося нуклеотидом пурина и обладающего угнетающим действием на синусовый узел, что способствует купированию тахикардии. Несмотря на увеличение объема циркулирующей крови при беременности, концентрация аденозиндеаминазы, фермента, ответственного за деградацию аденозина, снижается, поэтому внутривенного введения 6–12 мг препарата в большинстве случаев достаточно для купирования тахикардии. Препарат довольно быстро метаболизируется с периодом полувыведения около 10 секунд, он безопасен и эффективен для купирования СВПТ у беременных [6, 16, 17]. В литературе не описано серьезных осложнений после использования аденозина, однако имеется одно сообщение о развитии брадикардии у плода. Это свидетельствует о проходимости плацентарного барьера для этого препарата и необходимости мониторирования частоты сердечных сокращений у плода [18].
Антагонист кальция верапамил является столь же эффективным препаратом, как и аденозин, для перевода СВПТ в синусовый ритм [18] (Класс рекомендаций IIb, уровень доказательности IC). Однако периферическая вазодилатация и отрицательный инотропный эффект являются нежелательными побочными эффектами верапамила, поэтому отношение практикующих врачей к его использованию весьма различно [19, 20]. Привлекает токолитическое действие, свойственное препаратам этой подгруппы, что делает их предпочтительными в случаях угрозы преждевременных родов [21, 22]. Необходимо помнить, что верапамил противопоказан при СВПТ, являющейся следствием существования синдрома WPW, в связи с возможностью ускорения проведения возбуждения по дополнительным путям и увеличения частоты тахикардии.
Бета-адреноблокаторы относятся к препаратам, риск применения которых во многих случаях меньше риска продолжения СВПТ. Они хорошо переносятся и зарекомендовали себя с положительной стороны при лечении артериальной гипертензии у беременных [23]. Бета-адреноблокаторы являются препаратом выбора для пациенток с тахикардией, обусловленной синдромом WPW.
На любых сроках гестации могут назначаться сердечные гликозиды [24].
Хорошим купирующим эффектом обладает кордарон, однако пероральное использование препарата токсично для плода [25]. Тем не менее появились сообщения о безопасном использовании кордарона беременными [26].
При необходимости (развитие выраженной гипотензии, потеря сознания) на любых сроках гестации без побочных эффектов для матери и плода может быть использована электрическая кардиоверсия разрядом 50–100 Дж [27] (Класс рекомендаций I, уровень доказательности IC) или чреспищеводная кардиостимуляция [28]. Больным с рецидивирующей и тяжело протекающей СВПТ может потребоваться консультация кардиохирурга для решения вопроса об аблации дополнительных АВ-путей.
Постоянная антиаритмическая терапия показана беременным с постоянно возвратной СВПТ, протекающей с высокой частотой сердечных сокращений (более 150 в минуту), выраженными субъективными симптомами (сердцебиение, одышка при любом положении тела), существенной гипотензией (систолическое артериальное давление – АД менее 70 мм рт.ст.), пресинкопальными и синкопальными состояниями, синдромом задержки развития плода.
В 2003 г. опубликованы рекомендации Американского и Европейского обществ кардиологов по лечению СВПТ у беременных (см. таблицу) [29].
В соответствии с этими и более новыми рекомендациями Европейского общества кардиологов 2011 г. [15] препаратами первой линии являются дигоксин и β-адреноблокаторы, прежде всего пропранолол и метопролол.
Наиболее безопасен препарат дигоксин [30], однако его эффективность для профилактики СВПТ в больших рандомизированных исследованиях еще не доказана.
Использования β-адреноблокаторов лучше избегать в I триместре беременности из-за опасности развития внутриутробной задержки развития плода, что описано в случаях использования пропранолола [30] и атенолола [31]. Из побочных эффектов описаны случаи развития брадикардии и метаболические изменения у плода, гипогликемия у матери и преждевременные роды. Однако в проспективных рандомизированных исследованиях не доказано увеличения частоты этих осложнений на фоне применения β-адреноблокаторов по сравнению с плацебо. Теоретически более предпочтительным выглядит использование кардиоселективных β1-адреноблокаторов (метопролол) из-за возможности развития периферической вазодилатации и снижения тонуса матки (класс рекомендаций I, уровень доказательности IC). Атенолол не должен использоваться при лечении любых форм аритмий (класс рекомендаций III, уровень доказательности IC).
Препаратом, обладающим, по нашим данным, хорошим профилактическим эффектом при СВПТ, является соталол (класс рекомендаций IIa, уровень доказательности IC). Относясь к группе кордарона, но не имея в своем составе йода, соталол является неселективным без внутренней симпатомиметической активности β-адреноблокатором, безопасность использования которого беременными доказана [32]. Соталол обладает способностью проходить плацентарный барьер, накапливается преимущественно не в тканях плода, а в амниотической жидкости. Использование соталола не приводит к развитию синдрома задержки развития плода [33]. Препарат назначается в начальной дозе 20 мг 2 раза в сутки с постепенным увеличением до 80 мг 2 раза в сутки до прекращения или существенного урежения эпизодов СВПТ.
Наблюдение за 64 беременными с СВПТ, причиной которых у 27 (42,1%) пациенток был манифестирующий синдром WPW, показало высокую эффективность профилактического использования соталола. У всех пациенток соталол вызывал снижение АД, что требовало титрования дозировки или приема небольших дозировок препарата. Применение препарата в 23,4% позволило купировать пароксизмы тахикардии, а еще в 65,6% отмечено уменьшение длительности пароксизмов или лучшая переносимость последних (отсутствие синкопальных состояний, облегчение субъективных ощущений сердцебиения). Лишь у 7 (10,9%) пациенток не было отмечено эффекта от лечения. В этих случаях в терапии использовали конкор или рекомендовали только купирование длительных пароксизмов по «03» внутривенным введением АТФ или верапамила. У двух женщин с непрерывно рецидивирующей СВПТ, продолжавшейся на фоне антиаритмической терапии (β-адреноблокаторы и соталол), отмечено преждевременное развитие родовой деятельности на сроке 32–36 недель.
Сведения об использовании флекаинида, пропафенона, хинидина и прокаинамида крайне ограничены. Тем не менее в случае неэффективности применения дигоксина или β-адреноблокаторов для профилактики СВПТ наряду с соталолом рекомендовано использование флекаинида (класс рекомендаций IIa, уровень доказательности IC) [15]. При использовании хинидина отмечается развитие тромбоцитопении у плода и токсичность в отношении 8-й пары черепно-мозговых нервов [30].
При неэффективности профилактической медикаментозной терапии или наличии противопоказаний к ее проведению может выполняться, желательно со II триместра беременности, радиочастотная аблация (РЧА) дополнительных путей проведения [34].
Развитие СВПТ при постуральном синдроме обычно имеет благоприятное течение, не требует постоянной антиаритмической терапии, а приступы тахикардии купируются вагусными пробами и приемом аденозина.
Непрерывно рецидивирующая и устойчивая СВПТ с высокой частотой сердечных сокращений (более 150 в минуту), как правило, сопровождается субъективными симптомами и требует профилактической антиаритмической терапии, которая должна проводиться с учетом соотношения риск/польза.
Ведение родов
Ведение родов у пациенток с синдромом WPW в отсутствие приступов СВПТ осуществляется через естественные родовые пути с использованием любого вида обезболивания под наблюдением кардиолога в специализированном роддоме (3-го уровня). При оперативных родах по акушерским показаниям особенностей в проведении анестезии нет. Более предпочтительным в этих случаях выглядит использование эпидуральной или спинально-эпидуральной, нежели только спинальной, анестезии вследствие лучшего гемодинамического контроля [35]. Применение атропина во время анестезии при синдроме WPW приводит к его устранению и нормализации комплекса QRS примерно в 30% случаев.
У пациенток высокого риска с синдромом WPW, протекающим с СВПТ (потери сознания в анамнезе, недостаточная эффективность медикаментозной терапии, рецидивирующий характер пароксизмальной тахикардии), показано мониторное ЭКГ-наблюдение в родах. При возникновении СВПТ его купирование проводят по тем же принципам, что и во время беременности.
С целью контроля состояния плода при рецидивирующей или резистентной к терапии СПВТ, а также на фоне используемых антиаритмических препаратов необходимо осуществлять кардиомониторное наблюдение. Первый период родов целесообразно вести в положении на левом боку с целью исключения аортокавальной компрессии. Зарубежные авторы рекомендуют ведение всех этапов родов в положении роженицы на боку [36].
Ведение второго периода родов осуществляется без ограничения потуг. Более того, задержка дыхания во время потуг часто способствует прекращению приступа СВПТ.
Оперативное родоразрешение по кардиологическим показаниям проводится крайне редко (в нашей практике не встречалось) в случаях СВПТ с крайне высокой частотой (более 200 в минуту), требующих повторных электрических кардиоверсий или протекающих с гемодинамической нестабильностью [37].
Послеродовой период
Послеродовой период у женщин с синдромом WPW и СВПТ протекает без осложнений. Особенности ведения и необходимость в медикаментозной коррекции определяются частотой возникновения и стойкостью пароксизмов СВПТ.
Таким образом, информация, представленная в настоящем обзоре и основанная на современных рекомендациях Российского, Европейского и Американского обществ кардиологов по профилактике и купированию СВПТ у беременных, должна служить своеобразной «дорожной картой» для практикующих кардиологов акушерских стационаров 3-го уровня. Оптимизация профилактической антиаритмической терапии, критичный и объективный подход к оценке тяжести тахикардии позволяют избегать необоснованного оперативного родоразрешения, в т.ч. на ранних сроках беременности.
Может ли тахикардия повлиять на роды
Тахикардия и роды
Тахикардия у беременных женщин не редкость, патология может сказаться на родах. Это заболевание способно проявляться и до наступления беременности. Но чаще у женщин болезнь проявляется и в процессе вынашивания. Ее выявляет врач-гинеколог на плановом осмотре. Заболевание очень опасно для здоровья матери и жизни будущего ребенка. Поэтому нужно знать, что такое тахикардия и как ее лечить у беременной. Ведь от этого длительного процесса зависит то, как малыш появится на свет.
Виды тахикардии
Тахикардия — это усиление работы сердца и его ритма. Но она свидетельствует о нарушении не только в работе сердца, но и других внутренних органов человека. Следует учитывать тот факт, что нарушение ритма сердца — не отдельное заболевание, а только симптоматика сопутствующего недуга. У людей приступы тахикардии случаются нередко. У половины беременных женщин развивается недуг. Различают основные виды болезни:
Проявления (симптоматика)
Нельзя недооценивать недуг. Уже после первых приступов беременной следует обратиться за консультацией к лечащему врачу.
Приступ тахикардии у беременных характеризуется такими особенностями:
Вернуться к оглавлению
Причины возникновения у беременных
Зачастую тахикардия у беременных говорит о развитии гестационного процесса, который не имеет постоянной динамики. Причины возникновения пароксизмального вида недуга разные. Возможны порок сердца или аномалия строения сердца. Этиология недуга разная. Причиной могут послужить анемия, аллергия на витамины, астма или воспалительные процессы в дыхательных путях. При избыточной массе тела (ожирении) возможно учащение биения сердца. Даже резкие скачки температуры, сепсис и простая травма вызывают тахикардию.
Разрешают ли естественные роды с тахикардией?
Во всех случаях лечащий врач-гинеколог, который ведет женщину на протяжении всей беременности, знает ее ситуацию со здоровьем, выбирает способ родоразрешения пациентки и разрешает рожать самостоятельно или нет. При тахикардии, причиной которой послужила беременность, могут разрешить будущей маме родить самой. Большая половина родов заканчивается благополучно. Но в случае тахикардии, вызванной нарушениями сердечного ритма, работы сердца и других органов, родить самостоятельно не получится. Беременной женщине назначат плановую операцию.
При каких заболеваниях можно и нельзя родить самой?
Для того, чтобы знать, можно ли беременной рожать самостоятельно, нужно выяснить вид заболевания. Если у будущей мамы прослеживается мерцательная аритмия, то самостоятельное родоразрешение разрешено. Но для того, чтобы получить разрешение на этот процесс, врач-гинеколог и врач-кардиолог дают свое добро. Обследование сердца и проведенные анализы не должны на много показателей отклоняться от нормы. Кардиолог должен обязательно присутствовать во время родов. У беременной с экстрасистолией (разновидностью аритмии) перед родами проводится индивидуальная антиаритмическая терапия. В ходе предродовой деятельности у будущей мамы может возникнуть физиологическая тахикардия. Она вызвана потугами. Если желудочковая экстрасистолия не связана с органической сердечной патологией, разрешают беременной родоразрешиться самостоятельно. В случае деформации сердца проводят кесарево сечение.
Важно помнить, что наиболее важным показанием к кесареву считается прямая угроза жизни будущей матери и ребенка.
При синусовой тахикардии естественные роды возможны. Лишь 1 из 10 женщин с таким диагнозом кесарят. У новорожденного обходится без видимых патологий. При пароксизмальной врачи берут на себя ответственность за разрешение женщине родить самой или с помощью КС. Ведь этот вид тахикардии имеет внезапный характер появления, но не продолжительный. Перед родами пациентка со склонностью к пароксизмальной тахикардии обязуется посетить кардиолога и получить рекомендации. Категорически нельзя рожать младенца самостоятельно при наличии у пациентки митрального стеноза, порока сердца и септического эндокардита.
Рекомендации по родоразрешению
Роды у беременных, которым все же разрешили родить ребенка самостоятельно, проходят сидя либо лежа на левой стороне. Врачи рекомендуют больше второй вариант, ведь таким образом давление (а как следствие и тахикардия) будет меньше. Важно понимать, что наличие тахикардии усложняет процесс естественных родов. При потугах сердце работает интенсивнее. Когда потуги угасают — давление тоже резко падает. Эти скачки опасны для здоровья будущей матери.
Но когда малыш появляется в родовых путях, беременной вводится ряд медикаментов. Лекарство помогает избежать гипоксии у ребенка. Нужно сказать, что и сами роды чаще всего у пациенток с тахикардией происходят в роддомах, которые специализируются на кардиологических проблемах (если таковы существуют в родном городе будущей мамы). После родов пациентке с тахикардией не рекомендуют заводить детей около 4 лет, чтобы сердце и организм успели отдохнуть после предыдущих родов.
Может ли тахикардия повлиять на роды
Содержание
Тахикардия обусловлена нарушением сердечного ритма. Сопровождается данное сердечное заболевание повышенной ЧСС (частота сердечных сокращений), что является лишь одним из многих симптомов тахикардии. Тахикардия при беременности является одним из часто встречающихся проблем из-за повышенной нагрузки на сердце и систему кровообращения в целом. Невнимание к данной болезни во время беременности может привести к осложнениям различной тяжести, а также стать серьёзным препятствием к проведению естественных родов. Тем не менее тахикардия и роды не являются взаимоисключающими понятиями, и данный недуг никак не препятствует беременности и родам.
Виды заболевания
Тахикардия является результатом усиленной работы сердечных мышц и кровеносной и сосудистой систем. Во время беременности, когда организм работает за двоих, сильнейшая нагрузка на сердце может стать причиной развития тахикардии, что случается в 45% всех случаев заболевания.
Стоит обратить внимание, что тахикардия сама по себе не является самостоятельным заболеванием. Как правило, данный недуг является сопутствующим заболеванием на фоне более серьёзной патологии внутренних органов.
Существуют следующие виды тахикардии:
Симптомы тахикардии во время беременности
Приступ тахикардии во время беременности не всегда может быть вовремя диагностирован именно как нарушение сердечного ритма. Особенно на последних сроках беременности (третий триместр), когда у будущих мам поднимается давление в результате отёков, лишнего веса или просто волнения перед родами. И всё же не стоит путать данные пограничные состояния и тахикардию, которая может оказать серьёзный вред не только матери, но и малышу.
Приступы тахикардии во время беременности могут быть следующими:
Причины проявления тахикардии у беременных
Основной причиной возникновения тахикардии во время беременности является такое осложнение, как гестоз. Проявление гестоза характерно для подавляющего большинства беременных и сопровождается отёчностью конечностей, повышением артериального давления и потерей белка с выводом мочи.
Пароксизмальный вид тахикардии чаще всего вызван патологиями строения сердца матери, наличием пороков и других проблем с работой правого и левого предсердий и миокарда.
Общими причинами проявления тахикардии во время беременности считаются:
При беременности необходимо регулярно наблюдаться у специалистов, особенно если беременность отягчена каким-либо патологиями.
Естественные роды и тахикардия
При сборе анамнеза на врачебных осмотрах у врача-гинеколога складывается определённая картина о состоянии здоровья женщины. Естественные роды — это всегда риск, даже если протекание беременности было нормальным.
Для принятия ответственного решения о том, можно ли позволить будущей маме рожать самостоятельно, необходимо определить вид заболевания и его этиологию:
Плановое кесарево сечение избавляет от различных рисков во время родов. Приступы тахикардии находятся под контролем врача-кардиолога, как и в случае естественных родов.
Рекомендации при тахикардии у беременных
Опасность естественных родов при тахикардии состоит в том, что во время родовых потугов сердце работает очень интенсивно, а в период между ними расслабляется, что может вызвать резкий спад артериального давления, а значит вызвать приступ тахикардии.
Особенности родов при тахикардии
Будучи беременной, женщина более внимательно относится к своему здоровью, она проходит обязательные медосмотры, и даже не имея медицинских познаний, волей-неволей знакомиться с некоторыми терминами, описывающими ее состояние. Один из таких терминов «тахикардия». Что такое тахикардия? Опасно ли это? Чем грозит тахикардии маме и ее малышу? Что такое синусовая и пароксизмальная тахикардия, и как проходят роды, если врач обнаружил изменения в работе сердца? То есть можно ли рожать самостоятельно или обязательно нужно делать кесарево сечение?
Что такое тахикардия
Учащение сердечного ритма, частоты сердечных сокращений (ЧСС) — все это тахикардия. Учащение ЧСС — это не самостоятельное заболевания, а всего лишь его симптом. При беременности с нарушением работы сердца (аритмия, тахикардия, экстрасистолия) сталкиваются более 50% будущих мам. Тахикардия может быть:
Насколько опасна тахикардия зависит от причин ее вызвавших, своевременности обнаружения и качества лечения. При этом следует знать, что не всякая тахикардия требует лечения. Например, физиологическая тахикардия, вызванная реакцией на стресс или радость, обычно лечения не требует.
Патологическая тахикардия может быть вызвана заболеванием внутренних органов (например, щитовидной железы), вегетососудистыми или нейроциркуляторными расстройствами, психическими расстройствами (депрессией), нарушением гемодинамики, аритмиями либо органическими изменениями в сердечной мышце.
Синусовая тахикардия вызвана нарушением работы синусового узла по внутренним (связанным с узлом) или по внешним причинам. Она характеризуется сохранением правильного ритма и учащением ЧСС в диапазоне 90-160 ударов в минуту.
Пароксизмальная тахикардия характеризуется учащением сердечного ритма от 150 до 300 ударов в минуту. Приступы характеризуются внезапностью начала и самопроизвольным прекращением с приходом сердцебиения в норму. Она может быть функциональной либо органического происхождения. Состояние при тяжелых дистрофических изменениях и высокой частоте пароксизмов опасное. При частоте пароксизмов от 5 в сутки требует обязательного врачебного вмешательства.
Особенности родов при синусовой тахикардии
Чаще всего беременные женщины сталкиваются с синусовой тахикардией. В некоторых случаях учащение ритма связано именно с беременностью и теми изменениями, которые происходят с организмом будущей мамочки. Если у женщины синусовая тахикардия, беременность и роды чаще всего проходят по стандартной схеме:
Если тахикардия была обнаружена у плода, обычно она проходит в течение года после его появления на свет. В этот период за ребенком должен наблюдать опытный кардиолог, потому что осложнения хотя и довольно редки, но все-таки возможны. Осложнением может быть порок сердца или другие сердечно-сосудистые заболевания.
Особенности родов при пароксизмальной тахикардии
При выявлении пароксизмальной активности сердца ответить на вопрос, чем грозит это состояние при родах сложнее. Все зависит от причин и тяжести процесса. Если учащение сердечного ритма умеренно, вызвано гестационным процессом, не носит постоянного характера, в большинстве случаев это ничем не грозит ни матери, ни плоду. При функциональной тахикардии оперативное родоразрешение обычно не практикуется, в то время, как при серьезной дегенерации миокарда рассматривается вопрос о родах путем кесарева сечения.
При серьезных пороках сердца, аномалиях строения кесарево сечение является предпочтительным способом родов, потому что естественные роды грозят женщине остановкой сердечной деятельности и даже гибелью. В этом случае кесарево сечение все равно будет проведено, но ребенок пострадает. У него могут развиться серьезные неврологические заболевания, в том числе ДЦП. Показаниями к операции служит обнаружение:
Кесарево сечение показано не при всех органических поражениях миокарда. Операция имеет свои противопоказания, например, не рекомендуется оперативное родоразрешение при пороках, сопровождающихся гипертензией в малом круге кровообращения.
При болезнях миокарда процесс естественного родоразрешения имеет свои особенности:
Положение обосновано тем, что таким образом достигается уменьшение притока венозной крови к миокарду. Самый опасный момент при естественных родах для женщин, рожающих с тахикардией — это изгнание плода. В этот момент наблюдаются сильные скачки АД. Это может стать причиной уменьшения объема циркулирующей крови и кровотечения. Чтобы этого избежать и вводятся соответствующие медикаменты.
Тахикардия в постродовом периоде
В некоторых случаях тахикардия после родов сохраняется. Причины этому могут быть разными — от давления медленно сокращающийся матки на диафрагму до постродового тиреоидита. В обоих случаях лечения, как правило, не требуется. В течение года сердцебиение приходит в норму. Тем не менее, посетить кардиолога нужно. Учащение ритма могут вызывать и другие патологии:
Чаще всего постродовая тахикардия — это остаточные явления после беременности и родов. Но если состояние вызывает сильный дискомфорт нужно обратиться к специалисту за помощью. Самолечение, особенно в период грудного вскармливания категорически не рекомендуется.
Роды и тахикардия
На фоне беременности происходят изменения в организме будущей матери, связанные с переменой гормонального фона, эмоциональными и физическими нагрузками и перестройкой работы всех органов, направленными на вынашивание ребенка. В таких условиях нередко возникают патологии сердечной системы и примерно у половины рожениц регистрируют различные аритмии сердца.
Виды тахикардии
Аритмия сердца, при которой оно работает в усиленном режиме, а пульс возрастает до 140—160 ударов в минуту называется тахикардией. У любого человека может повыситься такт сердечного биения при смене настроения и выросших нагрузках на организм. У некоторых женщин усиленное сердцебиение наблюдалось и до беременности, но при вынашивании ребенка это может быть серьезной патологией, если держится постоянно. Нужно учитывать что ускоренная работа сердечно-сосудистой системы помогает снабжать органы кровью и кислородом, а это очень важно для плода. Тахикардия разделяется по таким группам:
Симптомы заболевания
Если появлению тахикардии служили внешние причины, нужно снизить нагрузки и исключить эмоциональное напряжение. Внутренние же причины требуют обследования. Синусовая тахикардия с пульсом больше 110 уд./мин. может быть последствием инфекционных болезней, воспалительных процессов, кардиомиопатии. Нужно обратиться к врачу, чтобы выяснить первопричину и начать лечение. Для заболевания характерна такая симптоматика:
Вернуться к оглавлению
Особенности родов у больных
Какими бы ни были причины появления тахикардии, при родах необходимо присутствие врача — кардиолога. Если виной отклонения послужили внешние причины, то естественные роды происходят успешно. Но при патологии сердца могут проводить кесарево сечение, например, при пароксизмальном сбое ритма. В каждом случае принимается разное решение из-за внезапности изменения сердцебиения. При синусовой тахикардии проходит нормальное родоразрешение — только одну из 10 рожениц кесарят. В обязательном порядке проводят КС больным с сердечной недостаточностью, митральным стенозом или эндокардитом.
Кесарево сечение при синусовой тахикардии рекомендуется только при прямой угрозе жизни матери и младенца.
Риски и осложнения
Когда рожать приходится с тахикардией, время рождения и промежуток после считаются наиболее опасными. Потуги вызывают повышенные нагрузки на сердце, при этом АД повышается и снижается при приостановке. Во момент выхода новорожденного давление в брюшной полости падает и кровь заполняет сосуды, что может привести к гиповолемии и гипотонии. В превентивных мерах пациентке вливают медикаментозные средства.
Схватки и роды
Во время схваток роженица с тахикардией должна быть под наблюдением и контролем не только акушера-гинеколога, но и кардиолога. Постоянно должны проводиться измерения ЧСС и артериального давления. Необходимо отслеживать количество выделяемой мочи, чтобы не допустить ее застоя. Главная задача при этом — сокращение нагрузки на сердце и сосуды. Для этого применяют препараты стимулирующие сокращения матки.
При выходе малыша из родовых путей роженице вводят специальные препараты, чтобы исключить гипоксию у ребенка. Чтобы не вызвать нарушение сердечного ритма у матери после родов выжимают послед только после введения обезболивающих препаратов. При большой кровопотере во время родов обязательно восполнение циркулирующего объема крови. Пациенткам с тахикардией не рекомендуется повторно рожать раньше 4 лет.
Как тахикардия влияет на роды
Тахикардия – это увеличение частоты сердечных сокращений (ЧСС) сверх нормальных показателей. Норма ЧСС у женщин до 50 лет – 60-90 ударов в минуту. Беременные женщины испытывают дополнительную нагрузку на организм, поэтому их пульс может подниматься до 110 уд/мин.
Повышение пульса в связи с яркими эмоциями или физической нагрузкой является нормальным. Если пульс повышается в спокойном состоянии, стойко держится на высоком уровне – это уже тахикардия.
Виды тахикардии
Заболевание делят на:
Тахикардию также можно разделить по триместрам беременности.
Второй и третий триместр:
Причины проявления тахикардии у беременных
Причин возникновения этого состояния много. Их можно подразделить на физиологические, связанные с беременностью и патологические.
Причиной учащённого сердцебиения во время беременности может стать любое экстрагeнитaльное заболевание. Большая нагрузка на организм женщины является плодотворной почвой для обострения хронических заболеваний и проявления органных недостаточностей.
Симптомы заболевания
Основной симптом – повышение ЧСС свыше 110 уд/мин. Во время беременности, особенно в третьем триместре, повышение пульса может быть вариантом нормы, поэтому нужно отличать усиленное сердцебиение по физиологическим причинам от патологического состояния.
Стойкое увеличение ЧСС с другими состояниями организма повод для обращения к врачу.
Симптомы, которые должны насторожить:
Риски и осложнения
Вероятность осложнений при тахикардии зависит от причины её возникновения и возраста беременной.
Если патология возникла на фоне физиологических причин или связана с беременностью, то прогноз у неё благоприятный. Специфического лечения не требует. При необходимости с должным врачебным и медикаментозным контролем увеличенное сердцебиение возможно купировать.
Во время родов самый тяжёлый период – потуги. На этой стадии увеличивается нагрузка на сердечно-сосудистую систему, повышается артериальное давление и пульс. При рождении ребёнка давление резко падает, что может привести к гипотонии.
Если тахикардия связана с патологией сердца или сердечно-сосудистой системы, то осложнения могут появиться ещё во время вынашивания плода.
Схватки и роды
Основная задача во время родов при тахикардии – уменьшить нагрузку на сердечно-сосудистую систему. На всех этапах родов беременную наблюдает не только врач-гинеколог, но и кардиолог.
Обязательно отслеживают показатели пульса, артериального давления. А также необходимо измерять количество выделенной мочи, чтобы не было её застоя и дополнительного давления мочевого пузыря на матку.
При необходимости применяется поддерживающая лекарственная терапия для стимуляции сокращения матки. Период потуг нужно сократить по времени насколько возможно.
После рождения ребёнка женщине вводят обезболивающие препараты, чтобы извлечь послед. При кровопотере выше нормы кровь обязательно восполняется, чтобы не провоцировать сердечных осложнений.
Естественные роды и тахикардия
Естественные роды – сами по себе риск и большая нагрузка на организм даже при нормально протекающей беременности. Решение о том, можно ли рожать самостоятельно врач принимает на основе нескольких факторов.
Заключение врача-кардиолога
Если есть заболеваний сердца, кардиолог должен оценить степень их тяжести и возможные риски при естественных родах.
Проводятся диагностические исследования:
Причина тахикардии
Если состояние вызвано физиологическими причинами или беременностью, не оказывает негативного влияния на организм матери и плода, то роды могут быть естественными. Необходим будет только врачебный, медикаментозный контроль.
Если учащённое сердцебиение – это симптом заболевания сердечно-сосудистой системы, то чаще всего рекомендуют оперативные роды через операцию кесарево сечение. Это исключает риск нагрузки на сердце, появление осложнений во время родов.
В случае спopных моментов собирается консилиум врачей. По его решению женщина может пойти на самостоятельные роды, но быть готовой к экстренной операции кесарево сечение. Безусловно, женщина также принимает решение о способе своего родоразрешения, информированная врачом.
Особенности родов при тахикардии
Независимо от причины и вида патологии при родах необходимо присутствие врача-кардиолога. Беременная должна быть готова к экстренному кесареву сечению, если во время естественных родов начнутся осложнения и будет угроза жизни женщине или ребёнку.
Плановое кесарево сечение назначается только при декомпенсированной сердечной недостаточности, эндокардите или митральном стенозе.
Особенности родов при синусовой тахикардии
Синусовая тахикардия развивается, когда синусовый узел в сердце начинает генерировать лишние импульсы. Из-за этого возникает учащённое сердцебиение.
При синусовой тахикардии учащённое сердцебиение нарастает постепенно до 160 уд/мин. Приступы имеют эпизодический характер и опасности не представляет.
Специфичные меры при синусовой тахикардии не нужны – эта патология только в 10% случаях проходит с небольшими осложнениями. Женщине рекомендуются самостоятельные роды под контролем врача-кардиолога.
Если нарушения пульса возникли во время беременности, они самостоятельно пройдут через несколько месяцев после родов. Лечение не понадобится.
Особенности родов при пароксизмальной тахикардии
Пароксизмальная тахикардия – более серьёзное состояние, чем синусовая. Такой тип тахикардии характеризуется нарушениями ритма сердца и резким подъёмом ЧСС до 220 уд/мин и более.
Начало и конец приступа такой тахикардии внезапен. Лечение проводят только в условиях стационара.
Патология может возникать из-за:
Заболевание поражает предсердие и желудочки.
При пароксизмальной тахикардии помимо непосредственно повышенного ЧСС также присутствуют следующие симптомы:
Протекание родов при этом диагнозе спрогнозировать сложнее. Всё зависит от тяжести процесса и заболевания, вызвавшей тахикардию.
Если пароксизмальная тахикардия имеет непостоянный характер, учащение ЧСС умеренно, то естественные роды не противопоказаны. Состояние матери и плода вне угрозы.
Если у женщины имеются пороки, серьёзные нарушения работы сердца обязательно назначается плановая операция кесарева сечения. Противопоказанием к кесареву сечению считается повышенное давление в малом круге кровообращения (который проходит через лёгкие).
При естественных родах рекомендуется соблюдать два правила: женщина должна рожать на боку и в момент прорезывания головки нужно ввести лекарства для предотвращения кровотечения.
Тахикардия в послеродовом периоде
Тахикардия после родов может сохраняться несколько месяцев. Если она появилась во время беременности, то пройдёт самостоятельно без назначения лечения.
Увеличенное ЧСС, являющееся симптомом заболевания сердца, требует наблюдения у кардиолога и медикаментозного лечения.
Первая помощь при приступе тахикардии
Приступ учащённой ЧСС может наступить внезапно. Зачастую его провоцирует эмоционально-психическое напряжение.
Женщине нельзя паниковать, чтобы не ухудшить общее состояние во время приступа.
Рекомендуется сесть или лечь в удобной позе, глубоко, спокойно дышать, постараться расслабиться. Можно умыться холодной водой или приложить к лицу холодное полотенце.
В случае если приступы повторяются часто, врач назначает препараты на растительной основе, которые не влияют на плод (Валокордин, Корвалол).
Рекомендации при тахикардии у беременных
В большинстве случаев тахикардия во время беременности не несёт угрозы матери или плоду. Заболевание можно контролировать, ведя здоровый образ жизни.
Для улучшения общего самочувствия рекомендуется:
Если коррекция режима дня не помогает, врач назначает лекарственные средства, которые разрешены при беременности: