Рецепты из красной смородины для диабетиков
Какие крупы можно кушать при диабете 2 типа?
Диетотерапия при сахарном диабете (СД) подразумевает ограничение калорийности блюд, уменьшение ГИ продуктов. Этим требованиям отвечает большинство крупяных каш. Их польза для диабетиков очевидна. Сытные, питательные, они надолго утоляют чувство голода, являются источниками углеводов, необходимых организму. Все ли крупы полезны, какие каши можно при диабете 2 типа, это должен знать каждый пациент.
Что такое ГИ?
Под гликемическим индексом понимают показатель продукта, который показывает, насколько повысится уровень глюкозы в крови после его употребления. Чем скорее поднимается сахар после конкретного продукта, тем выше его ГИ.
Какой индекс безопасен при диабете?
Показатели рассчитываются по шкале от 0 до 100 единиц или баллов:
На показатель ГИ влияет содержание в продукте углеводов. Если пища содержит простые (быстрые) углеводы, она провоцирует резкий подъем сахара в крови. Сложные углеводы, наоборот, обеспечивают плавное повышение сахара и оптимальный выброс инсулина.
Человеку с СД важно, чтобы глюкоза в крови поднималась плавно. Поэтому для него предпочтительны продукты с низким ГИ (менее 40 единиц). Продукты со средним ГИ (40-60 единиц) разрешены лишь в ограниченном количестве. Вот почему, выбирая, какие крупы можно при СД 2 типа, следует учитывать их ГИ.
Какие крупы рекомендуется, есть при диабете 2 типа?
Многие крупы содержат сложные углеводы, представляющие ценность для рационального питания. Каши, разрешенные при сахарном диабете 2 типа, можно варить из круп следующих зерновых растений:
При хорошей переносимости диабетикам можно варить гарниры из гороха, чечевицы и других бобовых. Все эти продукты имеют низкий ГИ.
Учитывая калорийность зерновых и наличие в них крахмала, ими не следует чрезмерно увлекаться. Разрешается употреблять не более 1 порции в сутки, предпочтительно в первой половине дня, чтобы иметь возможность адекватно расходовать полученные калории.
Полезность каши зависит также от способа обработки крупы и ее приготовления. Какие именно каши полезны при диабете 2 типа, следует рассмотреть отдельно.
Ячменные
Из ячменного зерна получают 2 вида круп – перловую (это цельное, но шлифованное и полированное зерно) и ячневую (дробленое зерно). В крупах из ячменного зерна содержится порядка 87% крахмала, из-за чего их приходится долго варить.
Замечено, что ГИ вязких (густых) каш выше, чем полужидких. Добавление молока или сливочного масла в перловую или ячневую кашу при диабете 2 типа нежелательно, так как это также повышает гликемический показатель.
Таблица 1. Зависимость ГИ от способа обработки и приготовления крупы
«Допустимые удовольствия»: 7 рецептов блюд при диабете
Поделиться:
В мире более 440 млн человек больны сахарным диабетом.
Заболевание, которое объединяет несколько диагнозов, накладывает запреты на привычную жизнь, многие табу касаются питания, и в некоторых случаях соблюдение диеты может помочь усмирить болезнь.
Рассказываем, о каких пищевых привычках полезно знать диабетикам и делимся несколькими «разрешенными» рецептами.
Как питаться при диабете?
Рекомендации по питанию диабетиков рассчитывают индивидуально — в зависимости от состояния пациента, они будут разными.
Однако есть и общие места:
белковые продукты (мясо, курица, рыба, колбаса, сыр, творог, яйца), все овощи (кроме картофеля и кукурузы) и продукты с повышенным содержанием жира (сметана, майонез, сливочное и растительное масло) заметного влияния на сахар не оказывают;
важно соблюдать режим питания — есть в строго определенное время и/или не пропускать приемы пищи, лучший вариант — дробное питание с равномерным распределением углеводов (5-6 раз в день);
питание должно быть полноценным, несколько пониженной калорийности (2300-2500 ккал) за счет сокращения рафинированных углеводов (углеводы должны составлять около 55% суточной калорийности рациона);
медленные углеводы должны преобладать над быстрыми- подойдет хлеб из муки грубого помола, крупы из цельного зерна, бобовые, овощи, плоды;
Читайте также:
Диетический стол № 5: разбираемся, кому необходима эта диета, чем она отличается от других и даем рецепты
при легкой степени диабета сахар и содержащие его продукты исключаются, вместо них используют заменитель, при диабете средней и тяжелой степени на фоне инсулинотерапии допустимо употреблять только 20-30 г сахара в день; ограничивают соль (до 12 г в день, что соответствует общим рекомендациям о здоровом питании ВОЗ.
Рекомендациям соответствует диета № 9, которая предусматривает умеренное ограничение жиров (80 г), в основном животных, и снижение количества углеводов (300-350 г) за счет легкоусвояемых.
Чем питаться?
Полезные рецепты
Запеченная в тыкве курица
На 100 г: 107,8 ккал, 13,3 г белков, 4,2 г жиров, 4,4 углеводов
Что нужно:
Как готовить
Замочите рис на два часа, затем откиньте на сито и промойте.
В кастрюле вскипятите воду, добавьте щепотку соли и рис. Доведите до кипения, затем варите 15 мин.
Слейте воду, рис переложите в миску.
В тыкве вырезать круг, отступив 5 см от плодоножки, снять верхушку и удалить семена и мякоть (оставить стенки толщиной 1,5 см).
Лук-порей нарезать кольцами, промыть от песка и обжарить в 1 ст. л. масла в течение минуты. Добавить лук к рису, перемешать.
Курицу разрезать на восемь порционных кусков, удалить жир и кожу. Уложить сначала смешанный с луком и курагой рис, затем куски курицы.
Полить оставшимся маслом, закрыть срезанной верхушкой. Поставить в разогретую до 160 °С духовку на два часа. Подать курицу на стол в тыкве.
Творожное печенье
На 100 г: 83 Ккал, 8,5 г белков, 2,4 г жиров, 6,5 г углеводов
Что нужно
две упаковки творога (можно обезжиренного);
Овсянку смолоть в кофемолке в муку, таблетки стевии растворить в небольшом количестве теплой воды.
Смешать все ингредиенты в одной миске, разогреть духовку до 200 градусов.
Застелить противень пекарской бумагой, выложить небольшие шарики размером с грецкий орех, выпекать 10 минут.
Куриные сердечки с цветными перцами
На 100 г: 120 Ккал, 9,5 г белков, 7,2 г жиров, 4,2 г углеводов
Что нужно
Как готовить
У сердечек отрезать верх с сосудами и лишним жиром. Вскипятить воду, посолить, опустить сердечки и варить 20 мин. Откинуть на дуршлаг.
Разрезать сердечки пополам. Очистить сладкие перцы и чили, нарезать очень тонкой длинной соломкой. Очистить и тонкими полукольцами нарезать лук.
Имбирь и чеснок очистить и мелко порубить. В большой сковороде нагреть масло, положить имбирь и чеснок, обжарить 30 сек. Добавить чили и сладкий перец, обжарить 2 минуты. Добавить сердечки и обжарить, часто перемешивая, 5 мин. Приправить черным перцем и соевым соусом.
Теплый салат из цветной капусты
На 100 г: 53,2 ккал, 1,8 г белков, 3,8 г жиров, 3,1 г углеводов
Что нужно
Как готовить
Цветную капусту отварить, разделить на соцветия.
Яйца смешать со 150 мл молока. Поместить цветную капусту в емкость для запекания, залить смесью и посыпать тертым сыром.
Отправить салат в духовку на 20 минут.
Эклеры без сахара
На 100 г: 59.5 ккал, 3,2 г белков, 1,2 жиров, 9 г углеводов
Что нужно
Как готовить
В большой кастрюле соединить молоко с водой, солью, стевией, оливковым маслом и кусочком сливочного, довести до кипения.
Муку просеять, отруби вернуть к муке. Когда жидкость закипит и начнет подниматься, всыпать муку и размешать деревянной ложкой.
Не снимая с малого огня, продолжать подсушивать тесто и мешать, пока состав не станет гладким и блестящим.
Переложить в чашу комбайна и на средней скорости продолжать вымешивать, пока тесто не станет теплым. Вмешивать по одному яйца.
Готовое тесто должно быть достаточно липким и эластичным, но не расплываться.
С помощью кондитерского мешка и насадки диаметром 1 см отсаживать столбики теста длиной 10 см на противень с пекарской бумагой. Между полосками оставлять 2-3 см.
Поставить в нагретую до 210 – 220 градусов духовку,сразу снизить температуру до 170-180 градусов. Выпекать 20-25 минут.
Эклеры готовы, когда цвет теста в бороздках такой же румяный, как и на бугорках. Эклеры переложить на решетку до остывания.
Начинять белковым кремом (взбить белок со стевией).
Свекольник с морепродуктами
На 100 г: 70,3 ккал, 11,3 г белков, 0,9 г жиров, 4,7 г углеводов
Что нужно
Разогреть духовку до 200 градусов. Вымыть свеклу щеткой, завернуть в фольгу и запечь в течение 50 мин.
Репчатый лук очистите, тонко нарежьте, полейте половиной лимонного сока, немного посолите, пожмите руками.
Тонко нарежьте зеленый лук и укроп, добавьте к репчатому луку, перемешайте и оставьте до подачи.
Очистить креветки от панциря, разрезать вдоль пополам.
У кальмара снять тонкую пленку с обеих сторон, нарезать кальмара широкой соломкой.
Готовую свеклу обдать водой, очистить и нарезать кубиками со стороной 1 см. Сложить кубики в кастрюлю, залить 1 л холодной питьевой воды, влить половину лимонного сока, посолить, довести до кипения и варить 5 мин. Добавить морепродукты, варить при минимальном кипении 3 минуты.
Свекольник можно подавать горячим или полностью охладить. Подавать с луком и зеленью.
Огуречный суп с фасолью и креветками
На 100 г: 19.8 Ккал, 1,28 г белков, 0, 5 г жиров, 0, 74 г углеводов
Что нужно
Как готовить
Креветки очистить от панцирей и голов (головы не выбрасывать), надрезать вдоль по спинке и удалить темную кишечную вену.
У базилика снять листья со стеблей, стебли не выбрасывать.
Панцири и головы креветок промыть и выложить на противень. Поставить противень под сильно разогретый гриль до покраснения, примерно на 7 мин.
Затем переложить панцири и головы в кастрюлю, залить литром холодной питьевой воды, добавить разрезанную пополам луковицу и стебли базилика, довести до кипения, посолить и варить 20 мин.
Процедить бульон, довести до кипения, положить в него креветки и варить две минуты. Полностью остудить бульон с креветками, затем охладить в холодильнике.
Вынуть из бульона креветки. Огурцы очистить от кожуры, разрезать пополам и вычистить семена. Нарезать мякоть кусками.
Стручки фасоли разломить на 3–4 части, отварить в кипящей подсоленной воде пять минут. Откинуть на дуршлаг и переложить в ледяную воду на пять мин.
Измельчить огурцы, фасоль, йогурт и листья базилика блендером в пюре, смешать с бульоном, добавить креветки. Убрать в холодильник.
Перцы очистить от сердцевины, мякоть нарезать тонкой соломкой, удалить сердцевину, обжарить в масле на среднем огне. Остудить.
Разлить холодный суп по тарелкам, разложить креветки и перцы, приправить свежесмолотым перцем, украсить базиликом.
При диабете можно питаться вкусно и разнообразно, не опасаясь за здоровье — это проще, чем кажется, стоит только захотеть.
Мнение автора может не совпадать с мнением редакции
Диета при панкреатите
При панкреатите страдает важная часть ЖКТ — поджелудочная железа, которая вырабатывает инсулин и множество ферментов, занятых в пищеварении. Не удивительно, что большое значение в лечении и профилактике этой болезни играет соблюдение диеты. При панкреатите рацион не должен содержать алкоголь, большое количество жира и клетчатки.
Что такое панкреатит
Панкреатит — это острое или хроническое воспаление одного из главных органов эндокринной системы нашего организма — поджелудочной железы. От нормального функционирования этого органа зависит работа всего желудочно-кишечного тракта и процесс переваривания пищи.
Поджелудочная железа располагается в непосредственной близости к печени прямо за желудком.Она выполняет множество функций, главная из которых — синтез гормонов, в частности, инсулина. Также в ней вырабатываются пищеварительные ферменты, обеспечивающие процессы расщепления и усвоения жиров, белков и углеводов. Переваривание пищи происходит под действием панкреатического сока, поступающего непосредственно в двенадцатиперстную кишку.
Ферменты и панкреатический сок начинают вырабатываться сразу после поступления любой пищи или напитков в желудок. Ферменты выполняют разные задачи:
По сути, панкреатит — это самоотравление тканей поджелудочной железы продуцируемыми ею ферментами. Воспаление начинается при избыточной выработке некоторых ферментов в сочетании с повышенным давлением в протоках железы. Лишние ферменты попадают в общий кровоток, негативно влияя на работу мозга, почек и других внутренних органов.
Причины воспаления поджелудочной железы:
В группу риска входят диабетики, люди с другими эндокринными патологиями и гепатитом В или С. Иногда панкреатит развивается на фоне беременности или после пересадки почки.
Как алкоголь влияет на работу поджелудочной железы
Алкоголь в организме распадается с образованием ацетальдегидов, которые токсичны для человека. Клетки поджелудочной железы особенно восприимчивы к их губительному воздействию. Кроме того, употребление спиртных напитков может вызывать спазмы и сужение протоков поджелудочной, что приводит к скоплению в ней панкреатического сока. В результате пищеварительные ферменты начинают перерабатывать саму железу, вызывая воспаление. Со временем, если болезнь не лечить, клетки железы погибают (панкреонекроз) и заменяются рубцовой тканью, орган теряет способность функционировать, как раньше.
Важно понимать, что вид напитка и его качество в данном случае не имеют значения. Если напиток содержит алкоголь, он вреден. Особенно негативно на работе поджелудочной железы может сказываться употребление спиртного совместно с жирной пищей или пищей с высоким гликемическим индексом, так как эти продукты создают дополнительную нагрузку на орган.
Виды панкреатита
Самая общая классификация панкреатита опирается на характер течения заболевания: острый приступ или длительный хронический панкреатит с периодическими рецидивами. Эти две формы различаются по степени выраженности симптомов и требуют разных подходов к лечению.
Острый панкреатит
Воспалительный процесс при остром панкреатите развивается очень быстро и всегда сопровождается сильной болью. В большинстве случаев заболевание возникает на фоне злоупотребления спиртными напитками или после приема большого количества жирной пищи. Иногда обострению предшествует приступ острой печеночной колики.
Симптомы острого панкреатита:
При приступе острого панкреатита требуется незамедлительная медицинская помощь. Обезболивающие препараты приносят лишь временное облегчение, но не воздействуют на причину воспаления. При отсутствии квалифицированной помощи быстро увеличивается риск тяжелых осложнений: попадания инфекции на воспаленные ткани, некроза и абсцессов.
Острый панкреатит в тяжелой стадии может привести к шоку и полиорганной недостаточности.
Хронический панкреатит
Если после приступа острого панкреатита человек не соблюдает рекомендации врачей и продолжает употреблять спиртные напитки и неправильно питаться, болезнь с высокой долей вероятности переходит в хроническую стадию. Хронический панкреатит развивается при значительном характере повреждений поджелудочной железы во время первого эпизода болезни.
Заболевание характеризуется постепенными патологическими изменениями структуры клеток поджелудочной железы. Со временем она начинает терять свою основную функцию — выработку ферментов, необходимых для переваривания пищи. Внешнесекреторная недостаточность проявляется:
Хронический панкреатит может долгое время протекать бессимптомно: острая боль появляется, когда в поджелудочной железе уже произошли значительные патологические изменения. Во время приступа хронический панкреатит проявляется теми же симптомами, что и острый:
Диагноз ставится на основании ультразвукового исследования, компьютерной или магнитно-резонансной томографии. В ходе исследования обычно обнаруживаются суженные протоки поджелудочной железы из-за образования в них камней — кальцинатов. Аппаратные методики позволяют также обнаружить кисты на месте атрофированной ткани. Лабораторные анализы крови при хроническом панкреатите мало информативны.
Недостаточность функции поджелудочной железы определяют по анализу каловых масс. При наличии в них специфического фермента — панкреатической эластазы — ставится диагноз «хронический панкреатит».
Важность ферментов при пищеварении
Функционирование человеческого организма обеспечивается сложной системой взаимосвязанных и взаимозависимых биохимических реакций. Благодаря особым белковым соединениям — ферментам или энзимам — все эти реакции ускоряются, обеспечивая быстрый обмен веществ. Действие ферментов очень избирательно: каждый из них способен инициировать, ускорять или замедлять только одну реакцию.
В основе процесса пищеварения лежит работа пищеварительных ферментов. Их главная задача — сделать процесс усвоения энергии быстрым и эффективным. Ферменты расщепляют компоненты пищи (белки, жиры и углеводы) на пригодные к всасыванию вещества. При этом количество вырабатываемых ферментов зависит от количества и качества съеденного.
Переваривание пищи начинается уже в ротовой полости. Измельченная зубами на мелкие кусочки пища смешивается со слюной, в которой содержится фермент альфа-амилаза. Чем лучше мы пережевываем пищу, тем проще ферменту слюнных желез превратить молекулы крахмала в растворимые сахара и облегчить процесс дальнейшей переработки.
После первичной обработки еда по пищеводу поступает в желудок, где начинают работу желудочный фермент пепсин и соляная кислота. Эти вещества создают желудочный сок, который:
Кроме пепсина, отвечающего за расщепление больших белковых молекул, в желудке производятся и другие ферменты, например:
Значимую роль в процессе пищеварения играет желчь. В ее состав входят желчные кислоты, стимулирующие выработку панкреатического секрета.
Из желудка пищевой комок эвакуируется в двенадцатиперстную кишку, где и происходит основной процесс переваривания пищи. Его обеспечивают более 20 ферментов поджелудочной железы. Ферменты содержатся в панкреатическом соке, который продуцируется железой в объеме около двух литров в сутки.
Функции энзимов поджелудочной железы:
Завершается процесс пищеварения под действием ферментов тонкой кишки и полезных бактерий, обитающих в кишечнике. В кишечнике происходит всасывание переработанной пищи в организм (рис. 1).
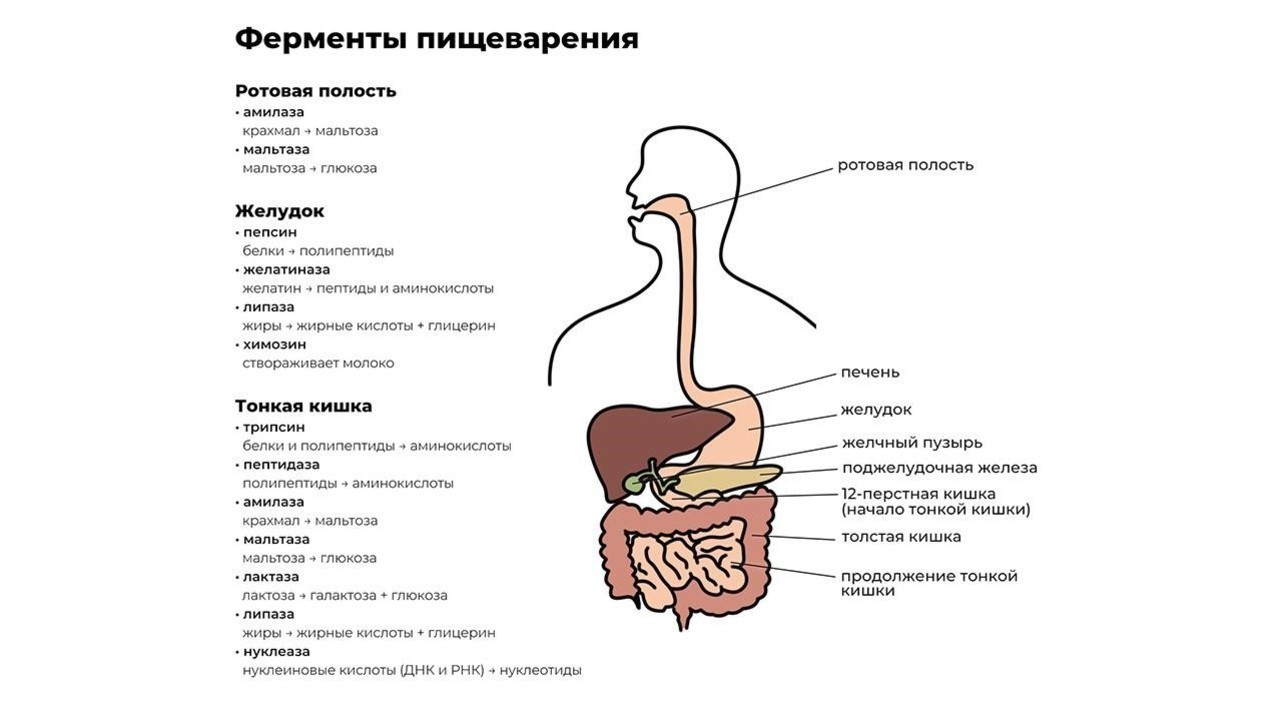
При нарушении функции выработки ферментов органами системы пищеварения, особенно поджелудочной железой, происходит расбалансировка всего организма. Подобный дисбаланс влечет за собой тошноту, диарею, метеоризм с последующей анемией и истощением.
Что принять во время еды при дефиците панкреатических ферментов
При панкреатите процесс выработки поджелудочной железой пищеварительных ферментов нарушается, вследствие чего человек страдает от дискомфорта и болей в желудке. В этом случае после полного обследования может быть назначена заместительная терапия.
Задача лечения ферментными препаратами — восполнить их недостаток в организме, снизив при этом нагрузку на поврежденный орган. В некоторых случаях такая терапия назначается пожизненно.
Важно! Действие всех ферментных препаратов начинается через 20-30 минут после приема пищи, поэтому пить их нужно строго перед едой в назначенной лечащим врачом дозировке!
Современная фармакология предлагает большое количество различных ферментных препаратов животного и растительного происхождения. Некоторые из них направлены только на восполнение недостатка какого-то одного энзима, например, расщепляющего лактозу или жиры. Есть и средства комплексного воздействия, назначаемые при дефиците нескольких ферментов в различных органах пищеварительной системы.
Ферменты поджелудочной железы получают из органов коров или свиней. В состав лекарственных средств входят основные панкреатические энзимы — амилаза, липаза и трипсин.Полиферментные препараты помимо чистого панкреатина могут включать желчные кислоты, адсорбенты или другие ферменты.Все препараты подбираются строго индивидуально с учетом характера течения заболевания и выраженности симптомов.
Для чего нужна диета при панкреатите
В процессе лечения панкреатита питание играет ничуть не меньшую роль, чем лекарственные препараты. Основная цель назначаемой диеты — восстановление функций поджелудочной железы и нормализация процесса выработки пищеварительных ферментов.
Тяжелые для переработки продукты увеличивают нагрузку на воспаленный орган. После обильного застолья с жирными жареными блюдами поджелудочная железа начинает усиленно вырабатывать ферменты для ее перевариваривания. Если протоки железы сужены, вырабатываемый в экстремальном режиме панкреатический сок скапливается в железе, усугубляя развитие болезни — пораженная поджелудочная железа начинает переваривать саму себя.
Сигналы о том, что железа работает в усиленном режиме, включают:
Конечно, постоянно придерживаться строгой диеты не просто, особенно в домашних условиях. Люди со строгими ограничениями в питании вынуждены готовить себе отдельно и удерживаться от соблазнов съесть что-нибудь жареное или острое.
Важно понимать, что одно нарушение диеты может вызвать острый приступ панкреатита со всеми вытекающими последствиями: сильной болью, тошнотой, рвотой и диареей. Единственный срыв может свести на нет все усилия по поддержанию длительной ремиссии.
Правила диеты № 5: что можно и что нельзя есть при панкреатите
Диета при панкреатите имеет много ограничений и по разрешенным продуктам, и по способу их приготовления. Специально для людей, испытывающих проблемы с поджелудочной железой, одним из основоположников отечественной диетологии и гастроэнтерологии профессором И.И. Певзнером был разработан диетический стол № 5.
Но, прежде чем знакомиться с конкретными положениями этой диеты, необходимо принять во внимание общие принципы питания при панкреатите:
Важно! При панкреатите можно есть медленные углеводы, при этому нужно следить за соотношением нутриентов в блюдах. Не стоит себя обманывать тем, что сахар можно заменить медом, его потребление также следует контролировать. В первое время обязательно понадобится калькулятор. Необходимо сразу рассчитать норму калорий в сутки и баланс белков, жиров и углеводов исходя из индекса массы тела. Эту информацию легко найти в интернете на сайтах, посвященных правильному питанию и здоровому образу жизни. Для подсчета калорий и количества нутриентов существуют различные мобильные приложения.
Все перечисленные принципы учтены в диете № 5, которая существует в базовом и расширенном вариантах.
Базовый вариант показан при рецидивах хронического панкреатита и при остром характере заболевания. В острой фазе диета более строгая со множеством ограничений. Она направлена на разгрузку поджелудочной железы и снятие симптомов острого воспаления. В первые 3 дня острой стадии пациенту рекомендуется голодание для отдыха поджелудочной железы. Далее в течение 3-7 дней разрешено питание углеводными продуктами маленькими порциями с небольшими интервалами. Калорийность рациона в эти дни должна быть пониженной, а пища употребляется только в протертом или полужидком виде.
Важно! Распространено мнение, что при любых проблемах с пищеварением хорошо помогает наваристый бульон, особенно куриный. При панкреатите, заболеваниях желчного пузыря и других патологиях ЖКТ жирные наваристые бульоны категорически противопоказаны! Излишнее количество животного жира значительно увеличивает нагрузку на поджелудочную железу и препятствует нормализации состояния.
В рацион включаются каши на воде и овощные супы с различными крупами, кроме пшенной и кукурузной, вареные или приготовленные на пару протертые овощи. Из напитков разрешены некрепкий чай, кисель, компот из сухофруктов. Хлеб разрешен только белый и слегка подсохший, можно есть сухарики и печенье типа галет.
На третий день углеводной диеты постепенно вводят белковые продукты:
Диета № 5 признана максимально щадить поджелудочную железу, которой в стадии обострения нужен полный покой. Разрешенные и запрещенные продукты для базовой диеты приведены в таблице 1.
Важно! Преобладание белковой пищи в рационе может привести к запорам. В этом случае нужно добавлять больше сырых овощей и фруктов из разрешенного списка. При подагре предпочтение отдается белкам растительного происхождения или морской рыбе.


 Читайте также:
Читайте также: 



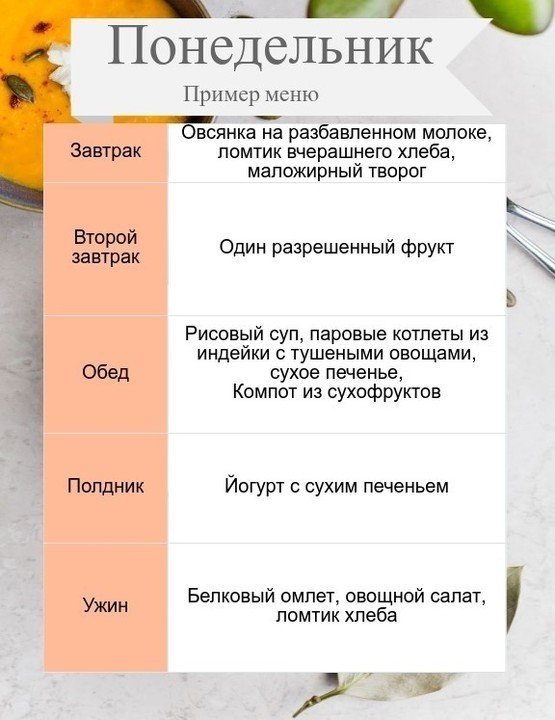






 Рисунок 3. Дневное меню для пациентов с острым и хроническим панкреатитом.
Рисунок 3. Дневное меню для пациентов с острым и хроническим панкреатитом.


